HOKUTO編集部
3年前
大腸がんで初のHER2検査、タイミングや対象は?

先月(2023年3月)、 『大腸がん診療における遺伝子関連検査等のガイダンス 第5版』(編:日本臨床腫瘍学会)が3年超ぶりに改訂された。 今回の改訂ポイントとして注目されたのが、 切除不能例に対するHER2検査の推奨だ (関連記事「『大腸がん診療における遺伝子関連検査等のガイダンス 第5版』の要点は?」。
同ガイダンス第5版作成ワーキンググループ委員で釧路労災病院内科・腫瘍内科部長の澤田憲太郎氏は、 第20回日本臨床腫瘍学会 (2023年3月16〜18日、 福岡市) において、 大腸がん診療におけるHER2検査について解説した。
大腸がんでは初の抗HER2療法が本邦で承認
HER2陽性大腸がんの頻度とコンパニオン診断の現状
昨年3月、 HER2陽性の切除不能進行再発大腸がんに対して、 抗HER2抗体ペルツズマブ+抗HER2抗体トラスツズマブ併用療法が本邦において承認された。 大腸がんに対しては初の抗HER2療法の承認となる。
これに伴い、 両剤のコンパニオン診断薬として、
- IHC法であるベンタナ ultraView パスウェー HER2 (4B5) (ロシュ・ダイアグノスティックス)
- FISH法であるパスビジョンHER-2 DNAプローブキット (アボットジャパン)
が同月にそれぞれ承認され、 切除不能進行例におけるHER2検査の施行が可能となった。
しかし、 大腸がんにおけるHER2陽性の頻度は全体の2〜4%と低く、 かつRAS野生型に多い。 すでに乳がんや胃がんでは臨床にHER2検査が導入されているが、 大腸がんではHER2陽性の頻度が低いうえに、 前述のように2つのコンパニオン診断薬があるために、 HER2検査を実施する対象やタイミング、 検査方法について判断に迷うことが懸念されるという。
そこで、 同ガイダンスでは、 HER2検査の実施に関して、 2つの基本的要件と推奨度が示された。
1つは以下である。
切除不能進行再発大腸がんに対し、 抗HER2療法の適応判定を目的として、 抗HER2療法前にHER2検査を実施する。 (推奨度:強く推奨する)
※現在、 ペルツズマブ+トラスツズマブ療法は、 RAS野生型の症例のみに有効性が示されている。

澤田憲太郎氏
検査のタイミング
検査のタイミングについては、 MSI検査やRAF/BRAF検査が一次治療開始前に行うことが推奨されている。 これに対し、 HER2検査については、 ペルツズマブ+トラスツズマブ療法が三次治療以降での治療選択肢になっていることから、 遅くとも二次治療終了までには行うことが推奨された。
この点について、 澤田氏は、
「ただし、 大腸がんガイドライン委員会からコメントとして『複数回の薄切が腫瘍検体の損失につながることを考慮すると、 HER2の評価も、 一次治療開始前にこれらの検査と合わせて行うことも妥当と考える』が示されている。 こちらを参考にすると、 ガイダンスの推奨でも一次治療開始前にHER2検査を行うことを決して否定しているものではない」
と説明した(図1)。
図1.HER2検査のタイミングは?

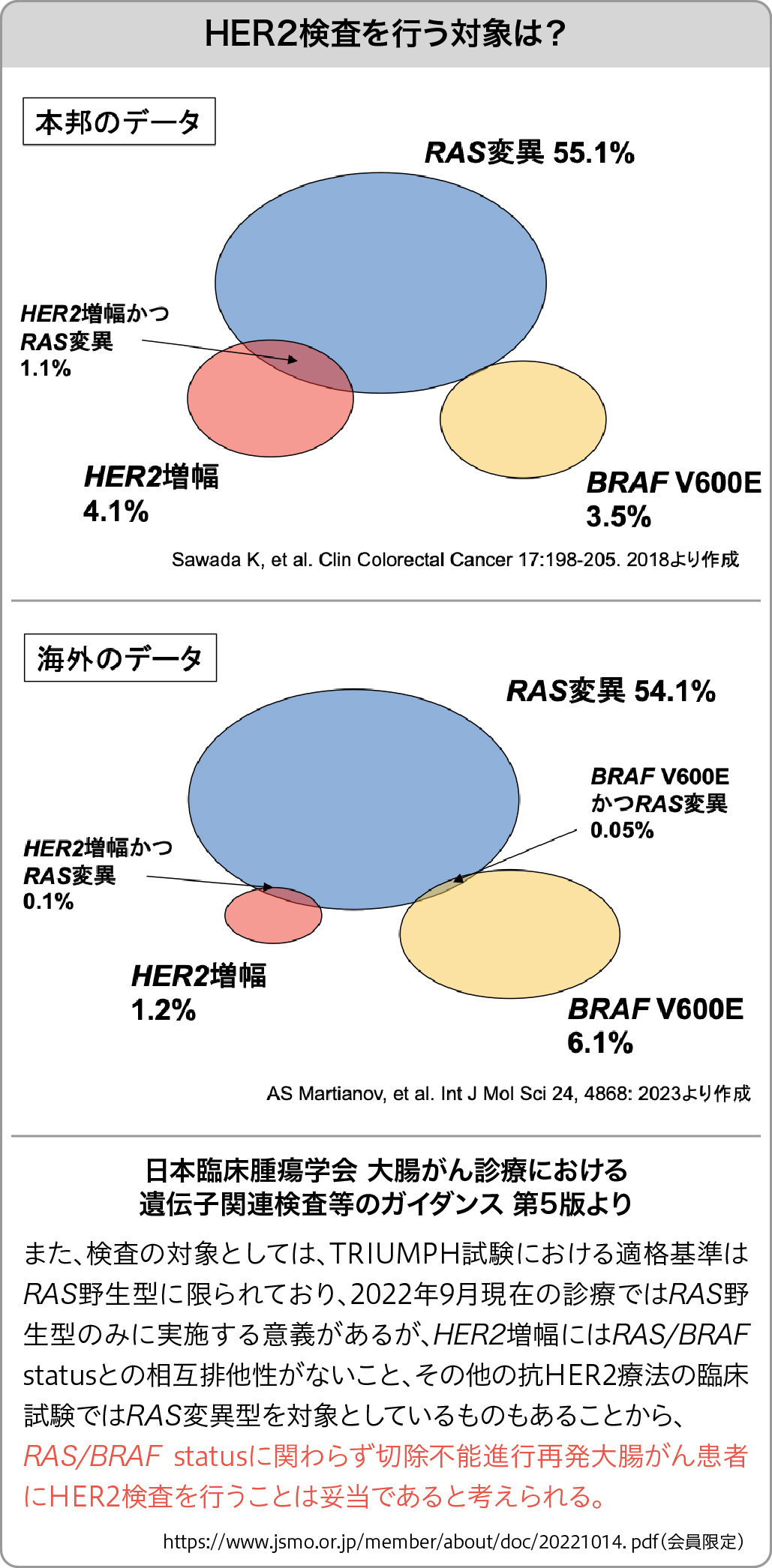
検査の対象
検査の対象については、 ペルツズマブ+トラスツズマブ療法は現在RAS野生型に適応承認されているものの、 本邦また海外のデータでRAS変異型においても一定の頻度でHER2増幅が認められることが報告されている。
また、 その他の抗HER2療法の臨床試験ではRAS変異型を対象としているものもあることから、 澤田氏は、
「今回のガイダンス(第5版)でも、 HER2検査をRAS野生型に絞って行うことは推奨しておらず、 『RAS /BRAFの変異状況に関わらず、 切除不能進行再発例に対してHER2検査を行うことは妥当であると考える』と記載している。
と述べた (図2)。
図2.HER2検査を行う対象の考え方について
IHC法 or FISH法?
では、 HER2検査には2つのコンパニオン診断薬があるが、 IHC法とFISH法のどちらを行うべきか。
この点については、 同氏はそれぞれの検査法の特徴として
- IHC法:安価で簡便なHER2遺伝子増幅のサロゲートマーカー(実施料 690点)
- FISH法:遺伝子増幅そのものをみるHER2遺伝子増幅検出のゴールド・スタンダード(実施料 2,700点)
を挙げたうえで、
IHCとFISHは両方ともコンパニオン診断薬だが、 トラスツズマブの添付文書をみると、 どちらかしか提出できないのではないか、 という疑念がある。 大腸がんにおけるHER2陽性の頻度は低いため、 全例にFISH法を行うことはコス的に無駄が多い。 IHC法を先行で施行し、 IHC 2+はFISHを追加することがコスト的にはもっとも無駄が少ないと考える
と考察。
これらを踏まえて、 同ガイダンスのもう1つの基本的要件と推奨度は
切除不能進行再発大腸がんにおけるHER2検査において、 IHCを先行実施し、 2+と判定された症例に対してはISH検査を施行する。 (推奨度:強く推奨する) **
**ベルツズマブ+トラスツズマブ療法は「IHC3+もしくはISH陽性」となっているが、 HER2陽性の頻度、 HER2診断の国際的な統一基準、 ベルツズマブ+トラスツズマブ療法の有効性の観点から、 このように推奨した。
とされたことを紹介した。
NGSで指摘されたHER2増幅にはどう対応すべきか
なおHER2遺伝子増幅例は、 次世代シークエンサー(NGS)においても検出されることがあり、 この結果をもって抗HER2療法を施行することは妥当かについても議論がなされた。
この点については、 澤田氏は、
包括的ゲノムプロファイリング検査で指摘されたHER2遺伝子増幅に関しては、 エキスパートパネルの承認があればコンパニオン診断薬を使用せずに抗HER2療法を施行することが許容されると考えれる。
とのワーキンググループ委員の見解を紹介した。
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。