HOKUTO編集部
2年前
【注目キーワード】 微小残存病変 (MRD)とは?

本稿では肺癌領域における注目キーワードについて解説していく。 第4回となる今回は、微小残存病変 (Minimal Residual Disease : MRD) について概説する(解説医師 : 国立がん研究センター中央病院呼吸器内科医長 吉田達哉先生) 。
MRDとは
予後予測のサロゲートマーカー
造血器腫瘍領域においては、 PCR法などを用いて血液中のMRDの評価を行い、 完全奏効 (CR) の症例をさらに層別化して予後予測するためのサロゲートマーカーとして活用されてきた。 また、 MRDレベルに基づいて治療の中止もしくは治療強度を減弱する前向き臨床試験の結果が報告され、 MRDの有無に基づく治療判断が検討されている (図1) ¹⁾。
図1. MRDと全身病変の有無に基づいた治療戦略
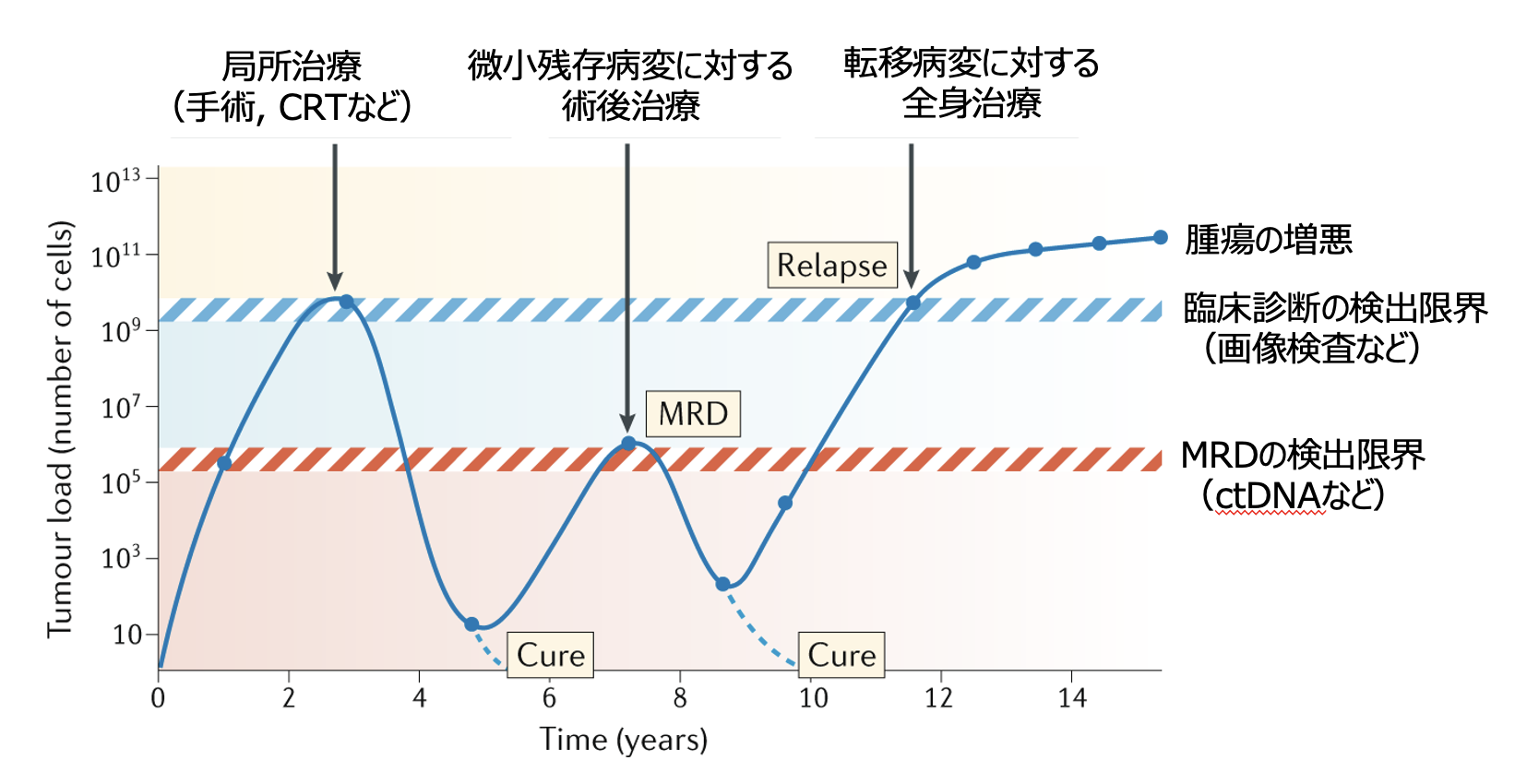
(吉田達哉氏提供)
近年はctDNAでの評価が可能に
近年、 固形腫瘍領域においても、 次世代シークエンサーなどの技術進歩によって、 血漿中に存在するごく微量な腫瘍由来のDNA (circulating tumor DNA : ctDNA) を検出することで、 画像検査などでは捉えることのできないMRDを捉えることが可能となってきた。
肺癌におけるMRD評価
根治療法後の予後予測因子としての活用
これまで肺癌領域では、 手術を施行した非小細胞肺癌 (NSCLC) 患者において、 術後にctDNAが検出された患者は、 検出されなかった患者と比較して、 明らかに再発が多いことが報告されている²⁾。
さらにI~III期のNSCLC患者に対して、 手術や放射線治療などの根治療法後に、 血液中のctDNAによるMRDを評価した報告では、 根治療法後4ヵ月以内にMRDが陰性であった患者では、 MRD陽性であった患者と比較し、 有意に生存期間が長く、 MRDが予後予測因子となることが示されている³⁾。
臨床応用のための試験が複数進行中
現在、 血液中のctDNAなどを用いてMRDを評価する方法は、 複数のプラットフォームで開発中であるとともに、 どのように臨床応用するかが臨床的な疑問となっている。 実際、 手術や化学放射線療法などで根治を目指すNSCLC患者を対象として、 治療前にctDNAを評価するとともに、 根治治療後に血液中のctDNAを再評価し、 MRDの有無によって、 免疫チェックポイント阻害薬や分子標的治療薬などの術後療法を選択するといった臨床試験が複数行われている (図2) ⁴⁾。
図2. MRDを用いた肺癌の臨床試験のデザイン
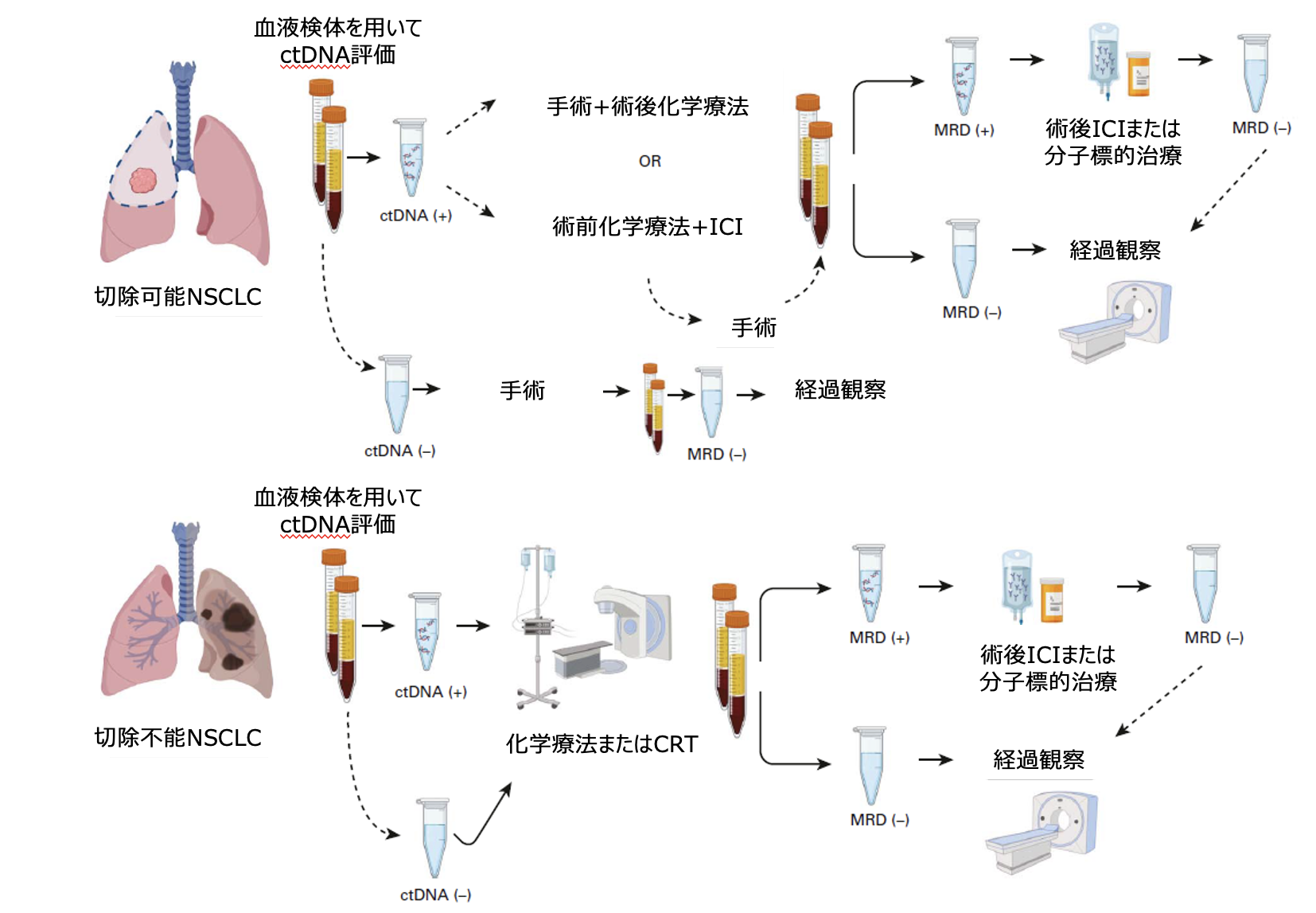
(吉田達哉氏提供)
術後療法適応例選択のバイオマーカーに?
これらの臨床試験に基づいてMRD測定の臨床的有用性が示されれば、 MRD自体が、 術後療法を要する患者選択のための有用なバイオマーカーとなる可能性があり、 さらなる肺癌治療の最適化につながると思われる。
また術後のフォローアップとしてMRDの臨床的有用性が証明されれば、 定期的な血液検査によって、 再発兆候の早期段階での確認や、 CT撮影の頻度およびフォローアップ期間の減少につながる可能性がある。
解説医師

関連コンテンツ
肺癌診療ガイドライン2023年版 他
随時更新中
国立がん研究センター中央病院呼吸器内科医長 吉田達哉先生
出典
¹⁾ Nat Rev Clin Oncol. 2019 Jul;16(7):409-424.
²⁾ Nature. 2017 Apr 26;545(7655):446-451.
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。