HOKUTO編集部
4年前
【特集】COVID-19下での咳嗽診療(田中健介先生 特集 気管支喘息より)
ポイント
- 咳嗽のみでCOVID-19を感冒やインフルエンザなど他疾患から鑑別するのは困難.
- 喘息患者がCOVID-19に罹患しやすいという報告, 重症化しやすいという報告は一般にはない.
- 但しコントロール不良の喘息患者ではCOVID-19が重症化する可能性がある.
- COVID-19下における喘息治療でも, 平時の治療と同様に, 内服ステロイド使用を避けるべくコントロールすることが重要である.
I. はじめに
- 咳嗽はCOVID-19患者の46.1%にみられる¹⁾.
- 咳嗽を来す患者ではCOVID-19を念頭に置くと同時に, その他の上気道炎や喘息も鑑別する必要がある.
本稿では, 前半でCOVID-19診療における咳嗽について, 後半でCOVID-19と喘息診療について概説する.
II. COVID-19と咳嗽
1. 咳嗽の診断
- COVID-19では乾性咳嗽が特徴とされるが, 咳嗽の性状のみからライノウィルスなどによる風邪症候群と鑑別するのは困難である.
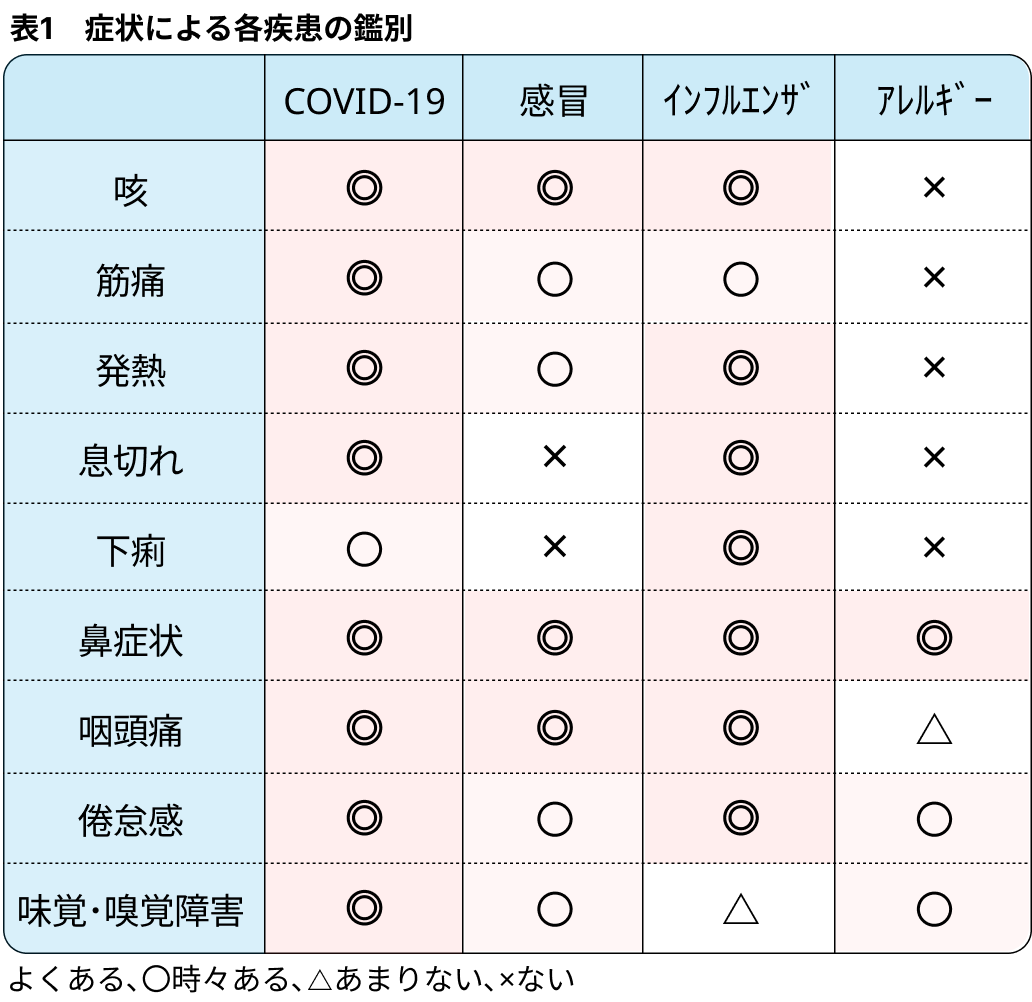
- 咳嗽やその他の症状によるCOVID-19, 風邪症候群, インフルエンザ, 鼻炎の鑑別の目安が多く提示されている (表1). これらを念頭にCOVID-19を積極的に診断すると共に, 喘息の鑑別は慎重に行う必要がある.
- オミクロン株は, 乳幼児ではクループ症候群を来すこともあり特徴的な咳嗽として注意が必要である.
2. COVID-19における咳嗽治療
急性期治療
- COVID-19発症から咳嗽出現までの中央値は1日であり, 平均して19日続くとする報告がある²⁾.
- 急性期咳嗽治療としては, 中枢性鎮咳薬を基本とする.
- デキストロメトルファン (25) 3-6T3x
- コデインリン酸塩散 1% 3-6g/day など
遠隔期治療
- COVID-19罹患後遠隔期においても17%で咳嗽が残存するという報告がある³⁾.
- まずは間質性肺疾患による咳嗽を画像的に否定することが優先される.
- 遠隔期における咳嗽はSARS-Cov-2による神経炎症反応を主体とすると想定され, 息切れ, 倦怠感, 疼痛などその他のpost-COVIDの症状と合わせて, ガバペンチンや, オピオイドの使用も検討されるが, 現状ではエビデンスはない⁴⁾.
III.COVID-19と喘息
1. 喘息患者はCOVID-19に罹患しやすいか
- SARS-Cov-2の宿主細胞への結合・侵入には, 宿主細胞が発現するアンギオテンシン変換酵素2 (ACE2) 受容体や, セリンプロテアーゼ (TMPRSS2) の存在が必要とされる.
- これらの発現は年齢, 性別と共にtype2炎症によって規定される⁵⁾. Th2サイトカインレベルとACE2発現は負の相関を示すとされ, 喘息患者が罹患しにくい可能性を示唆する.
- 実際150件の論文のmeta-analysisでは喘息患者がCOVID-19に罹患しやすいという結果は得られなかった⁶⁾.
2. 喘息患者はCOVID-19が重症化しやすいか
1) 喘息の性状とCOVID-19
- 一般に喘息患者でCOVID-19が重症化しやすいとする報告はない. 上述のmeta-analysisでも重症化率は喘息の有無と関連しなかった.
- 喘息のフェノタイプとしては非type2喘息ではCOVID-19が重症化しやすいとの報告がある⁷⁾.
- 重症喘息患者では, COVID-19も重症化しやすいという報告がある. スコットランドのCOVID-19サーベイランスデータベース (EAVE II) からは, パンデミック前の2年間に入院歴, 経口ステロイド使用歴のある喘息患者は, 一般成人よりCOVID-19による入院, ICU入室, 死亡のリスクが高かったと報告された⁸⁾.
2) 喘息の治療内容とCOVID-19
- 喘息治療内容とCOVID-19の重症化の関連について現状での報告をまとめる (表2) .
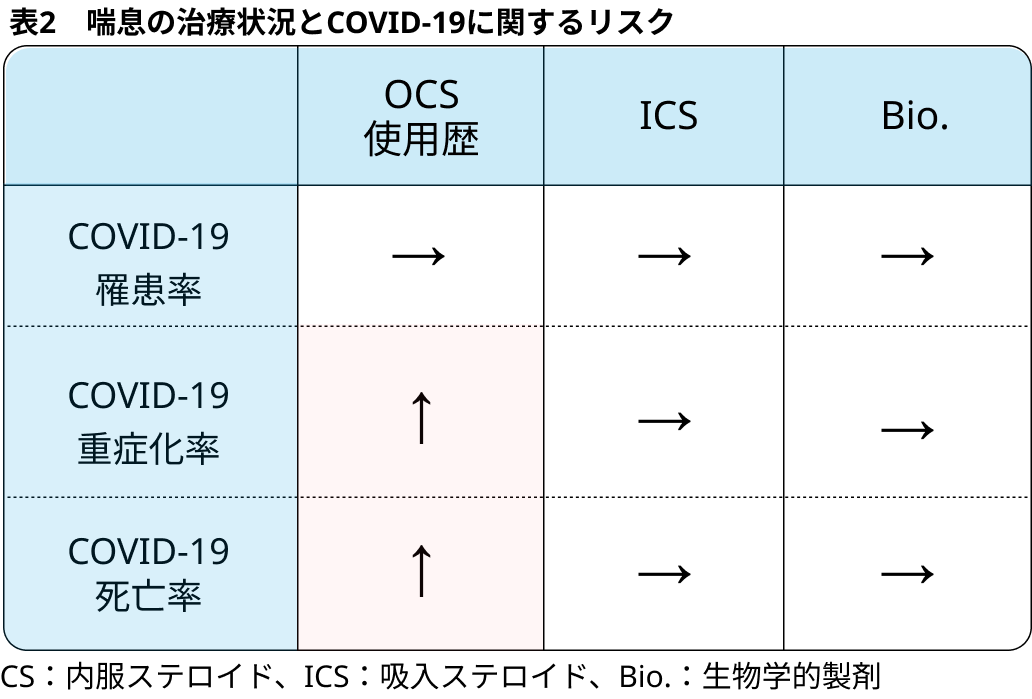
- 吸入ステロイド (ICS)
気道上皮でACE2やTMPRSSの発現低下を通じてCOVID-19に保護的に作用すると推測されている. 実際にブデソニド吸入がCOVID-19の救急受診や入院を減らすという報告がある⁹⁾. 高用量ICS使用喘息患者では死亡率が高いとする報告がある¹⁰⁾が, その他の交絡因子の存在も示唆されている.
- 内服ステロイド (OCS)
COVID-19罹患前の慢性的もしくは頻回の使用がCOVID-19重症化の独立した因子であるとされている¹¹⁾.
- 生物学的製剤 (Bio.)
type2炎症の改善を介してCOVID-19の罹患や重症化のリスクになると懸念される点もあるが, 実際にはCOVID-19の重症化率や死亡率との関連は示されていない¹¹⁾.
3. COVID-19下における喘息治療
- 上述の通り, COVID-19罹患前の喘息のコントロール不良がCOVID-19の重症化に関連することから, コロナ禍においても普段の喘息コントロールが重要と考える. 治療選択としては, 生物学的製剤も含めて, OCSの頻用を回避するといった平時の喘息治療に準ずる方針でよいと思われる.
4. コロナ禍の喘息診療の実態調査
- 2022年1月にコロナ禍における喘息患者診療の3学会合同実態調査が発表された¹²⁾.
- 喘息患者2,060名の実態調査であり, 定期受診を中断した患者 (12.2%) , 受診間隔を開けた患者 (19.9%) が目立った. 治療として, 自己判断で定期薬服用を変更した患者が16.5% (中止 : 11.0%, 増量:5.5%) いた. また調査期間中のCOVID-19罹患者では, 78%は喘息病状が悪化し, COVID-19治癒後も58%の患者で喘息は普段の病状に戻っていなかった.
- コロナ禍においても, オンライン診療も含めて平時の喘息診療を継続するとともに, 当然ながらCOVID-19の罹患の予防が大切であると考察されている.
参考文献
- 国立感染症研究所 : IDWR 2020年第16号. 2020
- Zhou F, et al, Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet, 2020, 395: 1054–62. PMID: 32171076
- Nasserie T, et al, Assessment of the Frequency and Variety of Persistent Symptoms Among Patients With COVID-19: A Systematic Review. JAMA network open, 2021, 4 (5) , e2111417. PMID: 34037731
- Song WJ, et al, Confronting COVID-19-associated cough and the post-COVID syndrome: role of viral neurotropism, neuroinflammation, and neuroimmune responses. Lancet Respir Med. 2021, 9 (5) :533-544. PMID: 33857435
- Peters MC, et al, COVID-19-related Genes in Sputum Cells in Asthma. Relationship to Demographic Features and Corticosteroids. Am J Respir Crit Care Med. 2020, 1;202 (1) :83-90. PMID: 32348692
- Terry PD, et al, Asthma in Adult Patients with COVID-19. Prevalence and Risk of Severe Disease. Am J Respir Crit Care Med. 2020, 203 (7) : 893–905. PMID: 33493416
- Yang JM, et al, Allergic disorders and susceptibility to and severity of COVID-19: A nationwide cohort study. J Allergy Clin Immunol. 2020, 146 (4) :790-798. PMID: 32810517
- Adeloye D, et al, Global, regional, and national prevalence of, and risk factors for, chronic obstructive pulmonary disease (COPD) in 2019: a systematic review and modelling analysis. Lancet Respir Med. 2022,13;S2213-2600 (21) 00543-9. PMID: 35279265
- Adir Y, et al, Asthma and COVID-19: an update. Eur Respir Rev. 2021, 15;30 (162) :210152. PMID: 34911694
- Schultze A, et al, Risk of COVID-19-related death among patients with chronic obstructive pulmonary disease or asthma prescribed inhaled corticosteroids: an observational cohort study using the OpenSAFELY platform. Lancet Respir Med., 2020, 8:1106–1120. PMID: 32979987
- Adir Y, et al, COVID-19 risk and outcomes in adult asthmatic patients treated with biologics or systemic corticosteroids: Nationwide real-world evidence. J Allergy Clin Immunol., 2021, 148 (2) :361-367.e13.
- 日本呼吸器学会, 日本アレルギー学会, 日本喘息学会 : COVID-19流行下における日本の喘息患者の三学会合同 (日本呼吸器学会, 日本アレルギー学会, 日本喘息学会) 実態調査. 2020
著者

最終更新:2022年7月7日
監修:日本赤十字社医療センター呼吸器内科部長 出雲雄大先生
こちらの記事の監修医師
こちらの記事の監修医師
HOKUTO編集部
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
HOKUTO編集部
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
QRコードから
アプリを
ダウンロード!