HOKUTO編集部
3年前
【もう迷わない!】貧血マネジメント②「出血と溶血の違いは?」(聖路加藤野先生)

連載第2回!総論では網赤血球によって貧血の鑑別を始めることを学びました。 今回はRet、RPIが上昇する病態について解説します。
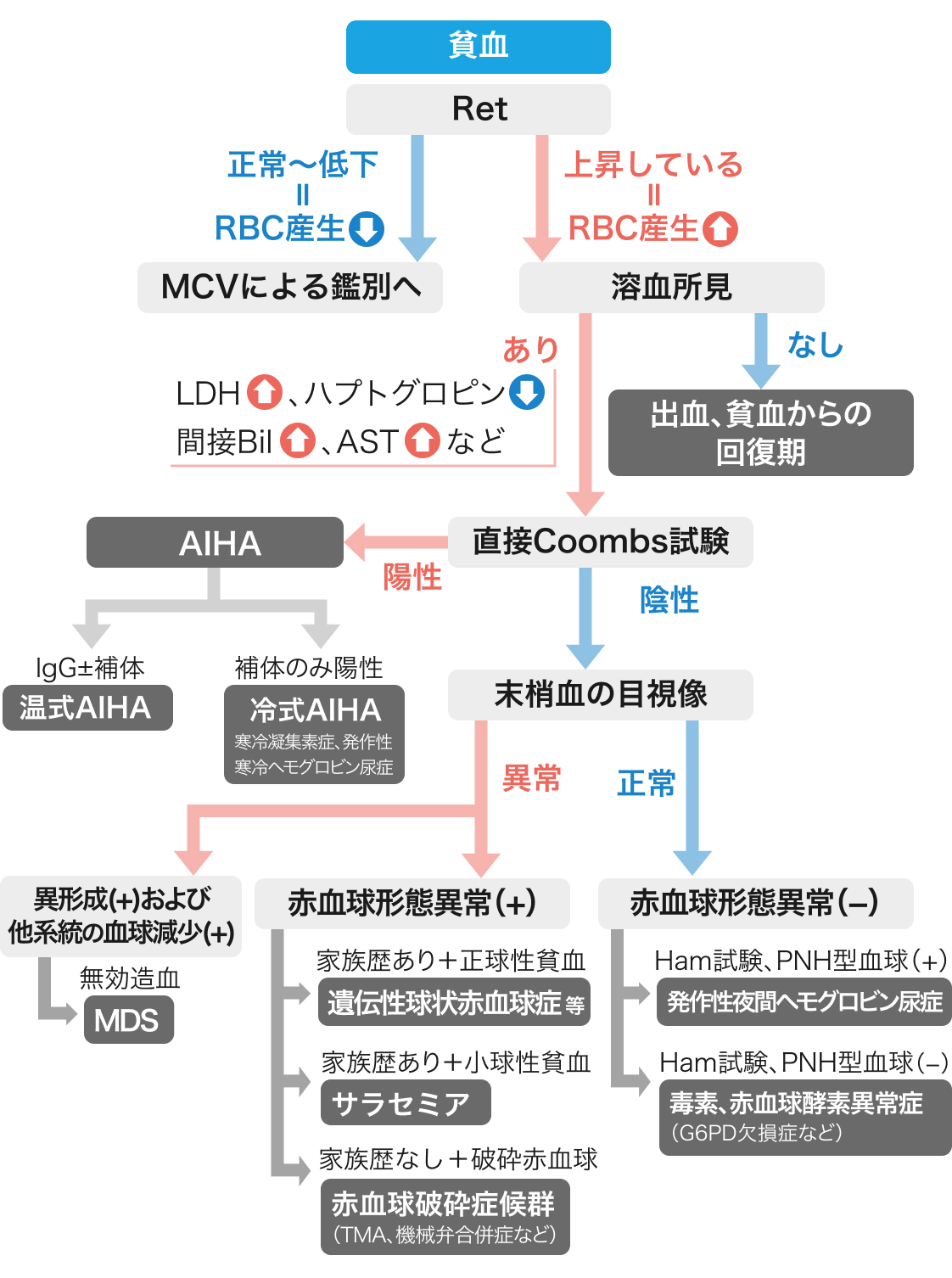
網赤血球の割合や絶対数、 RPIが上昇 (貧血に対して適切に反応) していれば、 ①出血や②溶血、③無効造血を疑う (前回のコンテンツはこちら)
①出血について
血管内から血管外(体内でも体外でもよい)へ赤血球の喪失すること。 溶血所見がない。 出血については、 RetやRPIが上昇しない2つの落とし穴を知っておくと良い。
1. 産生低下状態で出血が起こった場合
例えば白血病やMDS、 化学療法により骨髄抑制がかかっている場合は出血していても網赤血球が上昇しない。 これらの症例では血小板減少も併存している場合が多く、出血が起こりやすい。
💡否定できるまで出血は鑑別から外さない!
2. 少量の出血が慢性的に生じた場合
例えば消化管悪性腫瘍の出血や不正性器出血などは、 骨髄が反応するほどの出血がなく、 長期的に少量出血が継続することによって鉄欠乏性貧血となり網赤血球やRPIはむしろ低下する。
💡鉄欠乏性貧血の診断となった場合は 「長ーくちょこっとだけ出血する病態、 特に悪性腫瘍」 を見逃さない!
②溶血について
何らかの機序で赤血球が体内で破壊されること。 さらに溶血の病態により大別される。
血管外溶血と血管内溶血
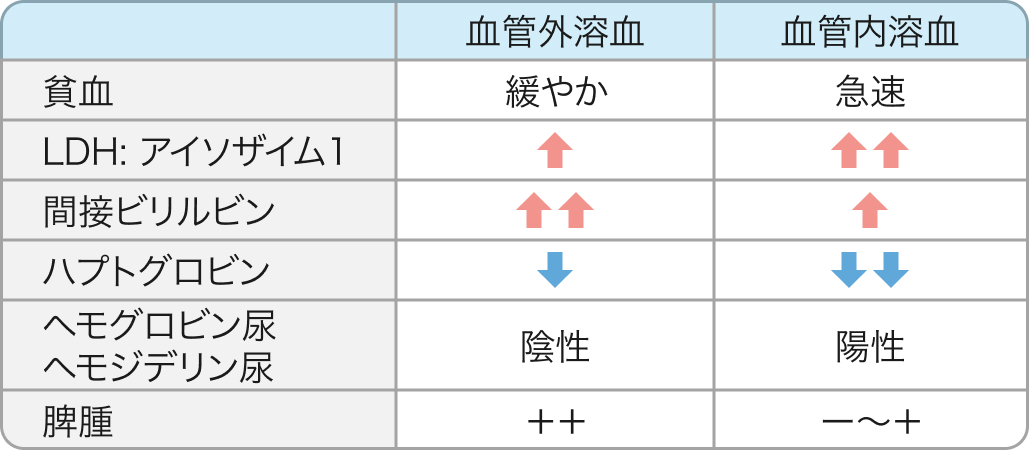
1) 血管外溶血
主に脾臓や肝臓、 骨髄などで赤血球が破壊される病態 (例: 温式自己免疫性溶血性貧血、遺伝性性赤血球異常症 [球状赤血球症、sickle cell disease等])
温式抗体 (37度前後で親和性が高くなるIgG抗体)に結合された赤血球は脾臓で破壊され、 冷式抗体 (0度で親和性が高くなるIgM抗体)や補体が結合した赤血球は肝臓にて補足されKupffer細胞に貪食・破壊される。
2) 血管内溶血
血管内で赤血球が破壊(溶血)される病態 (例: 冷式自己免疫性溶血性貧血、 赤血球破砕症候群[DIC、TMA(HUS、 TTPなど)、 心臓機械弁置換術後]、 毒素 [Clostridioides difficile毒素、 蛇毒など]
血管内溶血の方が急性で激しい貧血となり、 血管外溶血が主な病態の場合は緩徐でより軽い貧血であることが多い。
まずは 「直接Coombs試験」でAIHA鑑別
溶血所見がある場合にはまず直接Coombs試験によってAIHAを鑑別する。
直接Coombs試験はdirect antiglobulin test: DATとも呼ばれ、 患者赤血球に結合しているIgG型自己抗体を検出する検査である。
IgGと補体(C3)に対する抗ヒト抗体を使用してそれぞれの凝集反応を評価する。 IgG型自己抗体陽性±補体陽性を直接Coombs試験陽性とする。 それぞれの解釈は以下の通り。
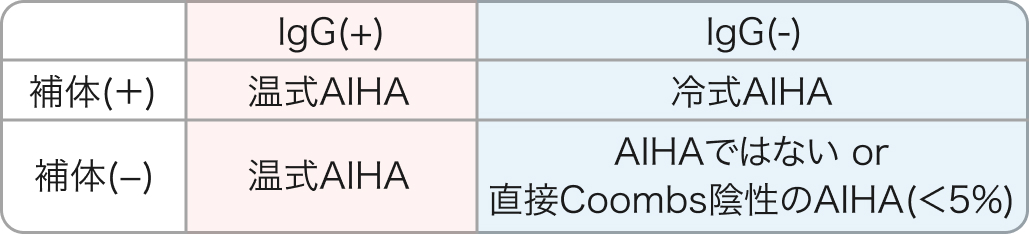
AIHAは原因有無による3つに分類
1.特発性AIHA:二次性AIHAではない
2.二次性AIHA:基礎疾患のもと生じる
リンパ増殖性疾患、 自己免疫疾患、 悪性腫瘍、 ウイルス感染など
3.薬剤性AIHA:特定の薬剤のもとで生じる
抗菌薬、NSAIDs、抗癌剤、カルシニューリン阻害薬など
AIHAの診断となった後は二次性、 薬剤性の原因がないかを精査しつつ自己免疫性溶血性貧血という病態に対する治療(副腎皮質ステロイド)を開始する。
「直接Coombs試験」陰性の場合
血管外か血管内溶血かを、 貧血の進行やヘモグロビン尿の有無で考えつつ、 末梢血目視像やその他の所見を参考に次回以降のフローに進む。
③無効造血について
無効造血とは、 産生された血球が骨髄内で破壊される病態のことである。
骨髄異形成症候群が代表的であり、 血管外溶血の所見をとる。 貧血以外に血小板減少や白血球減少、 異形成のある細胞の出現など他血球系統の異常を認める点が鑑別点である
以下に貧血鑑フローチャートを再度示す。 次回からはMCV以降の話をしていく。

Take home messages
1. 最初から最後まで出血を否定し続ける!
2. 血管外溶血と血管内溶血を区別して覚える!
3. 溶血性貧血に強くなる!

連載一覧
参考文献
1) Wintrobe's Clinical Hematology 14th Edition John P. Greer et al. Wolters Kluwer.血液内科のバイブル!
温式AIHAがきれいな図表とともにまとまっている
Blood誌のHow I treatシリーズは血液内科初学者にとってありがたい。 温式AIHAのレビューである。
こちらは冷式も取り扱ったBlood誌のHow I treatシリーズ
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。