亀田総合病院
2年前
【解説】侵襲性肺アスペルギルス症の診断

侵襲性肺アスペルギルス症の概要
侵襲性肺アスペルギルス症 (invasive pulmonary Aspergillosis : IPA) は、 免疫抑制状態の患者に発症し、 アスペルギルスの菌糸が血管や肺組織に侵襲し、 周囲に出血を伴う病変を形成します。
IPAの死亡率は30~60%と高く¹⁾、 早期の診断と治療が求められます。
診断基準
欧州臨床腫瘍研究機構 (European Organisation for Research and Treatment of Cancer : EORTC) と真菌研究グループ (Myco Spheres Group : MSG) の共同プロジェクトであるEORTC/MSGが、 IPAに関する診断基準を出しています²⁾。
EORTC/MSGのIPA診断基準
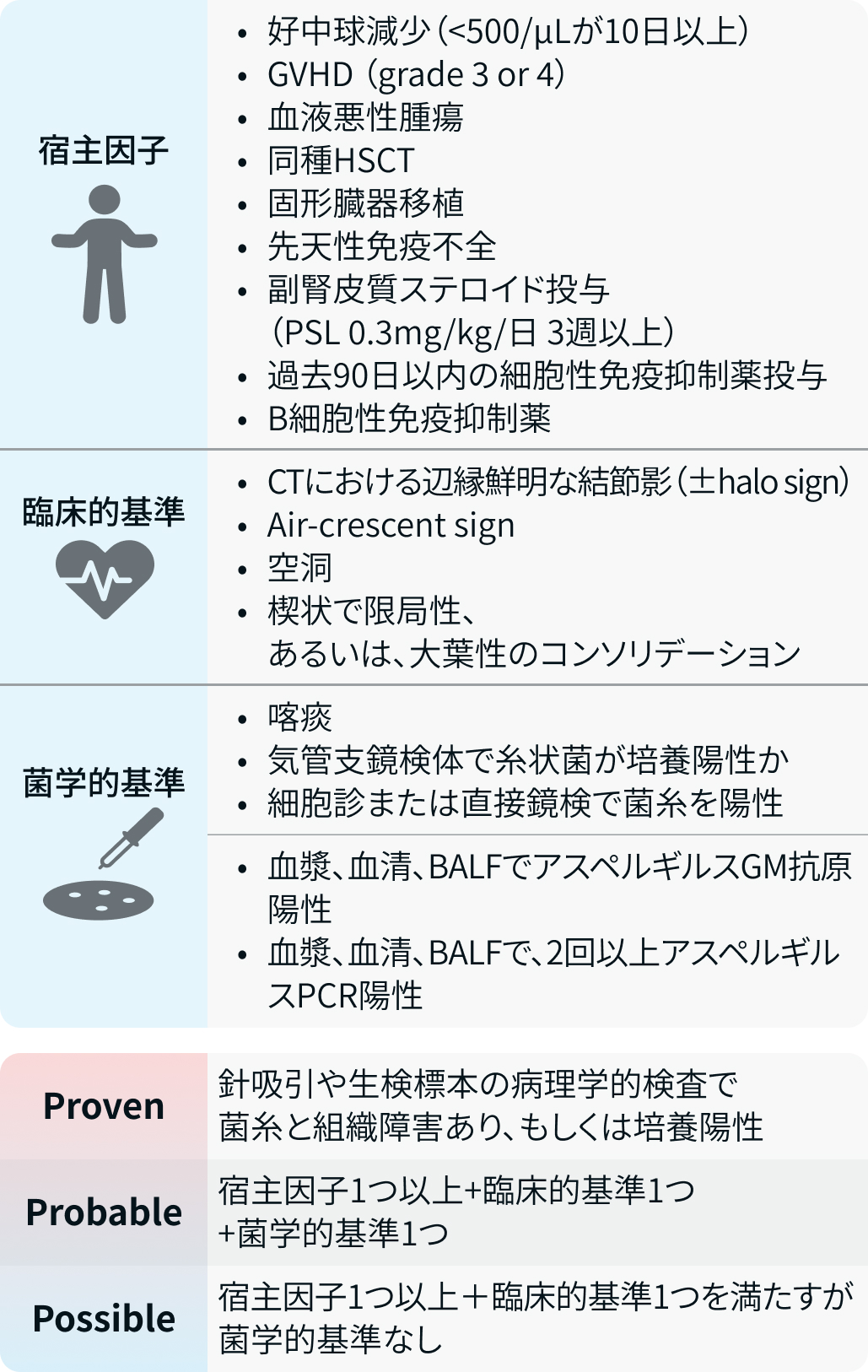
GVHD : 移植片対宿主病、 HSCT : 造血幹細胞移植、 BALF : 気管支肺胞洗浄液、 GM : ガラクトマンナン
参考文献2を基に編集部作成
実臨床における対応
実臨床では、 IPAの診断において局所検体の培養陽性率が極めて低く、 組織診断の陽性率も低いため、 「proven」 の診断は極めて困難です。 そのため、 現実的には 「probable」 を目指すことになります。
近年IPA診断で、 気管支肺胞洗浄液 (bronchoalveolar lavage fluid : BALF) におけるガラクトマンナン (galactomannan : GM) 抗原の有用性が報告されており、 カットオフ1.0で、 感度78%、 特異度93%と報告されています³⁾。また海外ではアスペルギルスPCRも用いられており、 血液中のPCR2回陽性の感度59.6%、 特異度95.1%と報告されています⁴⁾。
日本ではアスペルギルスPCRは保険適用がなく、 自費で高額となるため施行困難です。 したがって、 実臨床ではBALFのGM抗原が使用しやすいです。
診断率を上げるための戦略
IPAは通常、 胸部CTでは急性経過の結節影、 楔状浸潤影を呈するため鑑別診断として、 肺接合菌症、 細菌性肺炎、 血液悪性腫瘍の肺浸潤、 移植片対宿主病 (graft-versus-host disease : GVHD)、 薬剤性肺炎など多数の鑑別診断が挙がります。 そのため、 IPA以外の他疾患の診断のために、 患者の状態が許せば、 肺生検も行うのが望ましいと個人的には考えています。 また、 肺生検を行うことで肺真菌症について 「proven」 の診断を得る努力をすることも重要だと思います。
筆者らは近年、 血液悪性腫瘍に対するガイドシース併用超音波内視鏡 (endobronchial ultrasonography with a guide sheath : EBUS-GS) の有用性と安全性を報告しました⁵⁾。 血液悪性腫瘍の急性肺病変22例に対してEBUS-GSを施行し、 臨床判断への貢献50%、 診断率40.9%、 合併症率0%でした⁵⁾。 診断率は高くはありませんが、 合併症率が低いため、 症例によってはEBUS-GSは考慮してよいと考えられます。
以上から、 IPA診断においては、 EBUS-GSによる肺生検、 組織培養、 BALFのGM抗原・培養検査を積極的に組み合わせることで、 IPAの診断率、 鑑別すべき診断の評価を行うことが重要と考えられます。
出典
- The burden of Invasive Aspergillosis in patients with haematological malignancy: A meta-analysis and systematic review. J Infect. 2018 Jun;76(6):550-562. PMID: 29727605
- Revision and Update of the Consensus Definitions of Invasive Fungal Disease From the European Organization for Research and Treatment of Cancer and the Mycoses Study Group Education and Research Consortium. Clin Infect Dis. 2020 Sep 12;71(6):1367-1376. PMID: 31802125
- Galactomannan detection in broncho-alveolar lavage fluid for invasive aspergillosis in immunocompromised patients. Cochrane Database Syst Rev. 2019 May 20;5(5):CD012399. PMID: 31107543
- Polymerase chain reaction blood tests for the diagnosis of invasive aspergillosis in immunocompromised people. Cochrane Database Syst Rev. 2019 Sep 3;9(9):CD009551. PMID: 31478559
- Efficacy and Safety of Endobronchial Ultrasonography with a Guide-sheath for Acute Pulmonary Lesions in Patients with Haematological Diseases. Intern Med. 2022;61(5):623-632. PMID: 35228474

呼吸器内科をもっと深く学びたい方は 「レジデントのための呼吸器診療最適解」 (医学書院) でぜひ勉強されて下さい!
亀田総合病院 呼吸器内科 初期研修医向けオンライン説明会 4月~5月の案内
一言 : 当科では教育および人材交流のために、 日本全国から後期研修医・スタッフ (呼吸器専門医取得後の医師) を募集しています。 ぜひ一度見学に来て下さい。
連絡先 : 主任部長 中島啓
メール : kei.7.nakashima@gmail.com
中島啓 X/Twitter : https://twitter.com/keinakashima1
亀田総合病院呼吸器内科 Instagram : https://www.instagram.com/kameda.pulmonary.m/
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。