IBDマニュアル
2年前
【IBDマニュアル】IL-12/23p40阻害薬

本コンテンツでは原因不明で治療が困難な炎症性腸疾患 (IBD) について、 疫学・病態・治療などの観点から解説を行います。 最新のエビデンスを基にしておりますので、 是非臨床の参考としていただければ幸いです。
執筆 : 杉本 健先生
浜松医科大学内科学第一講座
作用機序
IL-12/23p40阻害薬であるウステキヌマブ (ステラーラ®) はIL-12とIL-23を共に制御することが可能なユニークな薬剤であるが、 これはIL-12もIL-23もともにヘテロ二量体の構成成分としてウステキヌマブがターゲットにしているp40蛋白を有しているためである。
潰瘍性大腸炎 (UC) もクローン病 (CD) も、 その病態に腸管粘膜におけるTh1サイトカインやTh17サイトカインの過剰産生など、 免疫調節機構の異常が関与しているといわれており、 ウステキヌマブはTh1サイトカインであるIL-12とTh17サイトカインであるIL-23を同時に制御できるという特性を有している。
ウステキヌマブの作用機序
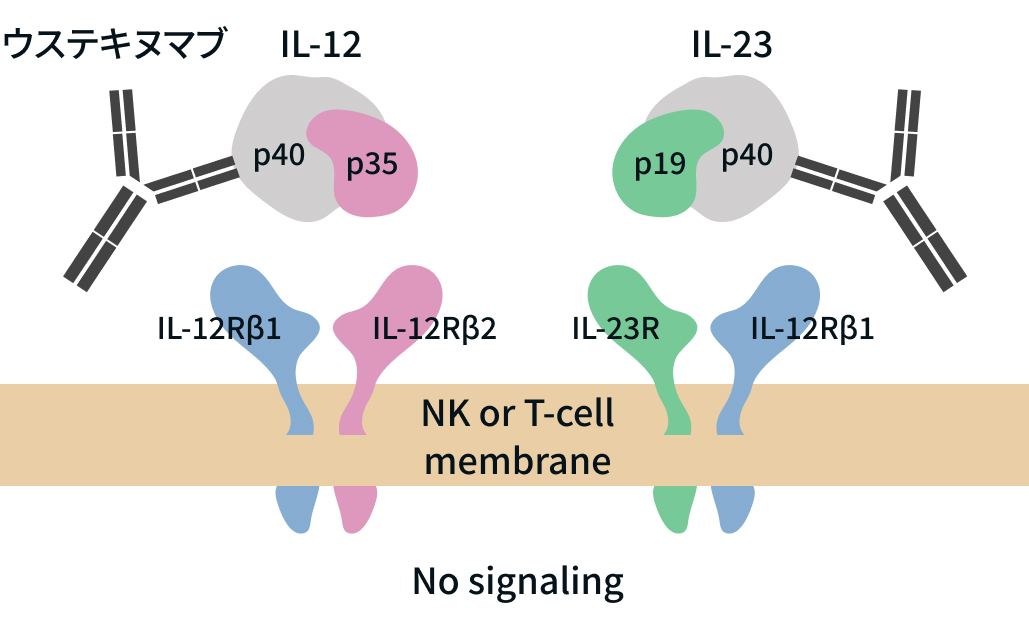
筆者提供資料を基に編集部作図
適応
ステラーラ®の剤型としては、 点滴静注130mgと皮下注90mgシリンジがある。 点滴静注製剤は中等症から重症の活動期CDの導入療法および中等症から重症のUCの寛解導入療法、 皮下注は中等症から重症の活動期CDの維持療法および中等症から重症のUCの維持療法 (いずれも既存治療で効果不十分な場合に限る) として保険適用となっている。
用法・用量
ウステキヌマブは、 CDおよびUCに対しては初回のみ体重に応じた用量 (55kg以下 : 260mg、 55~85kg以下 : 390mg、 85kg超 : 520mg) で点滴静注により投与する。 その8週後に90mgを皮下投与し、 以降は12週間隔で90mgを皮下投与する。 なお、 効果が減弱した場合には、 投与間隔を8週間に短縮できる。
治療指針・ガイドラインにおける位置付け
潰瘍性大腸炎
UCに対するウステキヌマブの位置付けとしては、 寛解導入療法におけるステロイド依存例に対してアザチオプリン・メルカプトプリン (6-MP)*にて改善しない場合、 ステロイド抵抗例 (中等症・重症)、 また寛解維持療法における難治例と記載されている¹⁾。
*現在保険適用には含まれていない
UCの治療指針

参考文献1より引用
クローン病
CDに対するウステキヌマブの位置付けとしては、 中等症から重症の活動性CDに対してステロイド・栄養療法などの通常治療が無効/不耐な場合、 また本剤により寛解導入された場合に寛解維持療法として選択可と記載されている¹⁾。 さらに痔瘻・肛門周囲膿瘍に対して内科的治療を行う場合の選択肢としても記載されている¹⁾。
ただしIBDガイドラインにおいては、 「CDの肛門病変にウステキヌマブが有用な可能性はあるが、 さらなるエビデンスの蓄積が必要である」 と記載されている²⁾。
CDの治療指針
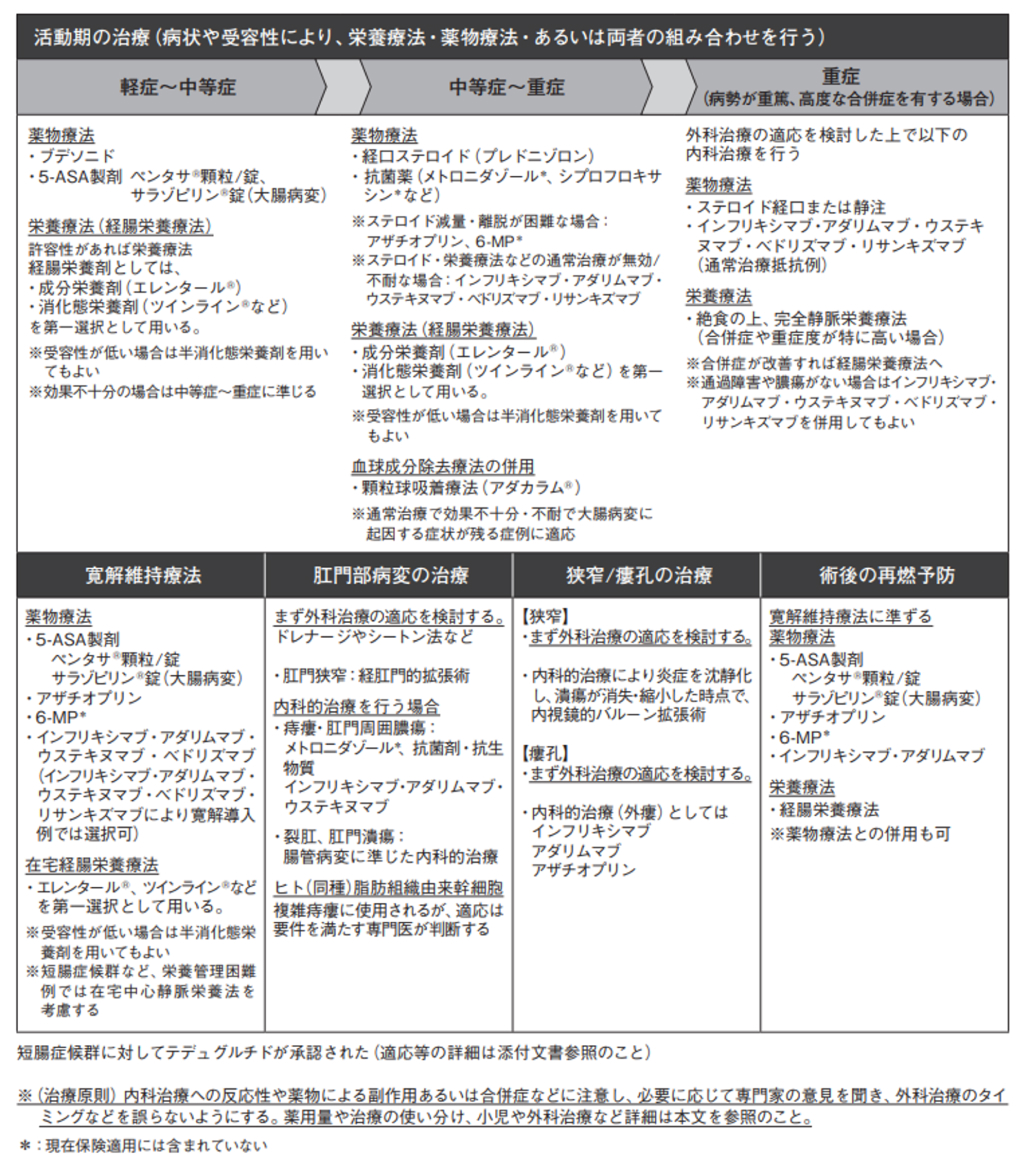
参考文献1より引用
投与におけるワンポイント
近年、 IBDに対する多くの先進的な治療が登場し、 薬剤選択に悩むケースが多い。 ウステキヌマブに関してはTh1、 Th17サイトカインを標的にしているため、 それらが優位な患者に対して投与するのが最適であると思われるが、 問題はそれを判定する有用な方法がないため、 現状では患者の臨床症状・背景からサイトカインパターンを類推するしかない。 この点については拙著『IBD治療薬処方の最適解』³⁾に細かく私の考えを述べてあるのでそちらを参照していただきたい。
ウステキヌマブはこれまでの臨床試験の長期成績において、 抗TNFα無効例に対する一定の有効性や寛解導入後の寛解維持率の高さ、 安全性の高さが十分に示されており、 また維持治療における皮下注射の投与間隔が3ヵ月と他の生物学製剤と比較しても投与間隔を長くとることができるという利点がある。 したがって、 休暇の取得が困難な学生や働き盛りの人などがよい適応になると考えられる。 また、 投与法は自己注射ではなく医療機関において医療従事者より投与されるので、 アドヒアランスが不良な人においても推奨される。
出典
- 厚生労働省科学研究費補助金 難治性疾患政策研究事業 「難治性炎症性腸管障害に関する調査研究」 (久松班) 令和4年度分担研究報告書. 潰瘍性大腸炎・クローン病診断基準・治療指針 令和4年度改訂版. 2023
- 日本消化器病学会編. 炎症性腸疾患 (IBD) 診療ガイドライン2022 改訂第2版. 2022, 南江堂, 東京
- 杉本健. 患者背景とサイトカインプロファイルから導く IBD治療薬 処方の最適解. 2023, 南江堂, 東京
関連コンテンツ
免疫抑制薬 > ヒト型抗ヒトインターロイキン-12/23p40 (IL-12/23p40) モノクローナル抗体
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。