IBDマニュアル
2年前
【IBDマニュアル】潰瘍性大腸炎の外科治療 (内野基先生)

本コンテンツでは原因不明で治療が困難な炎症性腸疾患 (IBD) について、 疫学・病態・治療などの観点から解説を行います。 最新のエビデンスを基にしておりますので、 是非臨床の参考としていただければ幸いです。
記事監修:内野 基先生
兵庫医科大学炎症性腸疾患外科
手術適応は?
潰瘍性大腸炎 (ulcerative colitis:UC) に対して、以下の2つの手術適応がある。
絶対的手術適応
癌、 穿孔、 中毒性巨大結腸症といった手術以外の治療選択肢がない場合
相対的手術適応
異形成 (dysplasia)、 治療抵抗性、 依存性を含む難治、 腸管外合併症など、 手術治療が望ましいとされる場合
いずれの手術適応においても標準手術は大腸全摘術である。 その後、 肛門温存を行う場合には回腸嚢肛門 (管) 吻合が標準術式として選択される。 肛門温存を行わない場合には永久的回腸人工肛門造設が行われる。 結腸全摘、 回腸直腸吻合は、 残存直腸での炎症再燃、 癌化リスクのため、 現在では高齢者など特殊な場合を除き行われていない。
術式の選択は?
全身状態良好例
手術シェーマを図に示す。 全身状態が良好な症例には、 人工肛門造設を行わず1期的に吻合を行う場合もあるが、 多くの症例では貧血、 低栄養、 ステロイド使用など創傷治癒が不良である可能性を考慮し、 縫合不全予防のために回腸人工肛門を造設する2期分割手術が行われる。
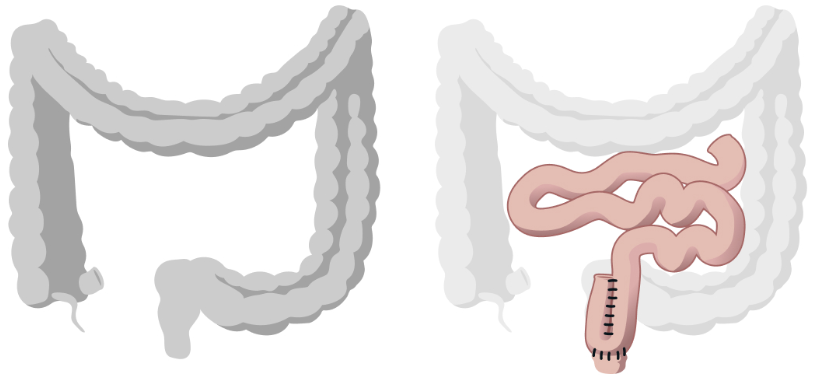
左図:大腸全摘、 右図:回腸嚢肛門吻合術
腹膜炎、重症/劇症症例
腹膜炎、 重症/劇症症例では、 緊急手術、 救命手術となるため、 手術侵襲軽減、 合併症予防のため初回手術は結腸全摘、 回腸人工肛門造設を行い、 回復すれば2期目手術である直腸切除、 回腸嚢肛門吻合、 最終的に人工肛門閉鎖を行う3期分割手術が行われる場合がある。
術後管理は?
周術期合併症
術後早期の合併症には出血、 血栓症、 縫合不全、 腹腔内膿瘍、 創感染、 腸閉塞など一般的な消化器手術合併症と同様のものが挙げられる。
▼血栓症予防
血栓症に関しては、 炎症性腸疾患で一般の人口に比較してリスクが高くなることが報告されており、 術後のみならず術前あるいは手術に関係なく日常から注意しておくべきである¹⁾。 下肢静脈血栓から肺塞栓となれば致命的な場合も多く、 早期発見、 予防に取り組むべきである。 特にステロイド使用症例では注意を要する。
▼ステロイドカバー
様々な術前治療は術後より不要となるが、 ステロイド使用症例では副腎不全予防のためステロイドカバーが必要である。 その際、 耐糖能異常への対処や感染合併症への留意が重要となる。 特に高齢者ではST合剤投与によるニューモシスチス肺炎予防が必要な場合がある。
肛門機能
便漏れは肛門吻合で約20%、 肛門管吻合で5~6%と肛門管吻合で有利である。 しかし残存粘膜の再燃、 癌化の懸念は残される。 排便回数はともに平均6回/日前後である。
QOLに関しては、 日常生活での制限、 仕事の制限、 食事の制限は90%以上で認めない。 高齢者に対しても肛門管吻合術後では遜色ない排便機能であったことが報告されている²⁾。
引用文献
- The incidence of deep venous thrombosis and pulmonary embolism among patients with inflammatory bowel disease: a population-based cohort study. Thromb Haemost 85:430-434,2001. PMID: 11307809
- 二木 了, ほか.高齢者潰瘍性大腸炎に対する回腸嚢肛門管吻合術の術後排便機能の検討.日本消化器外科学会誌 49:714-720,2016.
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。