HOKUTO編集部
3年前
【局所進行食道がんの集学的治療】第1回 切除可能例における最適な周術期治療とは

[編集部から] 食道がんは代表的な難治がんの1つとされてきましたが、 近年、 複数の治療を組み合わせた集学的治療の開発が進んでいます。そこで今回、 消化器内科、 消化器外科、 放射線領域における"Young Opinion Leader"の3氏にご参集いただき、 局所進行食道がんの集学的治療について、 議論してもらいました。第1回のテーマは、 「切除可能な局所進行食道がんの集学的治療における最適な周術期治療」についてです。ぜひご一読ください。
本稿のまとめ
❶ 局所進行食道がんの術前療法は、 DCF療法が標準治療となっている。 JCOG1109試験サブ解析の結果から、 胸部上部食道 (Ut) 症例では術前CF-RT療法も良好な成績が報告された。
❷ 術後再発リスクが高い症例に対しては、 術後療法を施行している。 診断時の臨床病期やリンパ節転移の個数などを考慮し、 術後ニボルマブ療法の検討の余地がある。
❸ 高齢者に対しても、 臓器機能や全身状態 (PS) を加味し、 適切な周術期療法を行うことが重要である。
❶術前療法について
山本 切除可能な局所進行 (Ⅱ/Ⅲ期) 食道がんに対する術前補助療法については、 シスプラチン+5-FU (CF療法) 群、 シスプラチン+5-FU+ドセタキセル (DCF療法) 、 シスプラチン+5-FU+放射線療法 (CF-RT療法群) の3群で比較した第Ⅲ相試験JCOG1109の結果が2022年1月開催の米国臨床腫瘍学会消化器がんシンポジウム (ASCO-GI 2022) で報告されました。この結果を受けて、 現在は局所進行食道がんの術前療法は、 DCF療法が標準治療となりました(図1) 。
図1.全生存期間 (OS) :術前CF療法群 vs. 術前DCF療法群
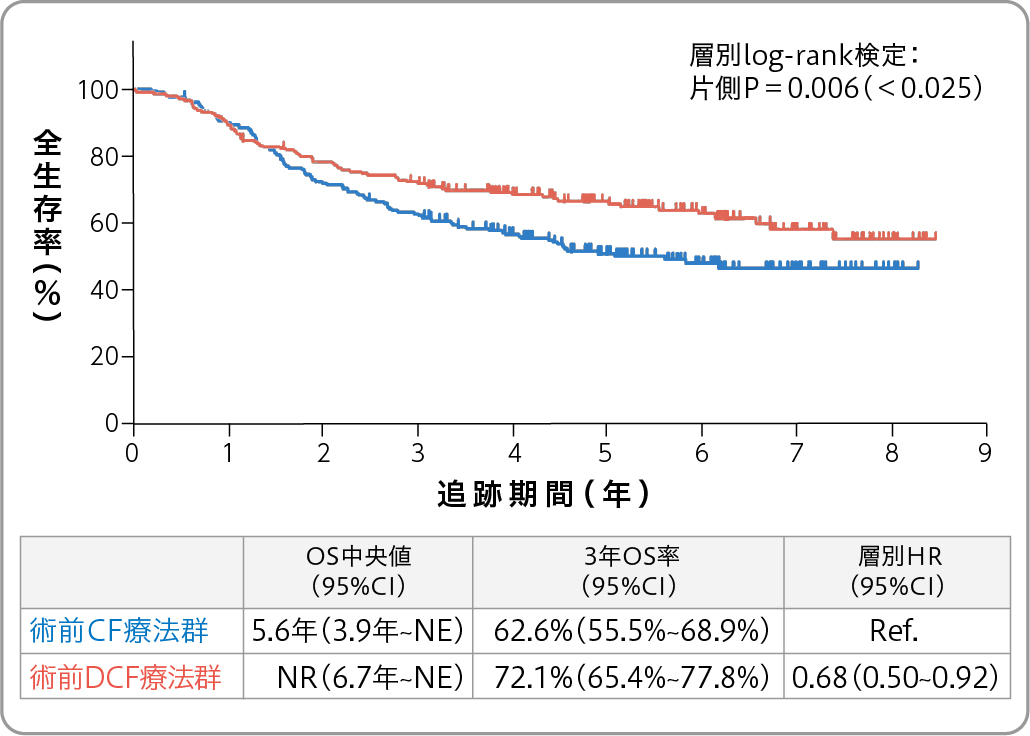
ただしJCOG1109試験では、 CF-RT療法群はCF療法群に対して、 全生存期間(OS)で優越性示すことはできませんでした(図2)。また欧米では、 現在でもCF-RT療法がいまだに用いられています。こうした現状を踏まえると、 術前の化学放射線療法の位置付けは今後どのようになっていくのでしょうか。
図2.全生存期間 (OS) :術前CF療法群 vs. 術前CF-RT療法群
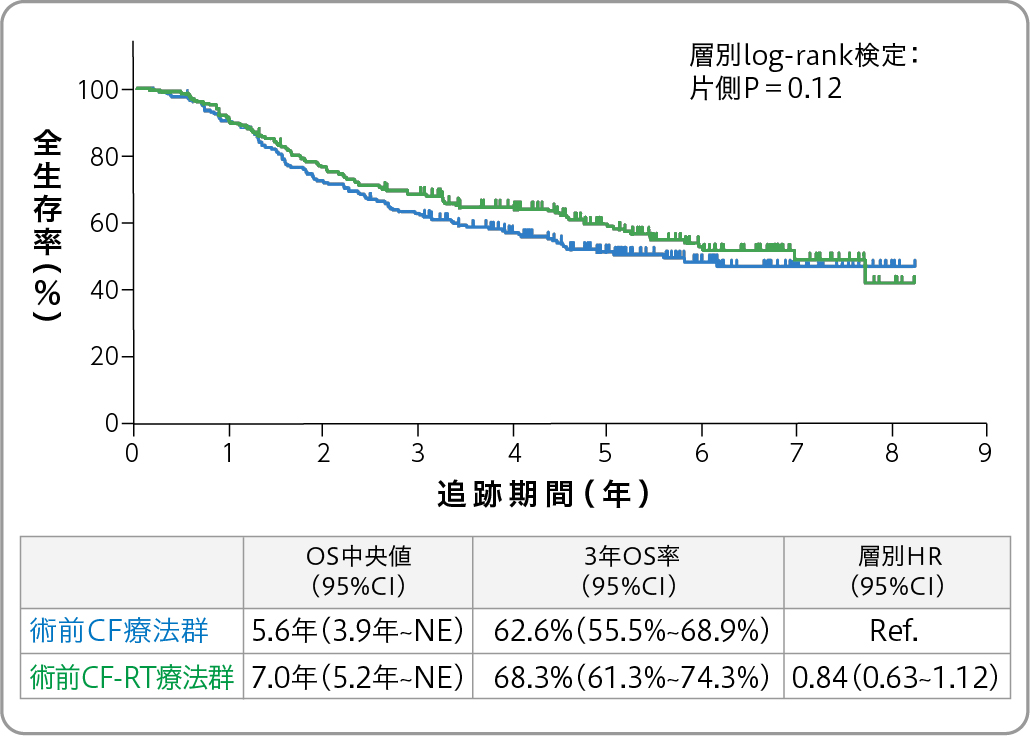
(図1、 2ともASCO-GI 2022発表データを基に編集部作成)
術前は3剤併用のDCF療法が基本、 Ut症例はCF-RTも考慮
柏原 海外と日本とではリンパ節郭清の個数や手術の技術の違いもあり、 術前治療の戦略を同じように考えられないところがあると思います。そうした中で、 JCOG1109試験から明確なエビデンスが示されたので、 基本的には術前DCF療法を行える症例には行います。
また術前CF-RT療法を行うことで、 その後に救済CRTを行うことが難しくなる症例もあります。こうしたことを考えると、 術前CF-RT療法を選択することはかなりまれにはなると思います。
ただしJCOG1109試験のサブグループ解析の結果から、 占居部位が胸部上部食道 (Ut) の症例では術前CF-RT療法群で良好な成績が認められました。そのためUt症例では術前CF-RT療法も選択肢になると思いますが、 一方で術前DCF療法を選択できないというわけでもないので、 そうなるとやはり術前DCF療法をまず選択でよいのではないかと思います。
石山 やはり占拠部位で胸部上部食道 (Ut) 、 胸部中部食道 (Mt) 、 胸部下部食道 (Lt) に分けて予後を比較すると、 Utで最も予後不良であることは既報データからも示されています。その一番の理由は、 解剖学的に上縦隔は狭く、 隣接臓器が密接しているため、 腫瘍進展しやすいと考えられます.そのため、 Ut症例は手術難度が高くなってきます。
CF療法 vs. DCF療法で手術に差はあるか?
山本 CF療法とDCF療法後の手術は、 執刀医として何か差を感じている点はありますか?
石山 腫瘍量が多いcT3症例に対して術前DCF療法を行い、 腫瘍の縮小が得られた後に手術を施行する場合、 組織が浮腫状となり粘っこい印象はあります。もちろん、 腫瘍変性による影響も大きいですが、 術前CF療法後の手術ではそれほど感じられないです。
山本 非常に現場の貴重な意見ですね。最近では、 腎機能が低下した症例では、 術前療法にシスプラチンを用いず、 オキサリプラチンベースの術前化学療法を用いることがありますが、 そのようなケースでは術前療法後の手術に差はありますか?
石山 術前化学療法のレジメンとしてFOLFOX療法やFLOT療法後に手術を行う場合,特に手術時に差は感じられないですね。
山本 なるほど。FLOT療法については現在、 第Ⅱ相試験が進行中です。シスプラチンベースの術前療法を行えない症例は一定存在しますので、 今後、 オキサリプラチンベースの術前化学療法の開発も進んでいきそうですね。
❷術後療法について
術後に再発リスクが高い症例とは?
山本 術後の再発リスクが高くなる症例は、 どのようなイメージが強いですか?
石山 手術をする以上は完全切除 (R0) を目指すわけですが、 以下のような症例は、 術後の早期再発リスクが高い印象があります。
- Utの進行がん
- リンパ節転移の個数が多い
- 腫瘍による高度狭窄を認めている症例
このような症例に対しては、 術後療法を施行しています。
山本 グレード3の原発巣が術前療法で消失しても、 リンパ節転移が残っている場合には予後が悪いことは、 どんなに術前療法が進歩しても変わらないですよね。やはりそのような症例は術後療法も施行して、 なんとか予後を改善したいと思うところですね。また診断時の臨床病期もやはり重要な因子であり、 それも加味しながら、 術後ニボルマブ療法を検討する余地があるかもしれませんね。
❸高齢者の周術期療法について
もはや暦年齢で判断しない
山本 年齢は一つの因子でしかありません。臓器機能や全身状態 (PS)を加味して、 術前DCF療法を行える症例に対しては行うことが標準療法であることは依然として変わりません。ただし、 80〜85歳を超えるような症例については、 当院ではオキサリプラチンベースの化学療法を検討することが多いです。
石山 手術を行う立場からしても、 現在は暦年齢で手術施行の是非を判断していません。80歳でもPSが良好な人もいるので、 患者さんの活動度で判断するようにしています。またPSが不良な場合でも、 最近は低侵襲な術式も選択できるようになってきています。
柏原 放射線療法も暦年齢で判断しないのは同じです。食道がんは、 もともと食道狭窄などによって食事摂取が十分に行えず栄養状態・全身状態が悪い患者も少なくないので、 年齢はあくまでも参考程度にしかならないと思います。
( 第2回 「切除可能な局所進行食道がんの集学的治療 ~新たな低侵襲食道切除術を展望~」に続く)
関連コンテンツ
- 第2回:切除可能な局所進行食道がんの集学的治療 ~新たな低侵襲食道切除術を展望~
- 第3回:切除可能な局所進行食道がんの集学的治療 〜オリゴ転移再発へのアプローチ〜
- 第4回:切除不能(Ⅳa期)な局所進行食道がんの集学的治療 (近日公開)
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。