irAEガイド
3年前
【irAE】腸炎のマネジメント (近畿大学医学部腫瘍内科 川上尚人先生)

今注目の免疫関連有害事象について各専門医の方々に解説いただきます。 さらなる機能改善のため、内容についてご要望がございましたらぜひコメント下さい。
1.ICI開始前のチェック項目
リスク因子の把握が必要
潰瘍性大腸炎 (UC) やクローン病 (CD) など炎症性腸疾患 (IBD) を有する症例においては、 再燃ないし新規irAEの発現に十分注意を要する¹⁾。
2.ICI開始時の患者説明内容
irAE腸炎の症状
下痢 (頻回の水様便) が最も多い高熱、血便、粘血便、高度腹痛などの炎症性下痢 (大腸炎) 症状を必ずしも伴わないこともある。
緊急性が高い症状は UC類似の臨床像
UCに類似したirAE腸炎が最も緊急性が高く、 臨床像、 検査所見もほぼ同一である。
irAE下痢症として把握されるタイプも
IBD様 (CDやベーチェット病様) のirAE腸炎や、 画像所見のほとんどないmicroscopic colitisタイプのirAE腸炎もあり、 この場合irAE下痢症として臨床上把握される。
irAE腸炎の頻度²⁾
下痢 (any grade)
・抗PD-1抗体単剤:10-20%
・抗CTLA-4抗体単剤:20-35%
・抗PD-1+抗CTLA-4抗体併用:40-50%
腸炎 (any grade)
・抗PD-1抗体単剤:約5%
・抗CTLA-4抗体単剤:約10%
・抗PD-1+抗CTLA-4抗体併用:20-25%
irAE腸炎の発症時期
開始後4-7週が多いが幅が広い。 ICI終了後数ヶ月して発症することがある。
irAE腸炎の治療
中等症以上はステロイドないしインフリキシマブ治療を実施。
irAE腸炎の予後
炎症性腸疾患と異なり、 有症状時のみ加療を行う (維持療法は不要)。 PSL/インフリキシマブによる治療効果が不良の場合、 外科的処置(切除ないしストマ増設)が必要となる場合もある。
癌腫や薬剤による違い
悪性黒色腫では他癌腫に比して頻度が高く³⁾、PD- l/PD-L l阻害剤単独よりICI+化学療法や ICI-ICI併用療法で発症しやすい。
3.ICI投与中のチェック項目
評価項目と頻度
①症状聴取:便回数や性状、 腹痛の有無など
②腹部CT:腸管浮腫の有無 (進行期は6-9週毎)
③血液検査:項目として確立したものはない
臨床的重症度による分類⁴⁾
中等症以上の腸炎については以下の潰瘍性大腸炎の臨床的重症度による分類⁴⁾を用いると病態の把握がしやすい。
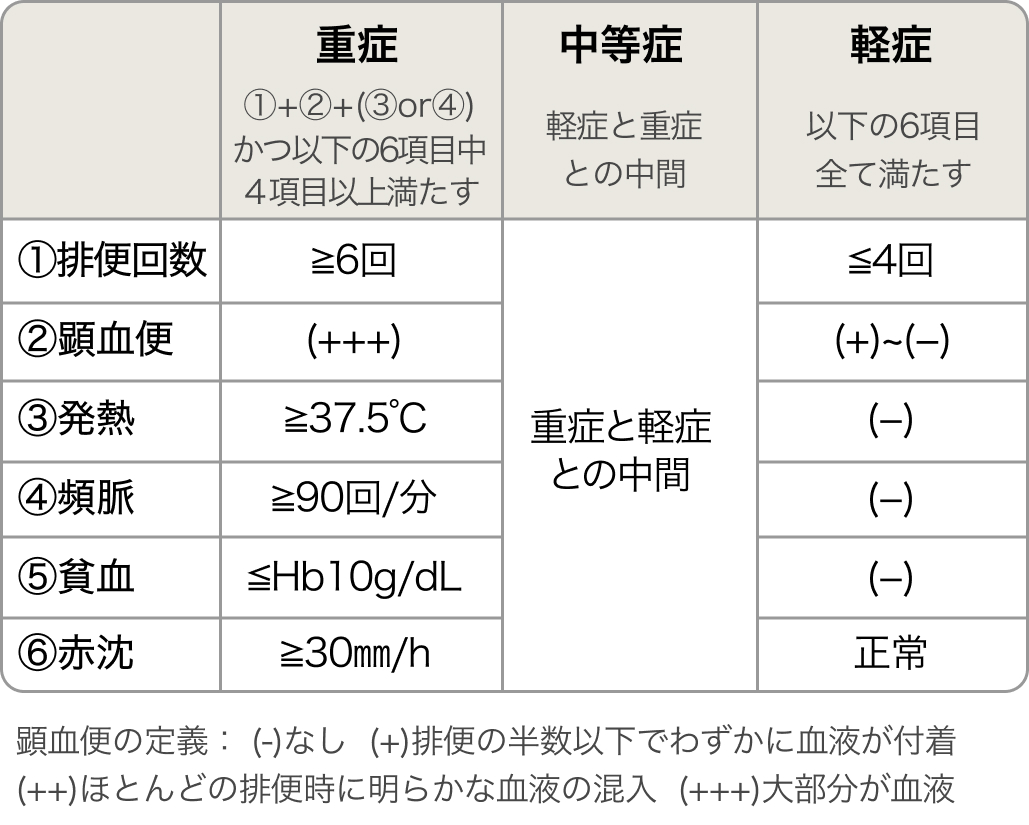
特に症状が激しく重篤なものは 「劇症」と定義*。 発症経過で急性電撃型と再燃劇症型に大別。
*劇症の診断は以下5項目をみたすもの
- 重症の基準を満たす
- 15回/日以上の血性下痢が続く
- 38.5℃以上の持続する高熱
- 10,000/mm³以上の白血球増多
- 強い腹痛
4.疑ったときのチェック項目
ICIの継続は?
原因によらず、Grade2以上の下痢、 腸炎症状を認めた場合は、 一旦休止し精査が推奨される。
鑑別診断は?

まずは感染・非感染に2分して考え、 感染の場合は細菌感染以外を含めた幅広い鑑別を挙げる。 非感染の場合は他の薬剤性、 虚血性腸炎などを考慮する。
必要な問診・検査は?
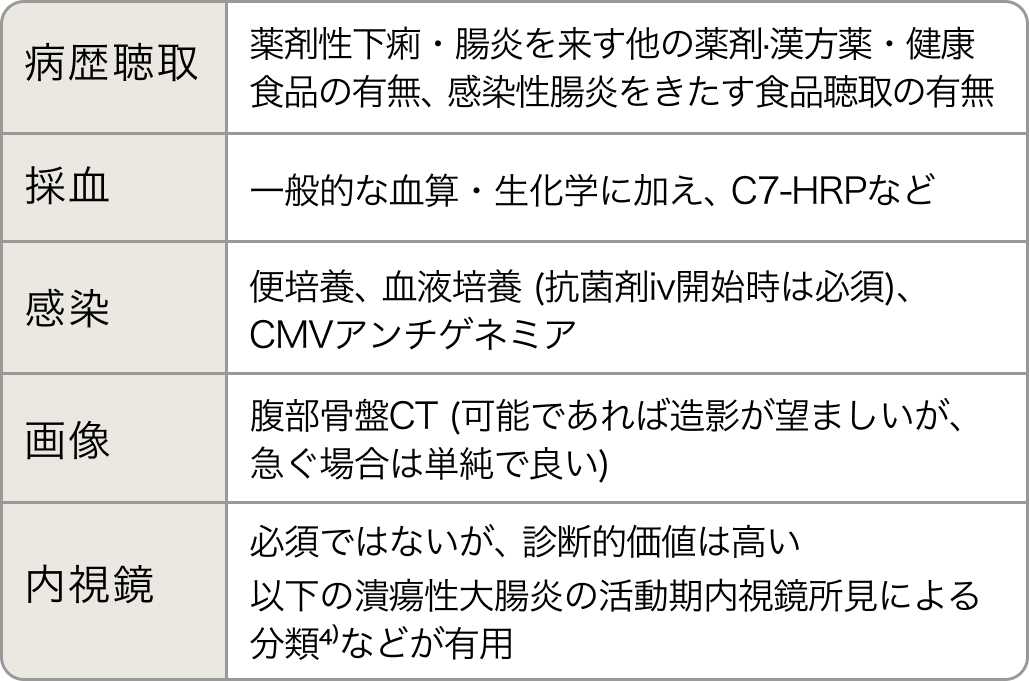
内視鏡所見および組織生検も診断には重要だが、 前処置含め閾値の高い検査であるため、 まず疑った場合に行うべき検査は単純CTである。
活動期内視鏡所見による分類⁴⁾

内視鏡検査時は組織採取を行い、 リンパ球浸潤、 陰窩膿瘍、 杯細胞減少などの所見に注意する。
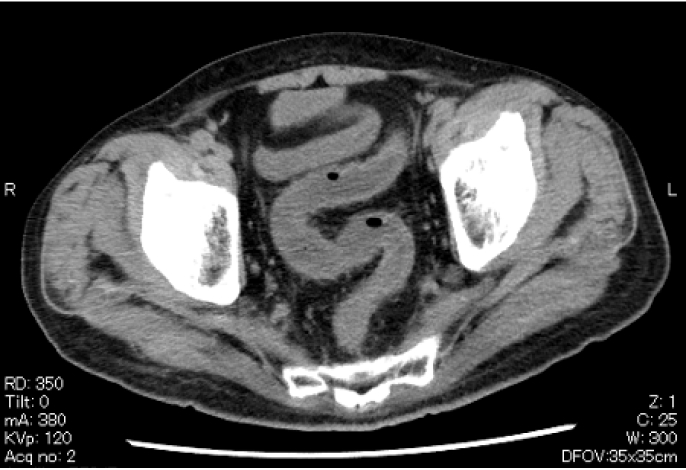
CT所見
irAE腸炎の場合、 基本的にはUCと類似した所見 (直腸からの連続の浮腫) であることが多い。
腸管浮腫の部位が非連続性であったり、 小腸および右側結腸のみに見られたりする場合はirAE腸炎以外の可能性も考慮する。 腸管の浮腫が見られない場合は、 microscopic colitisタイプのirAE腸炎である可能性がある。
5. 診断 or 否定できないとき
CTCAE gradeに準じ、 以下を決定する。
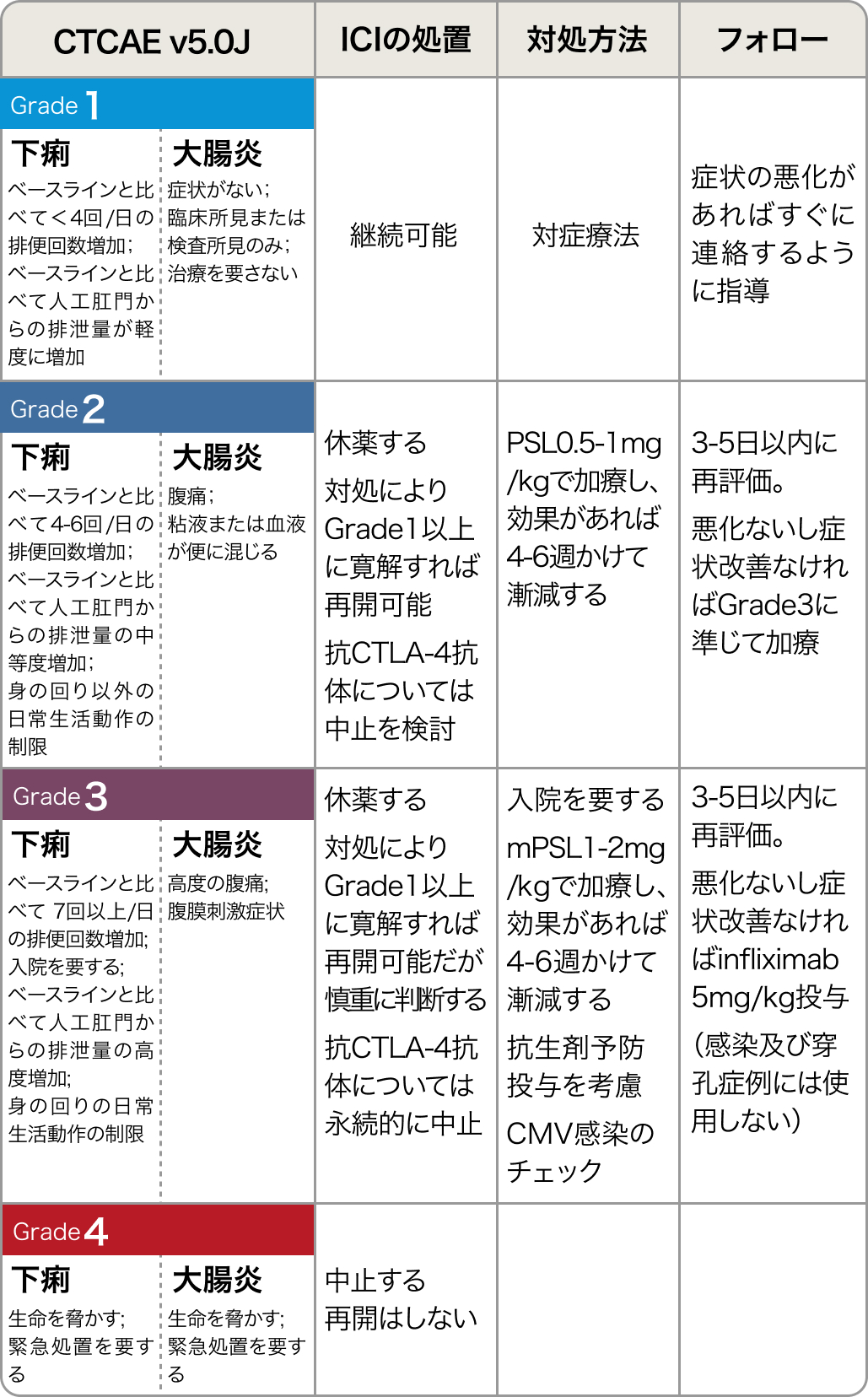
症状回復後のICI再開
- Grade1:継続する。
- Grade2:症状が改善すれば再開可能。
- Grade3:対処によりGrade1以上に寛解すれば再開可能だが慎重判断。 抗CTLA-4抗体については永続的に中止が望ましい。
- Grade4:再開しない。
引用文献
- Use of Immune Checkpoint Inhibitors in the Treatment of Patients With Cancer and Preexisting Autoimmune Disease: A Systematic Review. Ann Intern Med. 2018 Jan 16;168(2):121-130.PMID: 29297009
- Checkpoint Blockade Toxicity and Immune Homeostasis in the Gastrointestinal Tract.Front Immunol. 2017 Nov 15;8:1547.PMID: 29230210
- Tumour- and class-specific patterns of immune-related adverse events of immune checkpoint inhibitors: a systematic review. Ann Oncol. 2017 Oct 1;28(10):2377-2385.PMID: 28945858
- 潰瘍性大腸炎・クローン病診断基準・治療指針(令和3年度 改訂版). 2022 (http://www.ibdjapan.org/pdf/doc15.pdf)
- 各ICIの安全・適正使用ガイド
小野薬品工業ホームページへ遷移
MSDホームページへ遷移
アストラゼネカホームページへ遷移
メルクバイオファーマホームページへ遷移
中外製薬ホームページへ遷移
ブリストル・マイヤーズスクイブホームページへ遷移
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。