HOKUTO編集部
10ヶ月前
【要点】鉄欠乏性貧血を正しく診療する (淀川キリスト教病院血液内科 垣内誠司先生)

「鉄欠乏性貧血を正しく診療する」 と題し、 淀川キリスト教病院血液内科 垣内誠司部長に、 鉄代謝から鉄欠乏性貧血の治療法に至るまで、 英国消化器病学会ガイドラインを中心としたエビデンスをご解説いただきます。
鉄代謝
成人の体内の鉄総量は約3~5gで、 内訳はヘモグロビン約60%、 筋肉ミオグロビン約10%、 幹細胞系マクロファージが残り、 となっている。 鉄吸収は1-2mg/日程度、 鉄排泄 (汗、 失血、 腸管上皮の剥離・落屑) は1-2 mg/日程度で、 等量である。
ヘモグロビン産生には20-25 mg/日必要であり、 ヘプシジンやフェロポーチンを介して鉄を再利用する恒常性システムが必要である¹⁾。
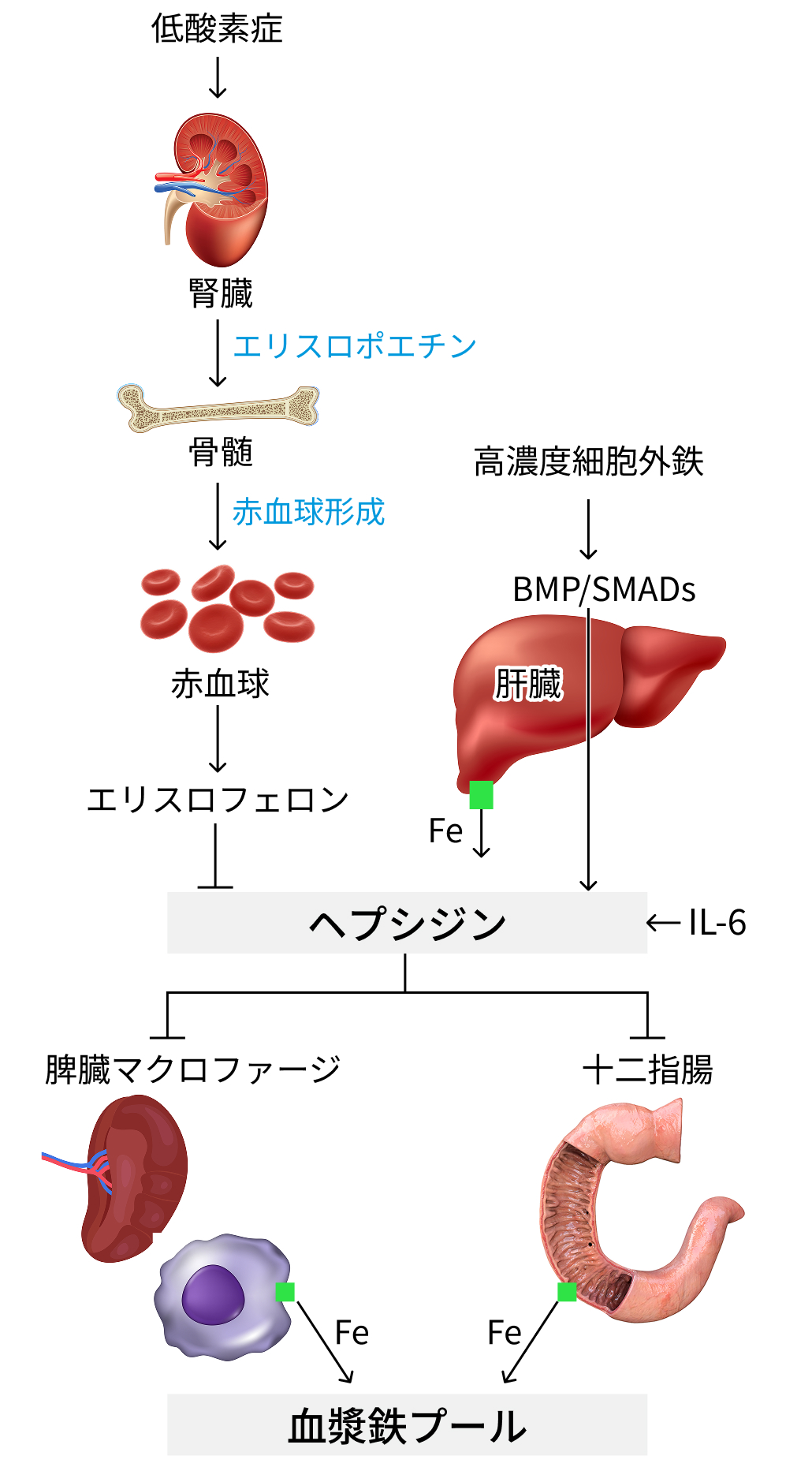
Int J Obes (Lond). 2023;47(7):554-563. を基に編集部作図
炎症性サイトカインIL-6 ➡ 肝細胞ヘプシジン産生誘導➡フェロポーチントランスポーター (緑) ↓ ➡鉄吸収阻害
鉄欠乏性貧血の定義
診断の指標としてHb、 フェリチン、 総鉄結合能 (TIBC) が重要であり、 血清フェリチンは貯蔵鉄を反映し、 関節リウマチ・感染・炎症性疾患に伴う貧血との鑑別に有効である。 血清鉄そのものは日内変動があり、 慢性炎症で低下するため特異性が低い。
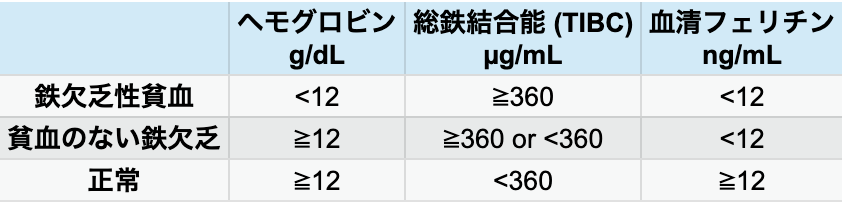
日本鉄バイオサイエンス学会治療指針作成委員会編 : 鉄剤の適正使用による貧血治療指針 (改訂第3版). 2015. 響文社. を基に編集部作図
そのほか、 トランスフェリン飽和率 (TSAT) =血清鉄/TIBC×100%も鉄欠乏の評価に有用であり、 TSAT<16%は鉄欠乏を示唆し、 貧血のない鉄欠乏で減少するため鑑別に有効である。
鉄欠乏性貧血の疫学
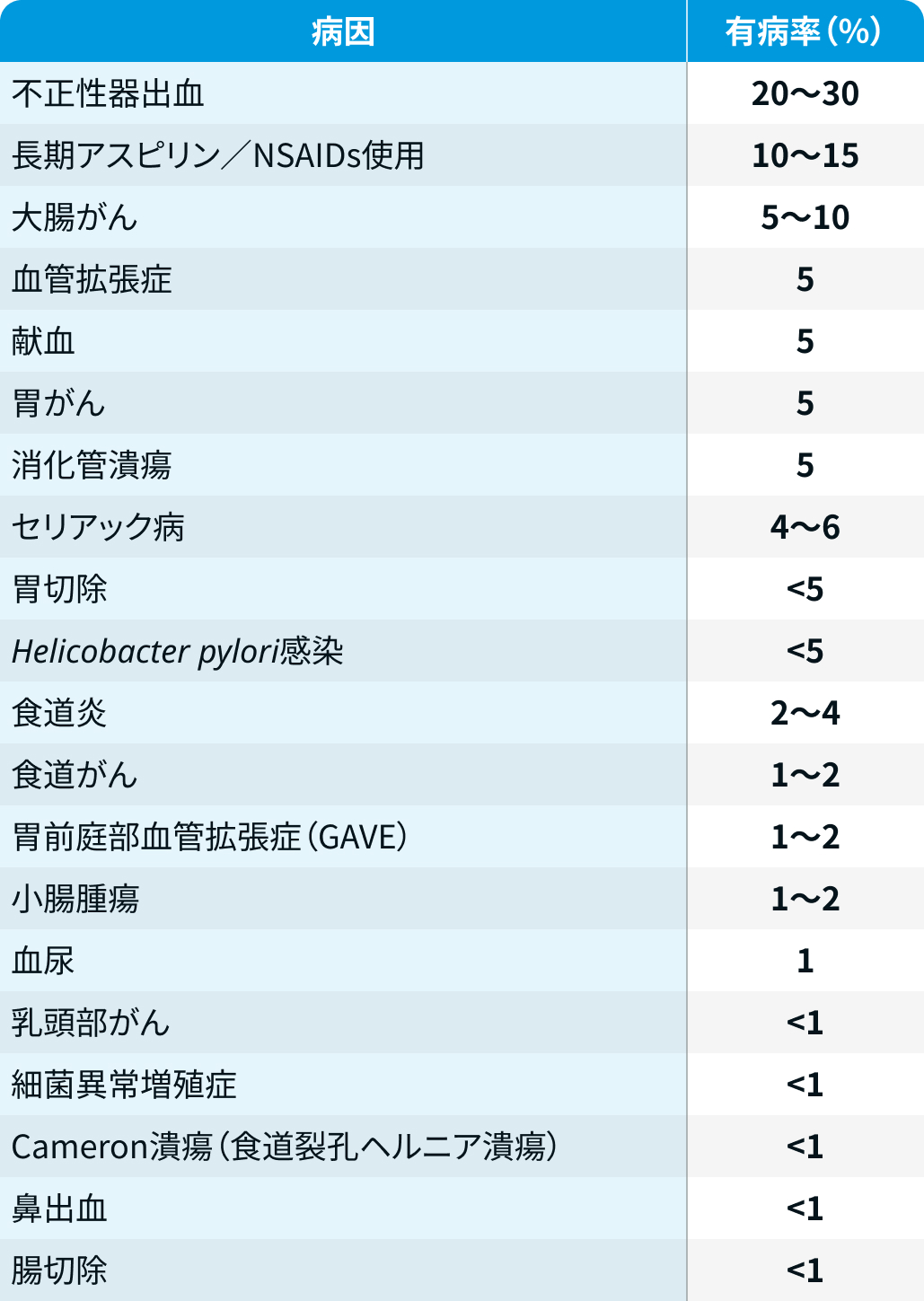
Am Fam Physician. 2013;87(2):98-104 を基に編集部作図
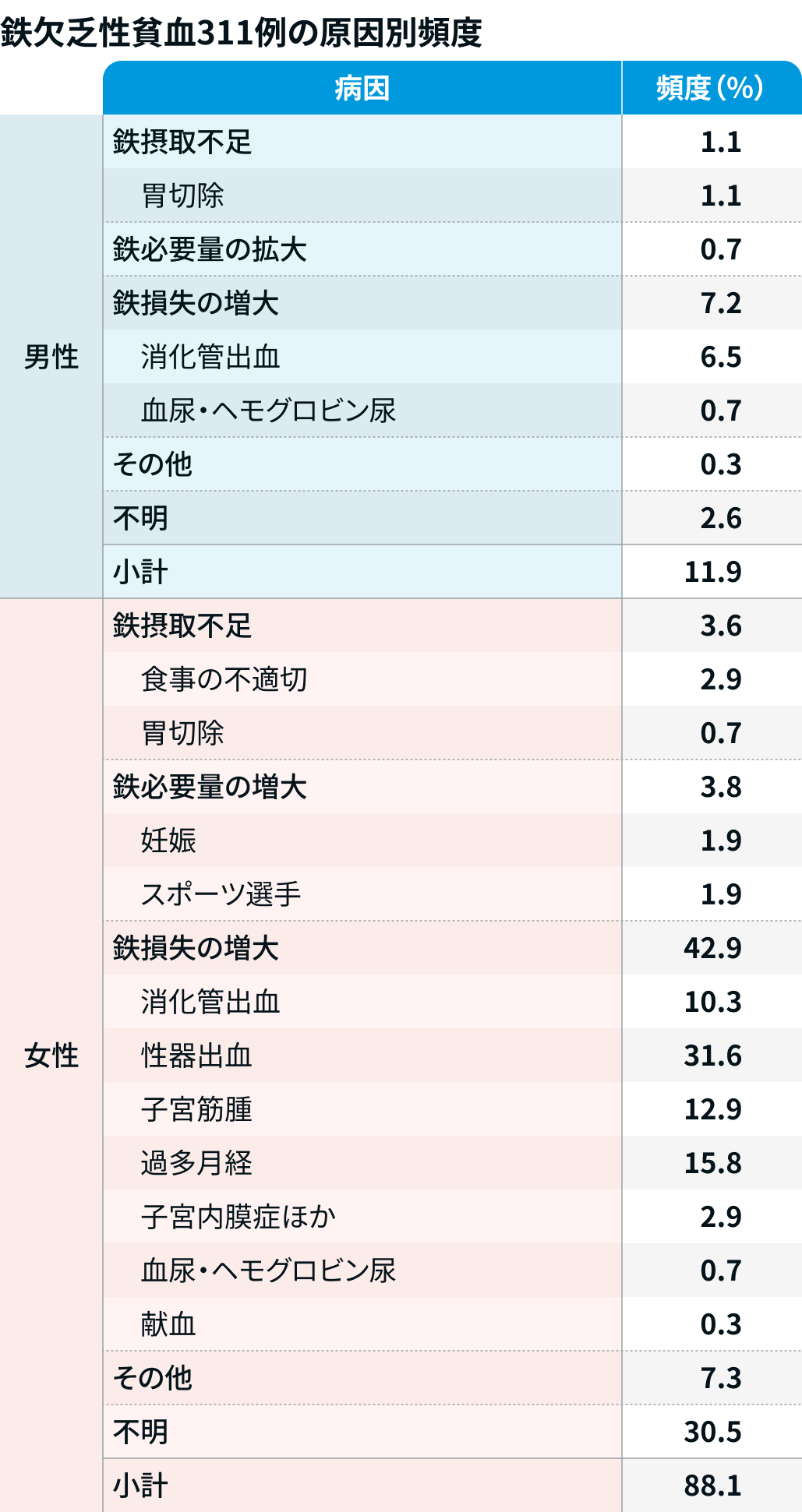
日本鉄バイオサイエンス学会治療指針作成委員会編 : 鉄剤の適正使用による貧血治療指針 (改訂第2版). 2011. 響文社. を基に編集部作図
ほとんどが出血性疾患であることに留意する。
鉄欠乏の評価
鉄欠乏診療における血清マーカーは以下の通り²⁾³⁾⁴⁾。
- フェリチン↓、 TSAT↓、 網状赤血球ヘモグロビン (日本では測定できない) ↓
- MCH↓ > MCV↓ (MCHの方がMCVより鋭敏)
- MCH、 MCVの低下は異常ヘモグロビン症 [サラセミア (Mentzer Indexで推定可) など]、 慢性炎症、 葉酸・ビタミンB12欠乏で影響を受け特異性低いため注意
- フェリチン<15μg/L (特異度 0.99)
- フェリチン<45μg/L (特異度 0.92)
貧血を伴う慢性炎症ではフェリチン<45 µg/Lをカットオフに消化管精査を検討する。
フェリチンは炎症性疾患で一見正常に見えることがあるため注意が必要であり、 TSATで評価を行う。 ただし炎症性疾患がある場合でも、 鉄欠乏の場合にフェリチン>150 µg/Lとなることは少ない⁵⁾。
特殊状況下の鉄欠乏性貧血の定義
慢性腎不全 (CKD)
TSAT≦20%、 血清フェリチン≦100µg/L (透析前・腹膜透析患者) または≦200µg/L(血液透析患者)⁶⁾と定義される。
慢性心不全 (CHF)
CHFでの鉄欠乏症は40~70%に認められ、 血清フェリチン<100 µg/L and/or TSAT<20%と定義される。 腸管浮腫で吸収不良となり副作用が多く、 経口投与を避けた方がよい⁷⁾⁸⁾⁹⁾¹⁰⁾。
活動性炎症性腸疾患 (IBD)
IBD患者の1/3に鉄欠乏を認める。 血清フェリチン100 µg/Lでも鉄欠乏症を反映することがあり、 TSATの評価が有効である。 経口鉄は吸収阻害されることがあり、 点滴補充が有利になることがある。 欧州におけるガイドラインでは、 1日100mg以上の元素鉄を摂取すべきでないと推奨されている。 中等度~重度の炎症性腸疾患 (Hb<10g/dL) では点滴補充が適応となる¹¹⁾¹²⁾¹³⁾。
鉄欠乏貧血診断のアルゴリズム
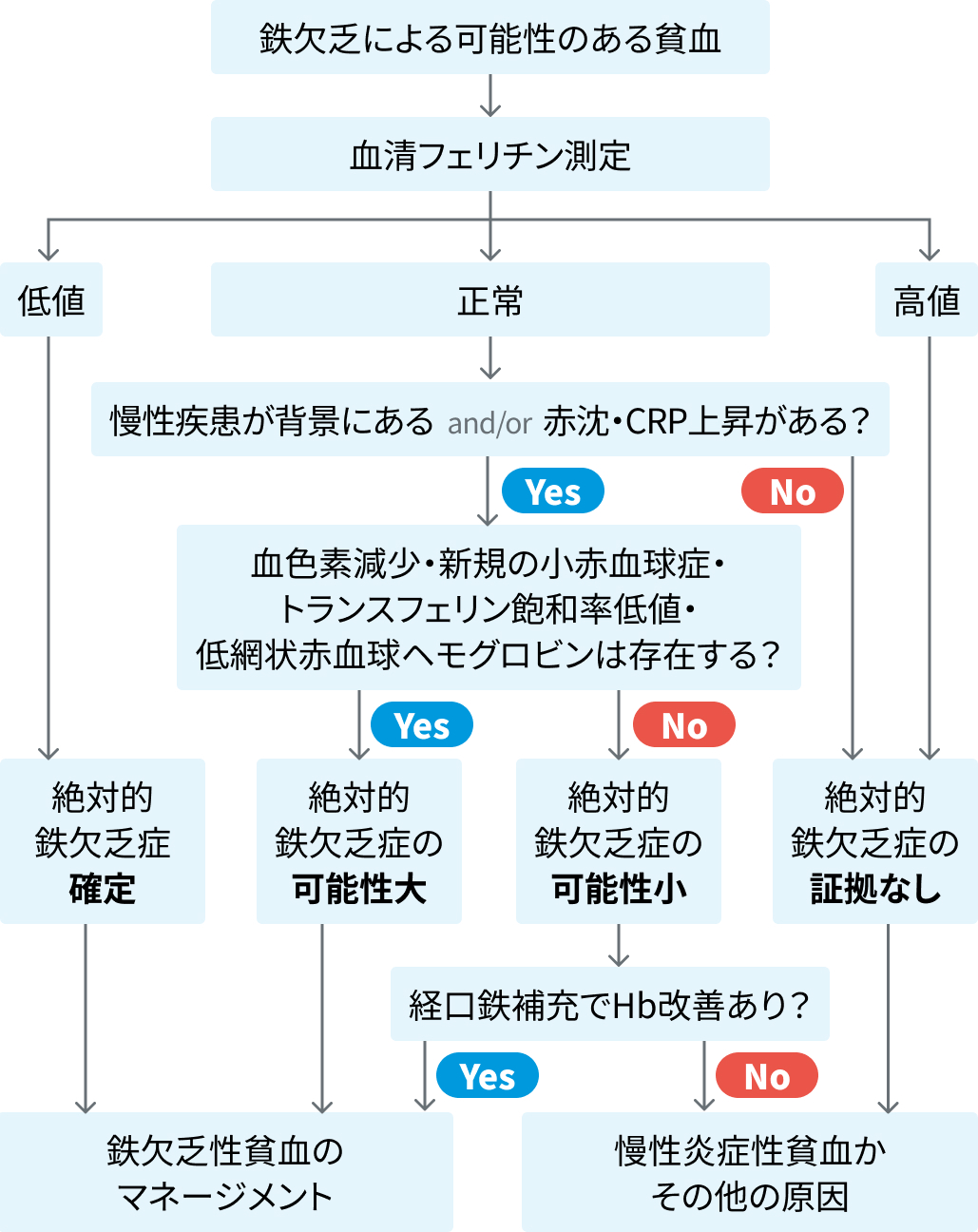
Gut. 2021;70(11):2030-2051. を基に編集部作図
非貧血性鉄欠乏症
月経過多の若い女性の研究で、 半数以上で鉄貯蔵量が減少していたが、 貧血は25%のみであった¹⁴⁾。 非貧血性鉄欠乏症 (Non-anemic Iron Deficiency, NAID) では、 重大な消化管病変、 特に悪性腫瘍の有病率は低い。 他のリスクがなければ、 月経や最近の妊娠の可能性が高いため、 一般的に閉経前女性では消化管内視鏡検査は不要である。 ただし、 男性、 閉経後女性、 消化器症状のある人、 消化器疾患の家族歴のある人は検査閾値を下げる必要がある¹⁵⁾。
閉経前女性の鉄欠乏性貧血
閉経前の健康な女性の鉄欠乏性貧血の有病率は5~12%であり¹⁶⁾¹⁷⁾、 食事の不足、 月経の喪失、 妊娠や授乳中の鉄分需要の増加などが主な原因となっている¹⁸⁾。
複数の研究で、 無症状の閉経前女性の消化管内視鏡検査の必要性の検討により、 悪性腫瘍の発生頻度は極めて低く一般的に内視鏡検査の適応なしということが示された。 しかし、 閉経前女性に対して直接内視鏡検査を行うことが適切な状況は以下のようにいくつかある¹⁹⁾²⁰⁾²¹⁾。
- 年齢が50歳以上である
- 無月経 (子宮摘出後など)
- 腹部腫瘤、 便通変化、 体重減少、 腹痛、 直腸出血など
- 遺伝的リスクが高い
- 月経とは不釣り合いと思われる再発性・持続性の鉄欠乏性貧血
鉄欠乏性貧血における上部・下部内視鏡検査
標準的には上部・下部内視鏡検査を同時に検査することが有効である²²⁾²³⁾²⁴⁾。 別々に検査を行うよりも効率的であり、 上部内視鏡で鉄欠乏性貧血と関連が不明な異常がある場合に速やかに下部内視鏡で評価できる。 関連のない二重病変を認めることがあり、 上部消化管癌を認めた場合のみ下部内視鏡を延期することが推奨され、 約1/3で潜在的な重要な病変が明らかになる²⁵⁾²⁶⁾²⁷⁾。
CTコロノグラフィーは侵襲が低く鎮静剤を使う必要がないため、 重大な併存疾患がある場合に下部内視鏡の代替として有効なことがあるが、 血管奇形などの微細な粘膜病変は特定できない²⁸⁾²⁹⁾。 造影CT検査は肉眼的な病変しか特定できず、 一部の癌を見落とすリスクがある。 造影透視検査は役に立たない。
萎縮性胃炎とH. pylori感染
萎縮性胃炎は無胃酸症に伴い鉄吸収阻害を来たすため、 鉄欠乏性貧血の一因と考えられる³⁰⁾。 小規模研究のサブグループ解析により、 鉄欠乏性貧血の原因が明確であった患者群に比べ、 明確な原因がなかった患者群ではより高頻度に萎縮性胃炎を認めた³¹⁾。 メタ解析で、 Helicobacter pylori感染者は非感染者と比べて鉄欠乏性貧血の発症が多かった。 H. pylori除菌+鉄補充群 vs 鉄補充のみ群の比較ではフェリチンの増加は見られたが、 Hb改善は増加しなかった³²⁾。
便潜血検査の役割
大腸癌の可能性がある症状を有する患者群で便潜血検査の有用性は示されているが、 鉄欠乏性貧血でのリスク層別化の便潜血の位置づけは確立されていない³³⁾³⁴⁾³⁵⁾³⁶⁾³⁷⁾³⁸⁾。
- 大腸癌は、 60歳未満で鉄欠乏性貧血の検査で見つかるごく一部にすぎない
- 10 µg/Lと検出閾値を下げても大腸癌の検出感度は83~91%にとどまる
- 少数例ではあるが便潜血陰性大腸癌例のうち、 鉄欠乏性貧血を伴う例は32/81例 (40%)
➡ 鉄欠乏性貧血において、 リスク層別化や大腸癌除外に使用することは推奨できない。
フォローアップと再燃
鉄欠乏性貧血精査で上部・下部内視鏡正常で、 セリアック病が否定的で、 鉄補充療法が完全・持続的に奏効すれば予後良好のためさらなる精査は不要であり、 3、 6、 12、 24ヵ月後の血算フォローアップが推奨される。
診断されていない活動性病変の徴候 (継続的体重減少、 原因不明の慢性下痢、 炎症マーカーの持続的な上昇、 鉄欠乏性貧血の持続・再燃) があれば、 上部・下部内視鏡の再検査、 小腸の精査も検討する。 また、 腎細胞癌と鉄欠乏性貧血の関連性が認められるため、 顕微鏡的血尿の有無にかかわらず、 尿路の画像検査を検討するべきである³⁹⁾。
小腸のさらなる評価
小腸カプセル内視鏡は放射線診断より診断率が高く、 小腸評価の第一選択である⁴⁰⁾⁴¹⁾⁴²⁾。 系統的レビューでは、 小腸カプセル内視鏡での診断率は66.6% (95%CI 61ー72%) である⁴³⁾。 カプセル内視鏡が陰性であれば再出血の可能性は低いが、 陰性でもHbが4g/dL以上低下した場合、 顕性出血の場合にさらなる精査が必要となる⁴⁴⁾。
カプセル内視鏡では小腸腫瘍が見逃されることがあるため留意が必要である⁴⁵⁾。 ダブルバルーン内視鏡は侵襲的であり、 カプセル内視鏡の結果をみて検討する。 カプセル内視鏡陽性の場合は陰性の場合に比べて、 診断率が大幅に向上する⁴⁶⁾。
経口鉄補充療法のTIPS
鉄欠乏性貧血の診断がつき次第、 治療を開始するのが一般的である。 通常2週間以内にHbが上昇する⁴⁷⁾。 2週間で改善しない場合には効果が持続しないと予測され、 点滴補充を検討する⁴⁸⁾。 鉄剤で便が汚染され便秘となるため、 下部内視鏡検査前処置前には一時中止し、 2週間以内に下部内視鏡検査を受ける場合には、 検査が終わるまで治療を延期する。
食事と一緒に摂取するとバイオアベイラビリティーが最大75%低下する可能性があり、 朝一番か食事の合間に摂取する必要がある⁴⁹⁾。 お茶の鉄吸収阻害効果は60分以内に消失する⁵⁰⁾。 血液学的反応は改善せず、 副作用も軽減しないため、 ビタミンCの併用は推奨しない⁵¹⁾。
経口鉄補充療法の投与法
隔日内服は連日内服と比較し、 鉄吸収率が増加し消化器症状 (金属味、 嘔気・嘔吐、 鼓腸、 便秘、 下痢、 心窩部不快感) が軽減される⁵²⁾⁵³⁾。
アドヒアランスが不良の場合には連日投与は検討に値する。 1日1回内服する方が2回に分割するよりも鉄吸収は増加する。 連日内服や分割投与によりヘプシジン産生増加より吸収率が低下する。 上記投与法は若年女性の結果であるため、 その他の重症貧血に一般化されるかは不明である⁵⁴⁾。
また、 80歳以上の高齢者では、 低用量 (グルコン酸第一鉄 15 mg/day) の補充は高用量と比べて貧血改善は同等であり、 消化器症状も軽減されたという報告もある⁵⁵⁾。
経口製剤の種類
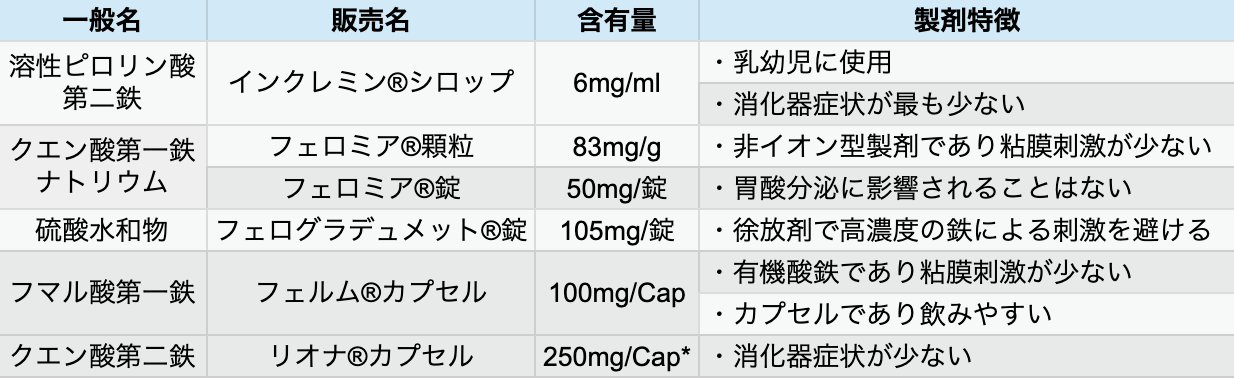
著者作成
*リオナカプセルはクエン酸第二鉄として250mg/Capであり、 他の鉄剤との換算は不明
点滴鉄補充療法
経口に比べ鉄補充は速いが、 大多数の患者でHb上昇にはつながらない。 コストと利便性、 同等の効果から経口補充が一般的である⁵⁶⁾⁵⁷⁾⁵⁸⁾。 ただし重大な出血が持続する場合、 吸収不良、 鉄欠乏と炎症性貧血の合併、投与の問題 (嚥下障害) やアドヒアランスの問題があれば、 最初から点滴を検討する⁵⁹⁾⁶⁰⁾。
製剤間での最終的な血液学的反応や安全性は同等である⁶¹⁾。 しかし、 カルボキシマルトース鉄 (フェインジェクト®)、 デルイソマルトース鉄 (モノヴァー®) ではより迅速に鉄を補充できる⁶²⁾⁶³⁾⁶⁴⁾。 日本では中尾の式で必要鉄量を算出して投与し、 投与2~4週後に十分血液学的反応が得られたかをモニタリングする。
点滴製剤の種類
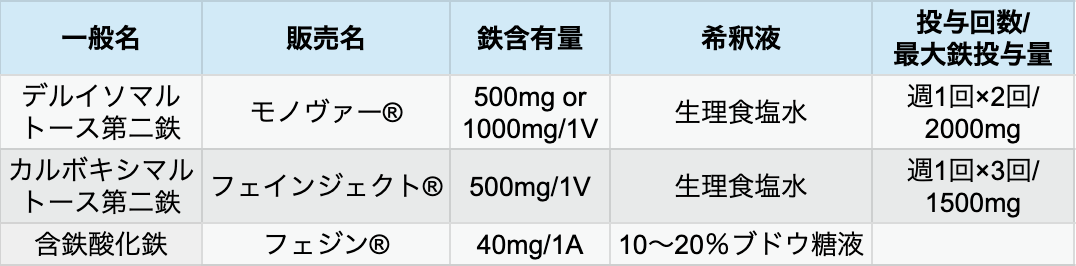
著者作成
デルイソマルトース鉄 (FDI、 モノヴァー®) は、 カルボキシマルトース鉄 (FCM、 フェインジェクト®) に比べ、 低リン血症の発現が大幅に軽減する。 炎症性腸疾患を対象とした二重盲検無作為化比較試験では、 P<2.0mg/dLの低リン血症の発現はFDI群 8.3% (4/48例)、 FCM群では51.0% (25/49例) であり、 調整後リスク差は-42.8% (95%CI -57.1~ -24.6%、 p<0.0001)であった⁶⁵⁾。
関連コンテンツ
貧血関連の記事・計算ツールのまとめ
鉄欠乏性貧血に対する必要鉄量の算出
鉄欠乏性貧血の指標
サラセミアと鉄欠乏性貧血の鑑別
出典
- Adv Exp Med Biol. 2014;844:201-225.
- World Health Organisation . Serum ferritin concentrations for the assessment of iron status and iron deficiency in populations, who vitamin and mineral nutrition information system (WHO/NMH/NHD/MNM/11.2). Geneva: WHO, 2011.
- J Gen Intern Med 1992;7:145–53.
- Nutr Res Rev 1992;5:198–202.
- Br J Haematol. 2022;196(3):523-529.
- Acta Haematol. 2019;142(1):44-50.
- JACC Heart Fail. 2019;7(1):36-46.
- Eur J Heart Fail. 2016;18(7):786-795.
- Eur J Heart Fail. 2018;20(1):125-133.
- Eur J Heart Fail. 2018;20(12):1664-1672.
- J Crohns Colitis. 2015;9(3):211-222.
- Medicine (Baltimore). 2016;95(2):e2308.
- J Crohns Colitis. 2015;9(3):211-222.
- Lancet. 2021;397(10270):233-248.
- BMJ Open Gastroenterol. 2020;7(1):e000403.
- JAMA. 1997;277(12):973-976.
- The prevalence of anaemia in women: a Tabulation of available information. 2nd edn. Geneva: WHO, 1992.
- Nutr Rev. 1997;55(4):91-101.
- Eur J Gastroenterol Hepatol. 2005;17(11):1197-1203.
- BMJ Open Gastroenterol. 2020;7(1):e000403.
- NICE guideline NG12 - Suspected cancer : recognition and referral. London: NICE, 2015.
- Br J Surg. 1997;84(12):1725-1728.
- Frontline Gastroenterol. 2020;13(1):20-24.
- Gastroenterology. 2020;159(3):1097-1119.
- Gut. 1993;34(8):1102-1107.
- Frontline Gastroenterol. 2020;13(1):20-24.
- Colorectal Dis. 2013;15(4):423-427.
- Lancet. 2013;381(9873):1194-1202.
- Radiology. 2005;237(3):893-904.
- Lancet. 2021;397(10270):233-248.
- Am J Gastroenterol. 2008;103(11):2883-2889.
- Helicobacter. 2017;22(1):10.1111/hel.12330.
- BJS Open. 2019;3(3):395-402.
- BMJ Open Gastroenterol. 2019;6(1):e000293.
- Aliment Pharmacol Ther. 2020;52(6):1031-1041.
- Gut. 2021;70(6):1130-1138.
- Br J Cancer. 2022;126(5):736-743.
- Surgeon. 2021;19(1):27-32.
- Gut 2018;67:A250–2.
- Endoscopy. 2015;47(4):352-376.
- Aliment Pharmacol Ther. 2005;22(7):595-604.
- Am J Gastroenterol. 2005;100(11):2407-2418.
- Gastrointest Endosc. 2012;76(5):983-992.
- Gastrointest Endosc. 2017;85(2):305-317.e2.
- Dig Dis Sci. 2011;56(10):2914-2919.
- J Gastroenterol Hepatol. 2011;26(5):796-801.
- Am J Med. 2017;130(8):991.e1-991.e8.
- Haematologica. 2016;101(1):e6-e7.
- Am J Clin Nutr. 1995;62(1):117-120.
- Am J Clin Nutr. 2017;106(6):1413-1421.
- JAMA Netw Open. 2020;3(11):e2023644.
- Lancet Haematol. 2017;4(11):e524-e533.
- Haematologica. 2020;105(5):1232-1239.
- Blood. 2015;126(17):1981-1989.
- Am J Med. 2005;118(10):1142-1147.
- Am J Gastroenterol. 2008;103(5):1182-1192.
- Am J Gastroenterol. 2013;108(12):1877-1888.
- Aliment Pharmacol Ther. 2014;39(2):176-187.
- Br J Anaesth. 2014;113(3):402-409.
- Biochim Biophys Acta. 2012;1823(9):1434-1443.
- Mayo Clin Proc. 2015;90(1):12-23.
- Gastroenterology. 2011;141(3):846-853.e8532.
- Am J Hematol. 2017;92(3):286-291.
- Am J Hematol. 2019;94(9):1007-1014.
- Gut. 2023;72(4):644-653.
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。