IBDマニュアル
2年前
【IBDマニュアル】副腎皮質ステロイド (長沼誠先生)

本コンテンツでは原因不明で治療が困難な炎症性腸疾患 (IBD) について、 疫学・病態・治療などの観点から解説を行います。 最新のエビデンスを基にしておりますので、 是非臨床の参考としていただければ幸いです。
監修 : 長沼 誠先生
関西医科大学内科学第三講座
作用機序
副腎皮質ステロイドは炎症性腸疾患 (IBD) のみならず、 免疫疾患を含めた多くの疾患に使用されている。
作用機序としては、 細胞膜を透過、 細胞質の受容体 (glucocorticoid receptor ; GR) と結合し活性化する。 活性型GRは核に移行し、 複数の標的遺伝子や転写因子と結合して多様な遺伝子発現を制御する。 プロスタグランジン・ロイコトリエンの抑制、 リンパ球のアポトーシス誘導、 核内転写因子への結合によるサイトカインやケモカイン産生の低下などにより、 抗炎症効果を促すと考えられている。
適応
潰瘍性大腸炎
潰瘍性大腸炎に対して使用されるステロイド製剤は主にプレドニゾロン、 ベタメタゾン、 ブデソニド注腸フォーム製剤がある。
▼経口投与・経静脈投与
中等症で炎症反応や症状が強い場合、 また軽症に準じた治療を行っても2週間以内に明らかな改善がない場合や途中で増悪する場合も5-アミノサリチル酸 (ASA) 製剤に加えてプレドニゾロン30~40mg/日の経口投与を行う。 ただし、 5-ASA製剤は開始直後にアレルギーによる腹部症状が悪化することもあるので、 ステロイド開始前に5-ASAアレルギーを念頭に置くことが必要である。 また、 2023年からは軽症から中等症例を対象に、 ブデソニド腸溶性徐放剤 (コレチメント®) が潰瘍性大腸炎に対して使用可能となっている。
重症例ではプレドニゾロン1日1~1.5mg/kg体重を目安として、 点滴静注で投与する。 寛解導入後の減量スケジュールに決められたプロトコールはないが、 3ヵ月以内には離脱できるように減量する。 20mgまでは1~2週間で10mg程度、 その後は2週間で5mg程度の減量を行う。
▼注腸製剤、 坐剤
5-ASA製剤の局所療法で効果がない場合、 左側大腸炎型・全大腸炎型で左側大腸の炎症が強い場合には、 ステロイドの経口投与を考慮する前に、 プレドニゾロン注腸製剤やブデソニド注腸フォーム製剤による治療を行う。 プレドニゾロンやベタメタゾンの注腸製剤の添付文書には治療期間の記載はないが、 治療法が奏効した場合には、 漸減中止し5-ASA製剤の経口薬や局所療法で維持をはかる。
クローン病
クローン病に対して使用されるステロイドには、 ブデソニドとプレドニゾロンがある。 ブデソニドは病変局所で効果を発現し、 吸収後速やかに不活化され全身性の副作用が軽減されるステロイドで、 臨床症状の改善に有用であるが、 病変の主座が回腸から上行結腸の場合に選択される。
活動性としては軽症から中等症の症例に使用される。 また中等症以上の症例については、 感染症の合併がないことを確認したのちにステロイドの経口投与または経静脈投与を行う。
副作用
副腎皮質ステロイドの副作用を以下に示す。
- 糖尿病、 高血圧、 動脈硬化病変
- 感染症の誘発・増悪
- 骨粗鬆症と骨折
- 大腿骨頭壊死症
- 消化管潰瘍
- うつ状態、 精神障害、 不眠
- 白内障、 緑内障、 眼球突出
- 発汗異常
- 味覚・嗅覚の低下
- 低身長
- 中心性肥滿
- 多毛、 皮膚線条、 皮膚萎縮
- ステロイド筋症
- 浮腫
- 白血球増多、 低カリウム
注意すべきポイント
▼投与に伴う短期的な問題
満月様顔貌 (moon face)やざ瘡、 不眠・気分高揚などの精神症状、 胃痛や膨満感などの消化器症状が問題となる。
▼長期投与に伴う問題
副腎不全、 骨粗鬆症、 白内障、 大腿骨骨頭壊死、 耐糖能障害のリスクが高まる。
▼糖尿病合併例における注意点
糖尿病合併例に対してステロイドを使用すると急激に悪化することがあるので、 使用前に病歴聴取を行うことが重要である。
▼免疫抑制剤などの併用例における注意点
免疫抑制剤など他の薬剤との併用によって感染症のリスクが高まる。 年齢や免疫抑制併用薬の種類や数によってニューモシスティスカリニ肺炎予防治療 (S-T合剤の内服投与) を考慮する。
▼入院例における注意点
入院例では、 ステロイド治療開始前に、 サイトメガロウイルスの再活性化および真菌感染 (β-D-グルカン) のスクリーニングを行う。 また、 治療前にB型肝炎や潜在性結核のスクリーニングを行なう。 ステロイドを長期に使用することは回避されるべきである。
投与方法
各製剤の実臨床における投与法を以下に示す。
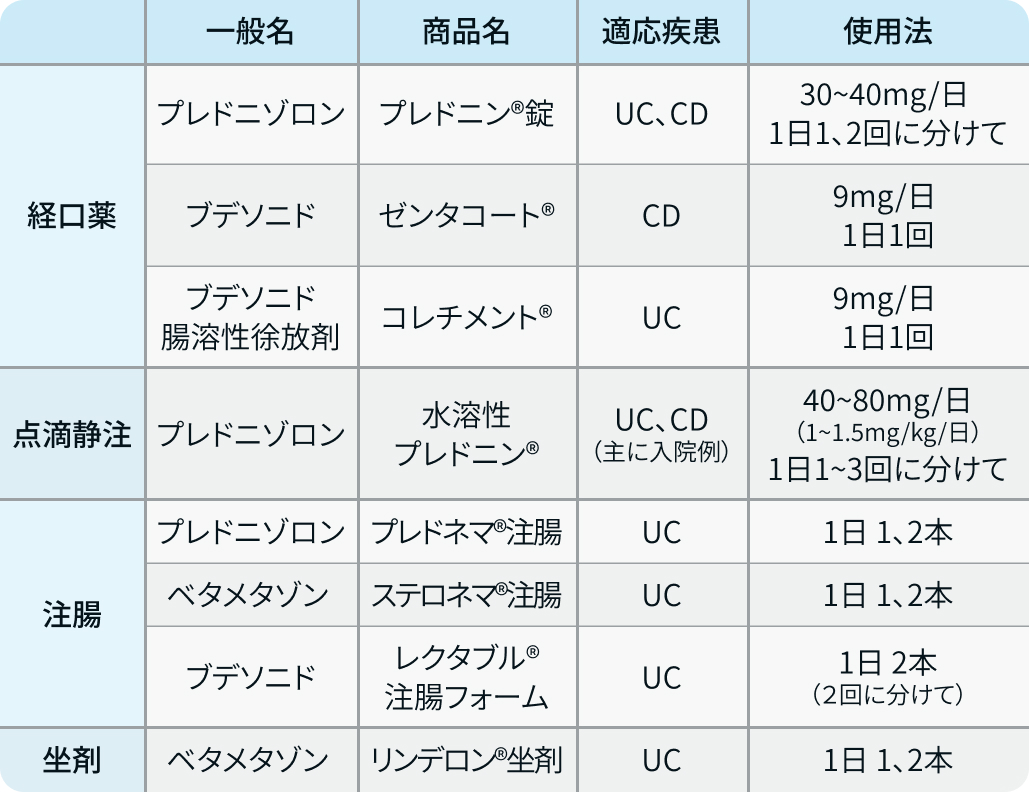
投与におけるワンポイント
副作用の観点からステロイドは漫然と使用しないことが重要である。 原則として2~3ヵ月で中止・離脱することにより、 副作用の発現や長期使用に伴う副腎機能抑制を防ぐことが大切である。 一方で上手に使用すれば極めて有効な治療であることから適切な時期に、 適切量を使用することが大切であることも強調したい。
関連コンテンツ
副腎皮質ホルモン
副腎皮質ホルモン
副腎皮質ホルモン
副腎皮質ホルモン
副腎皮質ホルモン
副腎皮質ホルモン
副腎皮質ホルモン
副腎皮質ホルモン
ランク分類 (5段階 Ⅰ群~Ⅴ群)
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。