寄稿ライター
2年前
診療報酬改定から見る医療の今後 ~内科編~

こんにちは、 Dr.Genjohです。 緊急シリーズ 「診療報酬改定から見る医療の今後」 の3回目は内科に焦点を当てます。
※本稿における(〇〇p)は、 厚生労働省 「令和6年度診療報酬改定の概要 (医科全体版) 」 の該当ページです。
「特定疾患療養管理料」 除外の衝撃

【図1】厚労省の資料より
今回の診療報酬改定で、 病床数200床以下の内科系開業医や、 中小規模病院などの小規模内科に最も大きな衝撃を与えたのは間違いなくこの項目でしょう。
旧来の小規模内科の多くは生活習慣病の管理を軸として運営され、 生活習慣病を対象とする特定疾患療養管理料が重要な収入源でした。 診療所では225点を月2回まで算定可能で、 脂質異常症、 高血圧、 糖尿病の管理で算定。 実際には他の加算も加えて、 343点となります。
今回の改定で、 特定疾患療養管理料の対象から脂質異常症、 高血圧、 糖尿病の3疾患が除外されました。
全廃は経営が成り立たないので…

【図2】厚労省の資料より
さすがにそのまま廃止してしまうと経営が成り立たないので、 生活習慣病管理料 (I) または (II) に移行するように誘導されています (図2・3、84~85p) 。 生活習慣病管理料 (I) は主病によって点数が異なり、 脂質異常症610点、 高血圧660点、 糖尿病760点が月1回に限り算定可能です。

【図3】厚労省の資料より
生活習慣病管理料 (II) は主病によらず、 月333点が月1回に限り算定可能です。 額面だけ見れば (I) の方が高いですが、 (I) は検査などを内包する包括点数です。 非包括点数である (II) に検査点数などを加えて算定する方が現実的だと見込まれています。
保団連 : 内科系診療所は年223万円減収に
全国保険医連合会の計算によれば、 内科系診療所1か所当たり平均して月額18.6万円、 年額223万円もの減収に相当します。 今回の診療報酬改定で職員のベースアップが求められているのに、 「ひどい減収のためそれどころではない」 と現場は紛糾しています。
また、 生活習慣病管理料 (I) (II) いずれの場合も算定に条件があります。 特定の様式を満たした書面で患者に対して所定の説明を行い、 約4か月に1回の間隔でサインを取得し同意書を取る必要があります。 (2回目以降は医師サインで代用可能ではありますが…)

写真はイメージです
患者同意が得られないリスクが生じる上に、 現場では説明や書類の取り扱いの負荷が増えるでしょう。
リフィル処方や医療DXも強要される
また、 28日以上の長期処方またはリフィル処方可能であることを院内に掲示する必要があり、 (II) は情報通信機器を用いた診療の届け出を行う事が前提となっています。
リフィル処方や医療DXなど、 厚生労働省が推し進めたい改革が遅々として進まない現状に課題があることは理解していますが、 診療報酬を人質にして施策を強要することは紳士的ではないと感じます。
処方関連はプラス・マイナスあり
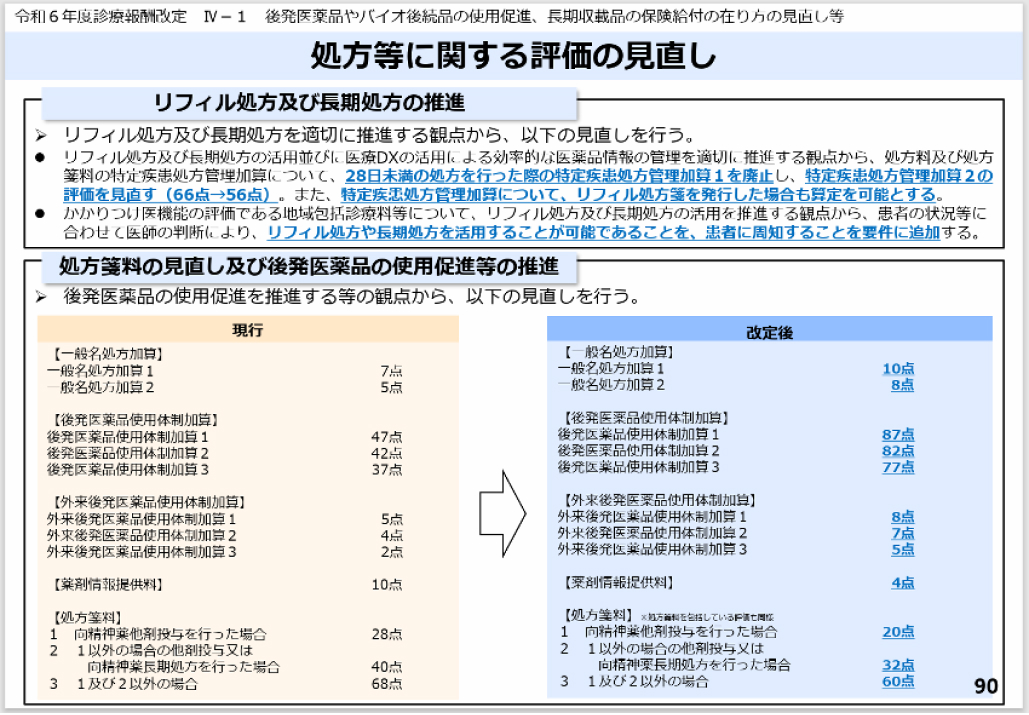
【図4】厚労省の資料より
処方箋料は68→60点に減額となり、 今回増額となった初診料+3点・再診料+2点は実質的に帳消しとなっています。 一方、 後発医薬品使用体制加算が増額(外来+3点、 その他+40点)となり、 より安価な後発品へのシフトを求められています(図4、 90p)。
医療機関 (3か月あたり12,000枚以上の処方箋発行)と、 その医療機関に癒着した院外薬局 (単一の医療機関からの処方箋が9割以上を占め、 不動産取引などの特別な関係を有する) においては懲罰的な点数改定がなされます。
上記条件を満たした場合、 処方箋料が68→42点に大幅減額となります。 いわゆる 「敷地内門前薬局」 と共依存している医療機関にとっては苦しい改定です(326p)。
腎臓と透析
今回、 慢性腎臓病透析予防指導管理料として300点が新設されました。 ただし生活習慣病管理料 (II)とどちらかを選択する必要があるため、 実際に算定される機会は少ないかもしれません。
一方、 透析治療の点数は例年通り今年も減額され、 一律9点減となっています(図5、 329p)。
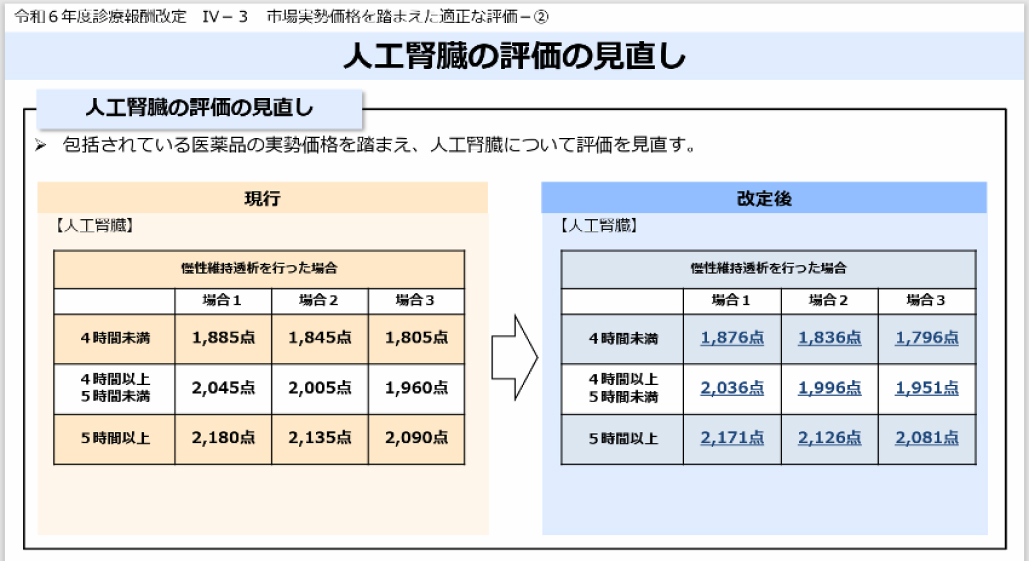
【図5】厚労省の資料より
高コストである維持透析患者を減らすため、 予防医療にシフトしたい意向が見て取れます。 それにも関わらず、 「特定疾患療養管理料から高血圧や糖尿病を除外して点数を改悪してしまうのは合理的ではない」 と筆者は感じています。
訪問診療の強化
今後は急性期から外来・在宅へのシフトが進みます。 急性期病院への受診・救急搬送を減らすため、 外来・在宅レベルでの対応も強化されます。
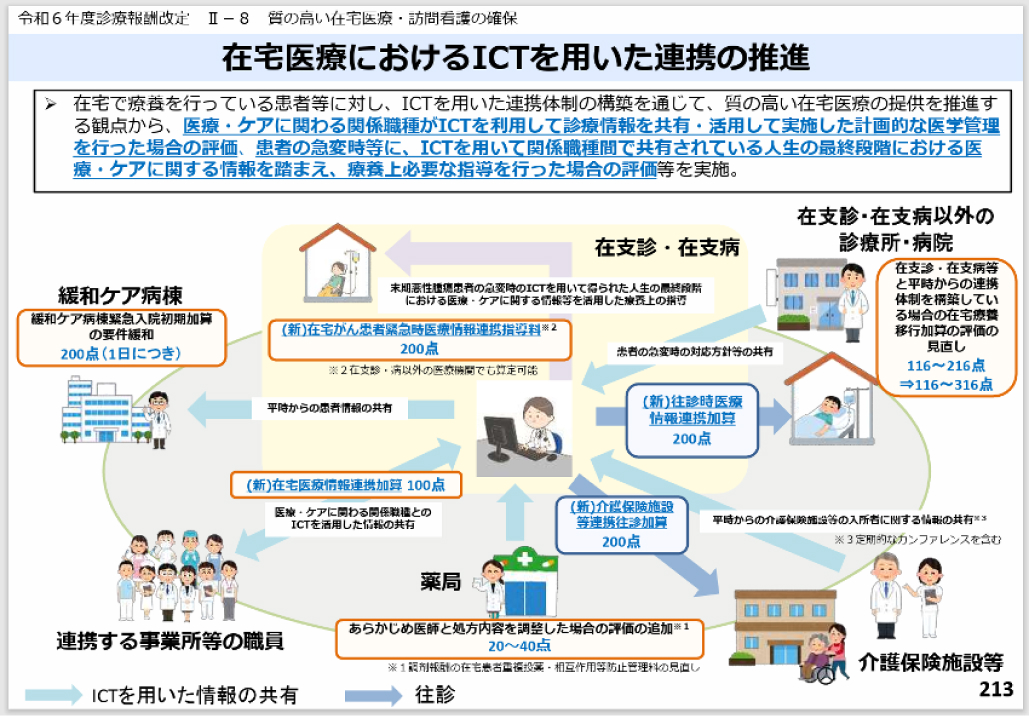
【図6】厚労省の資料より
地域医療を担う医療機関として、 24時間対応が可能な在宅支援診療所/病院(在支診/病)と、 24時間対応が困難な非在支診/病の別が存在します。
他施設間でのデータ共有を推進するための在宅医療情報連携加算(200点)、 非在支診/病外の施設が在支診と連携すると在宅療養移行加算(116-316点)、 在支診が求めに応じて往診した場合には医療情報提携加算(200点)などの加算が設定されます。
すべての診療所・小規模病院が24時間体制である必要はありませんが、 急変時対応が可能なように在支診/病の補助を受けられるようにあらかじめ連携体制を構築しておくことが必要です(図6、 213p)。
遠隔死亡診断で加算
時代を感じるところとしては、 特別な研修を受けた訪問看護師が在宅で患者を看取り、 遠隔で医師が死亡確認を行った場合、 遠隔死亡診断補助加算150点が加算されるようになりました。
総じて厳しい変化
今回は2024年診療報酬改定の内科・在宅領域について述べました。
生活習慣病管理料(II)への移行、 処方箋料の減少など逆風が吹き荒れる中、 職員のベースアップを行う必要があり、 総じて厳しい変化と言わざるを得ません。
地域医療連携に関して多方面に加算が入るので、 これらを利用して持続可能な出納管理を行うことが肝要でしょう。
筆者プロフィール

Xアカウント : @DrGenjoh
HOKUTO関連コンテンツ
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。