寄稿ライター
1年前
先生の給料、もう減り始めているかも?

こんにちは、 Dr.Genjohです。 シリーズ 「医師減給時代」 の第2回のテーマは 「先生の給料、 もう減り始めているかも」 です。
医療費が増大するワケ
厚生労働省が2024年2月に開催した 「第2回医師養成過程を通じた医師の偏在対策等に関する検討会」 で、 医療費増大に関する報告がありました。
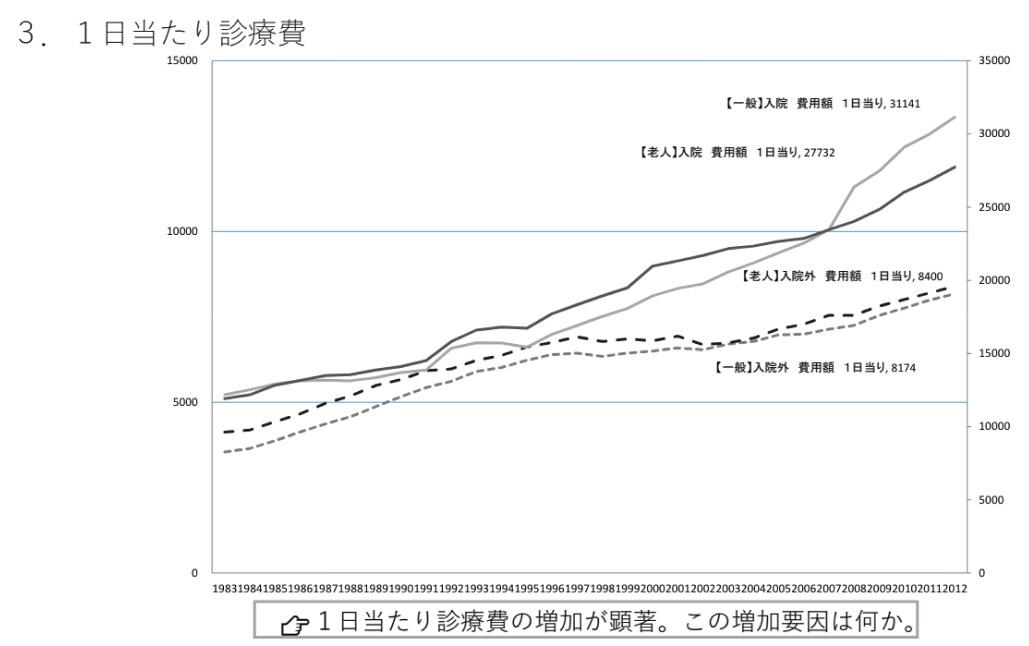
【図1】厚生労働省の検討会資料より
病院・診療所の1件あたりの入院・入院外受診日数は低下し続けているにも関わらず、 1日あたりの診療費の増加が顕著であるといいます【図1】。 その要因は何なのでしょう。
人口当たりの医師数が直接関係している
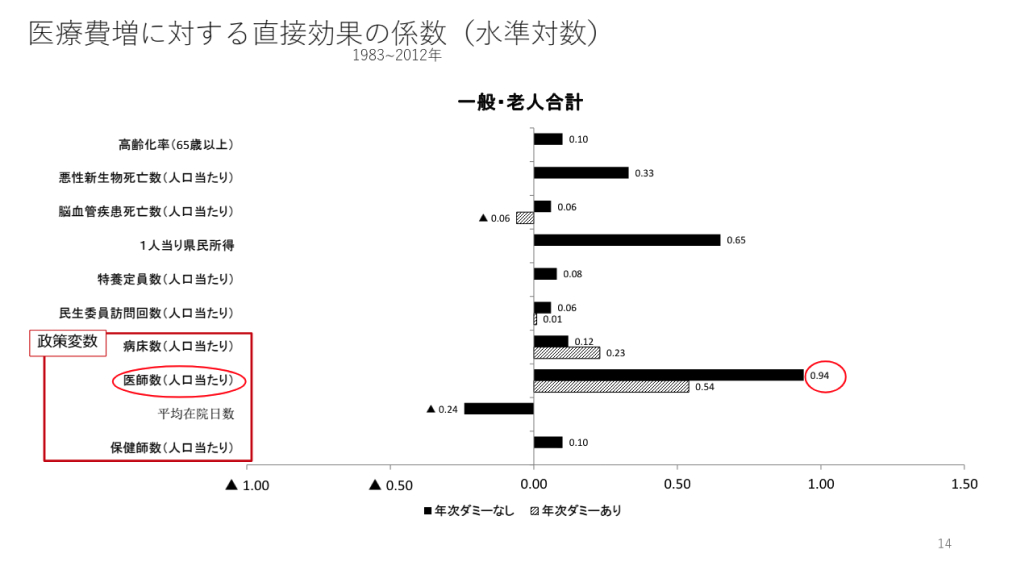
【図2】厚生労働省の検討会資料より
結論から言うと、 人口当たりの医師数の増加が医療費増に対して最も寄与することがわかりました【図2】。 資料によると、 高齢化、 国民所得増、 入院病床数よりも影響力が大きいといいます。
医療費は下記の式で規定されます。
医療費=P×Q (P : 報酬上の点数、 Q : サービス提供量)
つまり
- 医師数が増え、 医師給与を維持するためには医療費=売上を伸ばす必要がある。
- 一方、 1件あたりの入院・入院外受診日数は下がっており、 患者数を増やすことは難しい。
- Pは厚労省が一律に規定しており、 能動的に増やせない。
- Qを増やすしかない。
より多くの点数を取れる主病名で診療報酬を請求したり、 加算をつけたりすることで患者一人当たりの単価を増やすことをした結果、 医療費が増大していると考えられます。
医師数のコントロールが重要?

しかし、 この対策は薄氷の上を歩いているような危ない綱渡りです。 診療報酬改定でPが減らされる▽加算条件が厳しくなりQを増やせなくなる▽人口が減って患者数がさらに減る▽医師数が増え続けて患者の奪い合いが起きる――のいずれかが起これば途端に破綻します。
政府の視点から見ると、 医師が増加しつづけると最終的には医師一人当たりの収入を減少させ、 医療費を削減せざるを得ない。 結果、 医師は収入が減り、 国民は医療費負担が大きくなる。
医療費が増大し続ければ、 国民皆保険が維持出来なくなる可能性がある。 収入が減ると、 医師という職業に魅力が下がり、 優秀な人材が集まらなくなった結果、 医師・医療の質の低下が起こる。
上記の予測から、 検討会では医師数のコントロールが極めて重要と結論づけられています。
医師余りと給料の相関は既に起きている
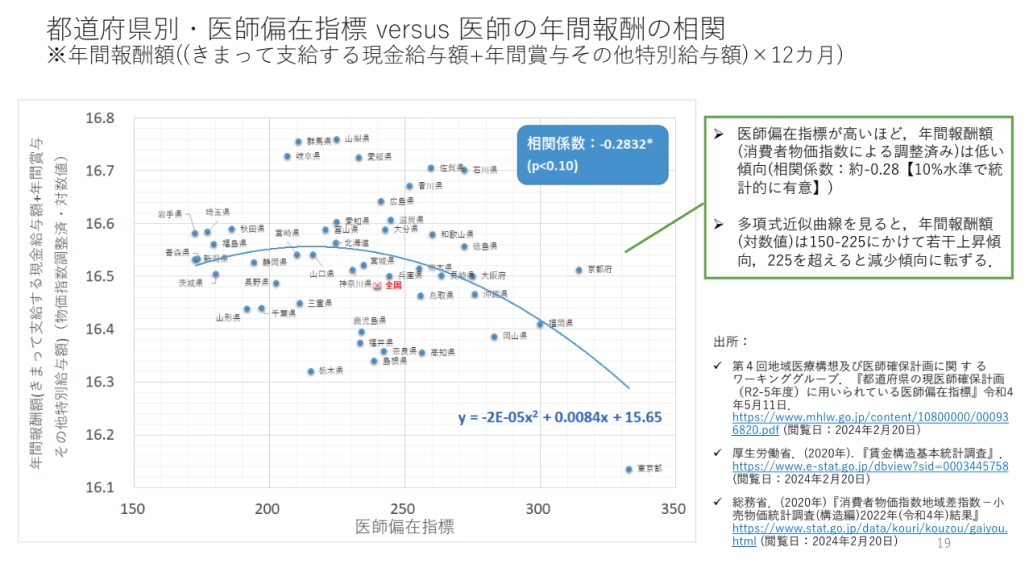
【図3】厚生労働省の検討会資料より
実際、 都道府県別の医師偏在指標と医師の年間報酬の間には、 逆相関が認められています【図3】。 つまり、 医師余りが起こっている地方では、 医師の減収が既に発生していることを意味しています。
危機感を持って、 今何ができるかを考えて行動する必要があるでしょう。
筆者プロフィール

Xアカウント : @DrGenjoh
出典
厚生労働省 : 第2回医師養成過程を通じた医師の偏在対策等に関する検討会(2024/2/26)
HOKUTO関連コンテンツ
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。