後期研修医のための呼吸器内科現場診療
4年前
【間質性肺疾患】後期研修医のための呼吸器内科現場診療(日赤医療センター呼吸器内科副部長 猪俣稔先生)

ポイント
- 間質性肺疾患(interstitial lung disease : ILD) は問診・診察・画像・血液検査・呼吸機能検査・病理所見などを含めて, 放射線科医や病理医とも連携しながら総合的に診断していくことが望ましい.
- ILDを分類する際には特発性間質性肺炎 (idiopathic interstitial pneumonias : IIPs) の分類を参考に用いることが実用的であり, その中でも特発性肺線維症 (idiopathic pulmonary fibrosis : IPF) が最も頻度が高く重要な疾患である.
- ILDを適切に治療していくためには、的確に診断する必要があるため, 各種ガイドラインの分類・診断基準などを把握しておくことが重要である.
定義と疾患概念
- ILDは間質を病変の主座として炎症や線維化をきたす疾患の総称で, その原因は200種類以上あると報告されている. 肺の間質には肺胞隔壁 (狭義) , 小葉間隔壁や胸膜直下および気管支や肺血管の壁 (広義) が含まれる. 病変の主座が間質であると理解しておくことは重要である.
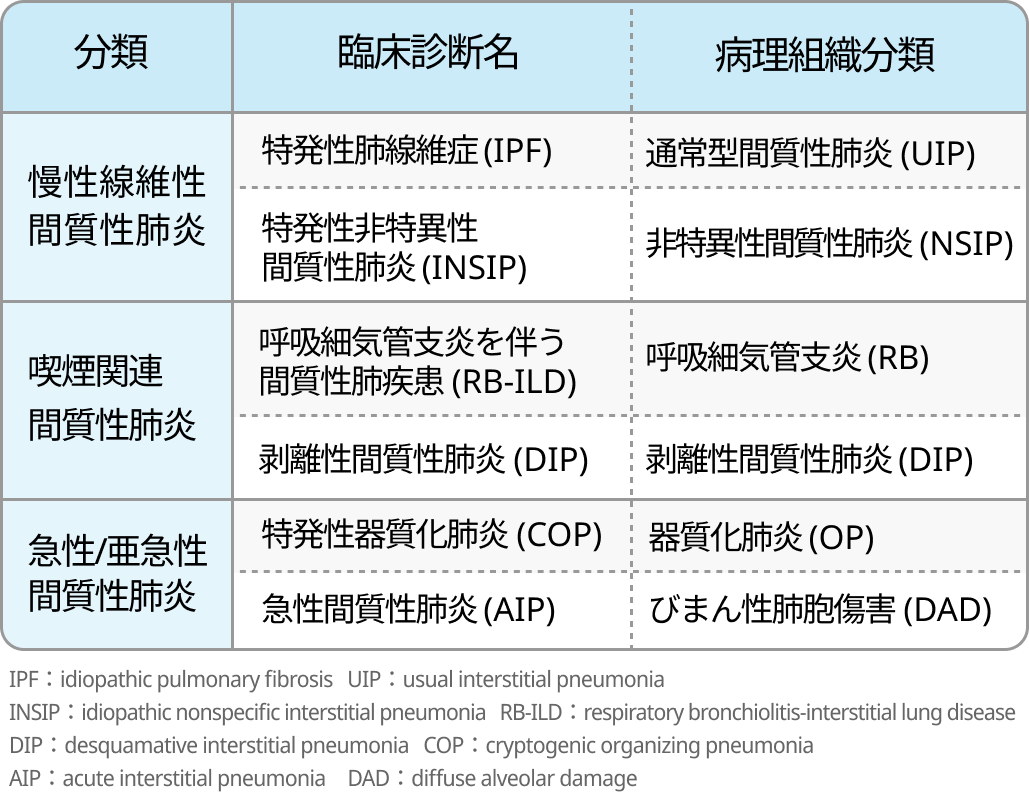
特発性間質性肺炎(IIPs)の分類
- ILDを分類する際にはIIPsの分類を参考に用いることが多く, 以下のように時間経過, 画像/病理組織パターンにより分類される (図1)¹⁾.
- 間質性肺炎の診療においては診断名や画像所見, 病理所見で同じ用語を用いる場合があるため注意が必要である. 特に通常型間質性肺炎 (usual interstitial pneumonia : UIP) は頻出するが, 画像病理パターンの用語であり疾患名ではない.
特発性肺線維症(IPF)
IPFは難治性で予後不良
- IPFは難治性で, 欧米の報告では平均生存期間は2.5~3.5年と肺癌に匹敵するほど予後不良であり, 日本では死因の約1/3は急性増悪が占める. IIPsの中で最も多く, 約半数を占める. 呼吸機能の中でも特に努力性肺活量(FVC)の低下速度は生命予後を反映する良い指標とされており, FVCは年間平均150~200mL低下する.
IPFの診断
- ILDの診断が特定されない場合, 外科的肺生検や気管支鏡検査結果などを踏まえmultidisciplinary discussion (MDD) によりIPFの確定診断または除外が可能となる(図1)²⁾. MDDとは, 最終診断の精度を高めるために行われる, 間質性肺炎の診断に精通した臨床医, 放射線診断医, 病理医による集学的検討である.
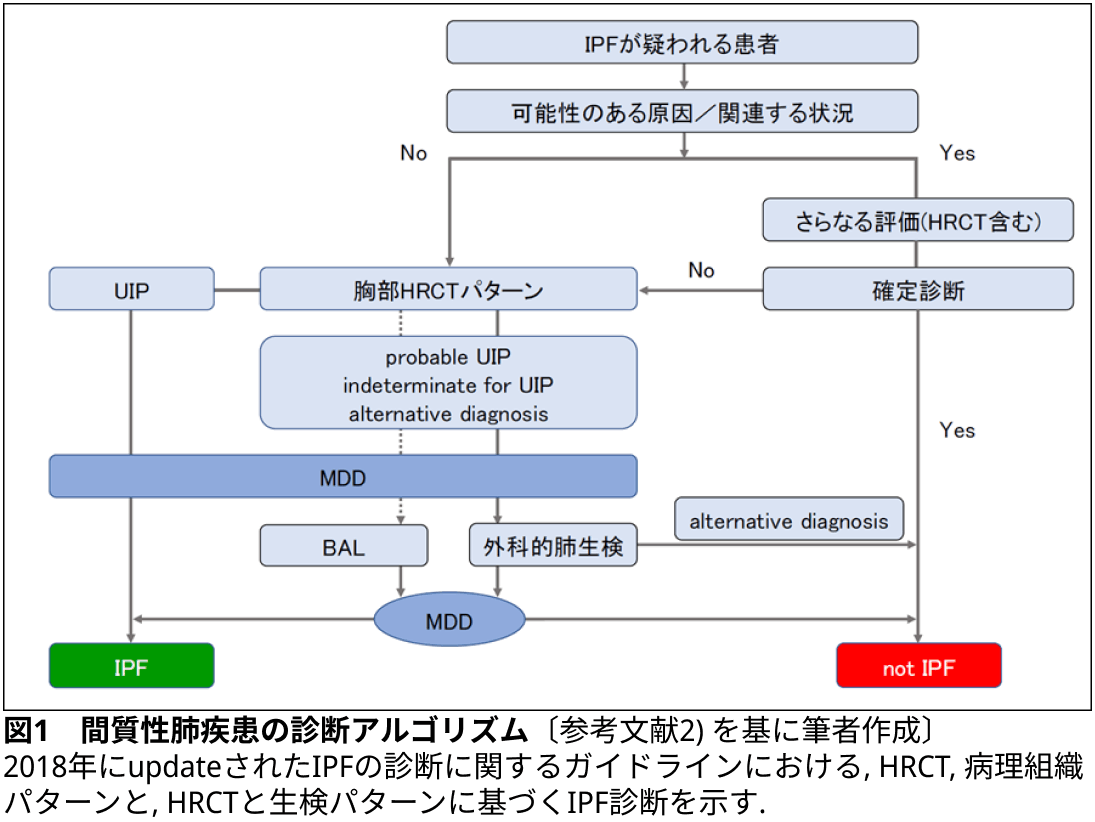
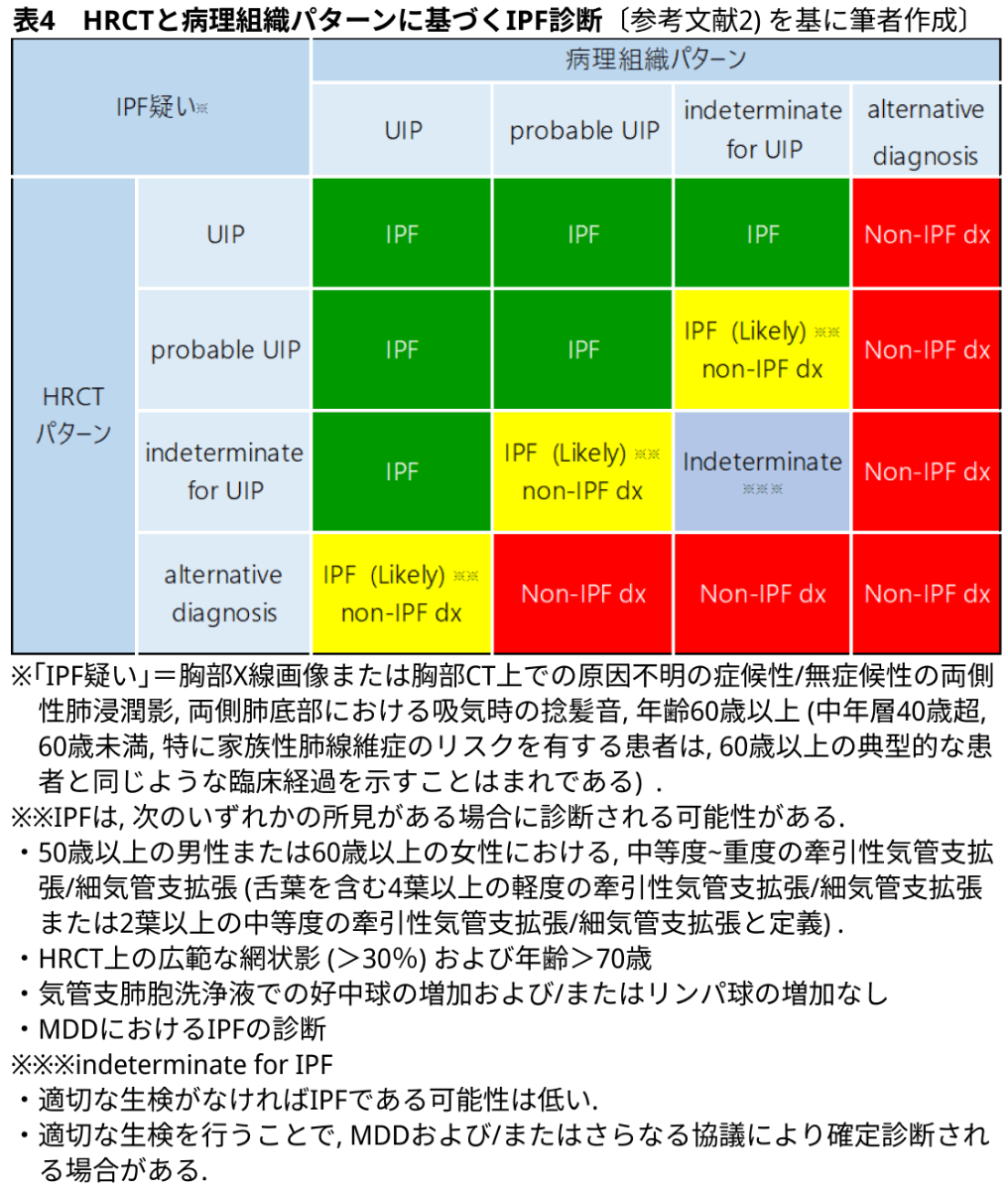
- 2018年にupdateされたIPFの診断に関するガイドラインにおける, HRCT(表2), 病理組織パターン(表3)と, HRCTと生検パターンに基づくIPF診断を示す(表4)²⁾.


特発性肺線維症急性増悪(AE-IPF)
- IPFの経過中に新たな陰影の出現とともに呼吸不全が急速に悪化することがあり, 急性増悪(acute exacerbation : AE)と呼ばれている. IPFの急性増悪の頻度は年間5~15%, 死亡率は50~80%であり, IPFの死因の30~50%を占めると報告されている ³⁾⁴⁾⁵⁾. 我が国と国際的な急性増悪の診断基準(表5, 6)を示す. 国際的ワーキンググループによる診断基準では, 誘因のある急性増悪(感染, 術後, 薬剤, 誤嚥など)をtriggered AE, 誘因が認められない急性増悪をidiopathic AEとし, 両者とも急性増悪として扱うこととしている.


治療・管理目標
- IIPsでは臨床経過や予後などの疾患の挙動 (disease behavior) を考慮し, 治療目標・モニタリング戦略が提唱されており(表7), 発症様式, 臨床経過を考慮した治療目標案を提示する.

Interstitial pneumonia with autoimmune features (IPAF)
- 関節症状や皮疹などの膠原病を疑う症状や, 血清中の自己抗体を認めるものの膠原病と確定診断されないIIPsについて, IPAFという新たな診断基準が提唱されている(表8)⁷⁾. IPAFは以下の3つのドメインのうち2つ以上を満たすことで診断されるが, 現時点ではあくまでも上記患者群を抽出し研究するための基準であり, 診療で用いるための基準ではない.

過敏性肺炎ガイドライン
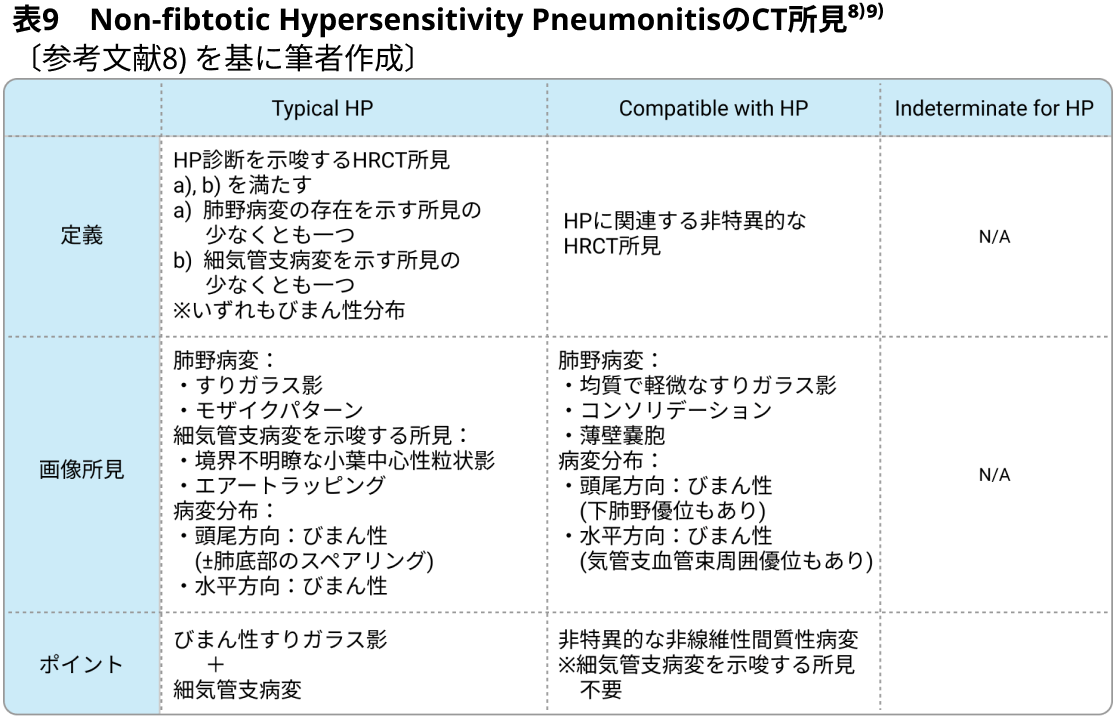
- 過敏性肺炎 (hypersensitivity pneumonitis : HP) は, IPFなどのさまざまなILDと臨床・画像・病理像が類似することがあり, 診断が困難であることも多い. 2020年にアメリカ胸部医学会, 日本呼吸器学会, ラテンアメリカ胸部医学会からHPの診断ガイドライン(表9, 10)が発表された⁸⁾. アルゴリズムを用いて診断確信度を定めた診断基準であるが, 実臨床における有用性は今後検証しなければならない.

進行性フェノタイプを示す慢性線維化性間質性肺疾患(PF-ILD)
定義
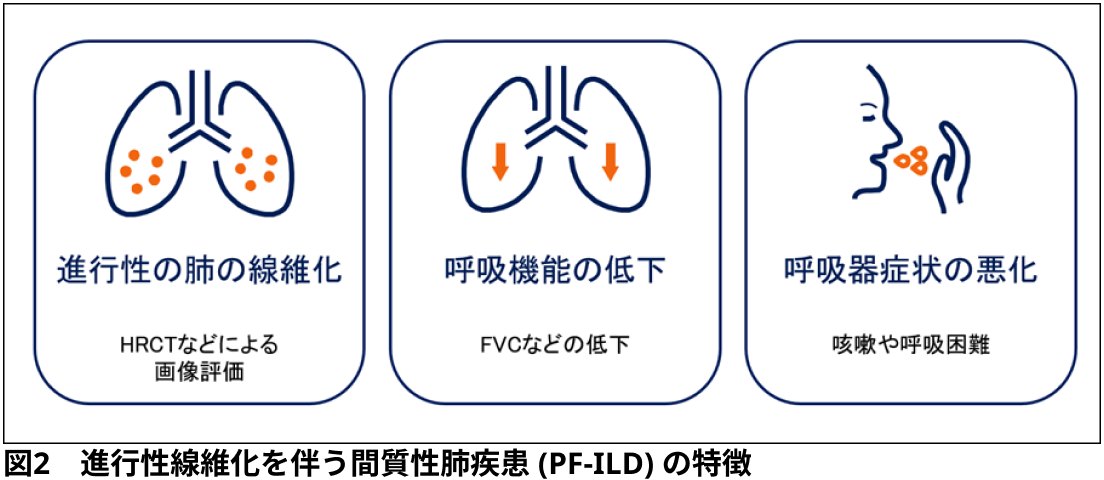
- 進行性の肺の線維化, 呼吸機能の低下, 健康関連QOLの低下などを特徴とするILDの一群を, 進行性フェノタイプを示す慢性線維化性間質性肺疾患 (progressive fibrosing interstitial lung disease : PF-ILD) と称することが提案されている(図2)¹⁰⁾.
PF-ILDの特徴
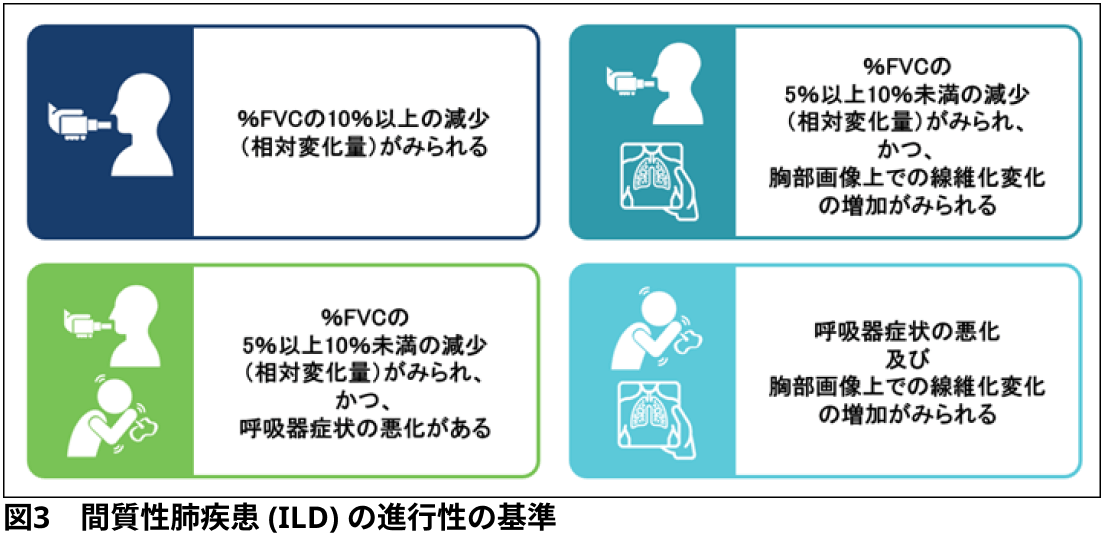
- IPFは典型的なPF-ILDであり, 進行性の線維化と呼吸機能の低下を特徴とする. 臨床試験では, 胸部HRCTでの線維化の広がりが全肺野の10%超で確認され, かつ医師により適切と考えられた疾患管理を行ったにもかかわらずスクリーニング前の24ヵ月以内において, 図3のいずれかのILDの進行性の基準を満たす患者がニンテダニブの治療対象となった.
重症度分類
- IPF では労作時の動脈血酸素分圧の低下が高率に認められるため,安静時の動脈血酸素分圧に加えて6分間歩行試験におけるdesaturationの有無を組み込んだ重症度分類(表11)が用いられている.

公的支援
難病医療費助成制度
- 抗線維化薬治療や検査, 入院などで医療費が高額になることがあるため, 経済的な負担を軽減する支援制度が設けられている. 「難病の患者に対する医療等に関する法律」 (難病法) で定められた「指定難病」には, IIPs, 膠原病に伴うILD, サルコイドーシスなどが含まれるが, HPや関節リウマチに伴うILDなどは「指定難病」には指定されていない. 指定難病に該当する疾患と診断された場合は, 条件を満たせば難病医療費助成制度を利用できる.
対象となる患者
- 難病医療費助成制度は難病の診療にかかる医療費の一部を助成する制度である. 月のはじめから月末までの1ヵ月に支払う指定難病の医療費にかかる自己負担に上限額が定められ (世帯の所得によって決まる) , それを超えた場合に助成が受けられる. IIPsでは重症度3または4のように重症度が一定以上の患者が対象となる. また, 軽症であっても (IIPsでは重症度1または2) 申請を行う月から12ヵ月前までの期間に, 診療にかかった医療費総額が, 33,330円 (医療費の自己負担割合が3割の場合は, 自己負担額が10,000円) を超える月が3回以上ある場合に対象となる (軽症高額) .
高額かつ長期の場合
- 難病医療費助成制度の申請をしてから医療受給者証が交付されるまでに支払った医療費のうち, 自己負担の上限額を超えた分については, 後から手続きをすることで払い戻しを受けることができる. 所得の階層区分について一般所得Ⅰ以上の患者が, 支給認定を受けた指定難病に係る月ごとの医療費総額について5万円を超える月が年間6回以上ある場合は, 月額の医療費の自己負担が軽減される (高額かつ長期) .
高額療養費制度
- 高額療養費制度は医療費が高額になった場合の経済的な負担を軽くする制度である. 月のはじめから月末までの1ヵ月の医療費の自己負担に限度額が定められ (年齢と所得によって決まる) , その額を超えた医療費の支給が受けられる. 難病医療費助成制度の対象とならない疾患の診療や, 自己負担の限度額を超えた場合に利用することができる. また, 同じ月の複数の医療機関の合算額が上限額を超えれば高額療養費の対象となる.
参考文献
- Travis WD, et al. An official American Thoracic Society/European Respiratory Society statement: Update of the international multidisciplinary classification of the idiopathic interstitial pneumonias. Am J Respir Crit Care Med. 2013 ; 188 (6) : 733-748. PMID : 24032382
- Raghu G, et al. Diagnosis of Idiopathic Pulmonary Fibrosis. An Official ATS/ERS/JRS/ALAT Clinical Practice Guideline. Am J Respir Crit Care Med. 2018 ; 198 (5) : e44-e68. PMID : 30168753
- 診断・治療ガイドライン作成委員会 (編) . 特発性間質性肺炎診断と治療の手引き, 改訂第4版. 南江堂, 東京. 2022
- Kondoh Y, et al. Risk factors of acute exacerbation of idiopathic pulmonary fibrosis. Sarcoidosis Vasc Diffuse Lung Dis. 2010 ; 27 (2) : 103-110. PMID : 21319592
- Song JW, et al. Acute exacerbation of idiopathic pulmonary fibrosis: incidence, risk factors and outcome. Eur Respir J. 2011; 37 (2) :356-363. PMID : 20595144
- Collard HR, et al. Acute Exacerbation of Idiopathic Pulmonary Fibrosis. An International Working Group Report. Am J Respir Crit Care Med. 2016 ;194 (3) : 265-275. PMID : 27299520
- Fischer A, et al. An official European Respiratory Society/American Thoracic Society research statement: interstitial pneumonia with autoimmune features. Eur Respir J. 2015 ; 46 (4) : 976-987. PMID : 26160873
- Raghu G, et al. Diagnosis of Hypersensitivity Pneumonitis in Adults. An Official ATS/JRS/ALAT Clinical Practice Guideline. Am J Respir Crit Care Med. 2020 ; 202 (3) : e36-e69. PMID : 32706311
- 江頭 玲子. ATS/JRS/ALATガイドライン2020 : 画像所見. 呼吸器内科. 2021 ; 40 (2) :106-113.
- Flaherty KR, et al. Nintedanib in Progressive Fibrosing Interstitial Lung Diseases. N Engl J Med. 2019 ; 381 (18) :1718-1727. PMID : 31566307
著者

呼吸器内科現場診療シリーズ




こちらの記事の監修医師
こちらの記事の監修医師
HOKUTO編集部
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
HOKUTO編集部
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
QRコードから
アプリを
ダウンロード!