仲野 兼司(がん研有明病院 総合腫瘍科)
9ヶ月前
【解説】局所進行例に対するCCRT、 CDDP適用時の留意点は?

局所進行頭頸部癌に対する根治的治療としては、 シスプラチン (CDDP) を併用した同時放射線化学療法 (CCRT : concomitant chemoradiotherapy) が標準治療として位置付けられています。 連載第5回となる本稿では、 CCRTが標準治療として確立される根拠となったピボタル試験の紹介、 CDDP投与量の最適化、 さらには晩期毒性の課題について解説します。
解説医師

専門 : 腫瘍内科 (骨軟部腫瘍、 頭頸部腫瘍、 原発不明癌、 希少癌、 その他癌薬物療法全般)
紹介レジメンとピボタル試験
INT-0126試験、 RTOG91-11試験
局所進行頭頸部癌に対する放射線治療への化学療法の上乗せについては、 2000年のメタ解析により全生存期間 (OS) の延長が示されており¹⁾、 これを受けて検証的試験であるINT-0126試験およびRTOG91-11試験が実施された。
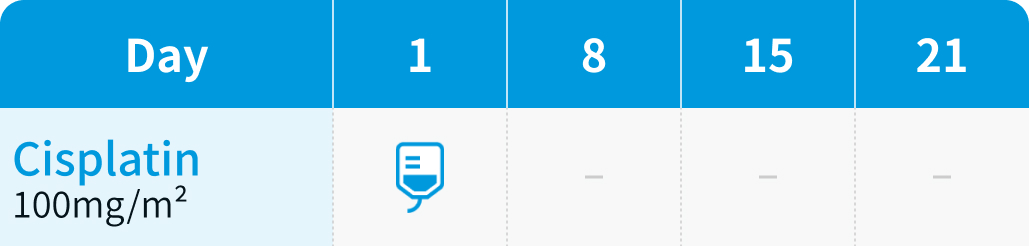
放射線治療と併用し、 3週間ごとに3コース施行
>> RTOG91-11試験 (NEJM. 2003) を確認
頭頸部癌診療ガイドライン2025年版
2025年5月末に改訂された同診療ガイドラインでは、 CDDP併用CCRTについて、 治療総論において以下のように記載されている²⁾。

出典⁴⁾を基に編集部作成。
CCRTの有効性と晩期毒性
CDDP総投与量の重要性

Ang氏らの2004年の報告では、 放射線治療期間中にCDDPの総投与量が200 mg/m²以上であることが、 化学放射線療法の上乗せ効果を得るための基準とされており³⁾、 以後の多くの臨床試験でもこの閾値を前提とした設計が採用されている。
1日2回照射を行うaccelerated fractionationにおいても、 この投与量基準が有効であることがRTOG0129試験により確認されており⁴⁾、 放射線スケジュールが異なる場合でも一定量のCDDP投与が重要であることが示されている。
また、 同試験ではHPV関連中咽頭癌が化学放射線療法に対して高い感受性を示し、 良好な予後を有する群であることが報告された⁵⁾。
晩期毒性で非癌死亡が増加
CCRTは解剖学的喉頭温存を可能にする一方で、 嚥下を含む喉頭機能の低下や廃絶を引き起こすリスクがある。 RTOG91-11試験の10年フォローアップでは、 CCRT群で非癌死亡の増加が報告されており、 OSの優越性が示されなかった要因の一つと考えられている⁶⁾。
この背景として、 治療後数年を経て発症する重度の遅発性嚥下障害 (severe late dysphagia : SLD) の影響が指摘されており、 別の後方視的検討では、 誤嚥性肺炎による入院や経管栄養の導入といったSLD関連イベントの一部が治療から5年以降に発生していたことが報告されている⁷⁾。 SLD自体は頻度が高いものの、 嚥下障害に直接起因する死亡はまれであり、 CCRT後の長期フォローアップによる機能評価と管理の重要性が示唆される。
CDDP毎週投与の有用性
有効性を維持しつつ有害事象を抑える目的で、 CDDPの用量やスケジュールの最適化が継続的に検討されており、 その選択肢の一つとしてCDDPの毎週投与が挙げられる。
後ろ向き研究や小規模な比較試験では安全性が報告されており、 高用量CDDPを用いたCCRTに対する有用性を示唆する報告もみられる⁸⁾⁹⁾。 ただし、 このレジメンで高用量CDDPを全面的に代替可能かどうかについては、 依然として結論は得られていない¹⁰⁾。
My Opinion
現時点では、 局所進行頭頸部癌に対する根治的CCRTとして高用量CDDPによる実施が標準治療である。 骨髄抑制、 腎機能障害、 嚥下機能の低下 (それに伴う誤嚥) といった有害事象のリスクを十分に把握し、 患者の忍容性を的確に評価したうえで治療適応を判断することが重要である。
出典
- Lancet. 2000;355(9208):949-55.
- 日本頭頸部癌学会編 : 頭頸部癌診療ガイドライン 2025年版. 金原出版.
- J Clin Oncol. 2004;22(23):4657-9.
- J Clin Oncol. 2014;32(34):3858-66.
- N Engl J Med. 2010;363(1):24-35.
- J Clin Oncol. 2013;31(7):845-52.
- Oral Oncol. 2016:57:21-6.
- Oncologist. 2017;22(9):1056-1066.
- Head Neck. 2019;41(5):1490-1498.
- Crit Rev Oncol Hematol. 2021:162:103345.
関連コンテンツ
▼ASCO2025解説
▼仲野兼司先生解説、 頭頸部癌薬物療法の解説
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。