亀田総合病院
2年前
【亀田総合病院内科グランドセミナー】薬剤性腎障害 -up date-

講師 : 鈴木 智先生
亀田総合病院 腎臓高血圧内科
薬剤性腎障害とは
薬剤性腎障害は薬剤による臓器障害の⼀つで、 腎臓への⾎流の減少や⽷球体・尿細管への直接的な毒性により発⽣する。
薬剤性腎障害の2割は超重症 (死亡もしくは腎死)であり、 ⾼齢者、 脱⽔、 糖尿病、 動脈硬化、 腎機能が低下した患者への薬剤使⽤は特に注意が必要とされている。
分類
薬剤性腎障害は以下のように分類される。
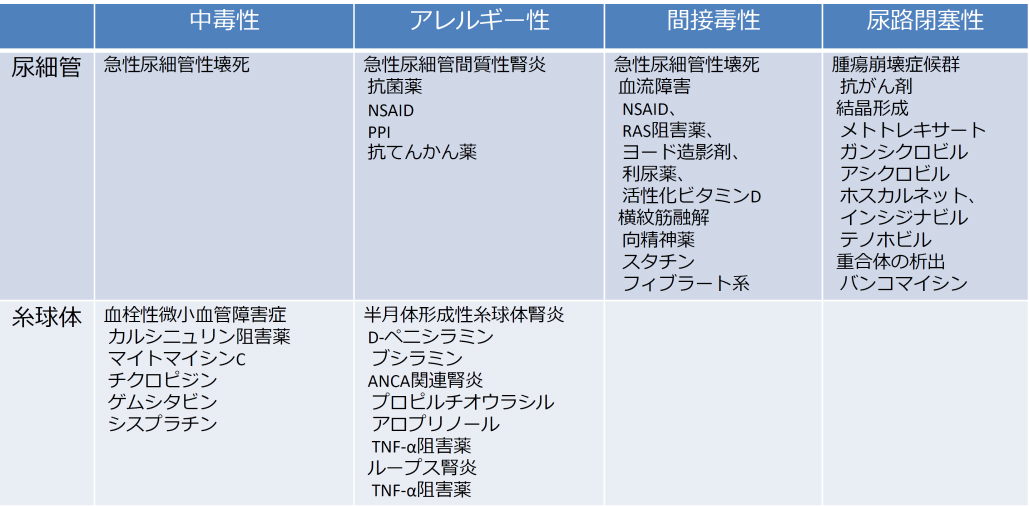
鈴木智氏提供
診断基準
- 該当薬剤の投与後に新たに発⽣した腎障害
- 該当薬剤の中⽌により腎障害が消失または進⾏が停⽌する
- 他の原因疾患が否定できる
リスク因子
▼患者因子
年齢 (60歳以上)、 肥満、 CYP3A4の遺伝⼦多型
▼患者の病態
体液量減少、 糖尿病、 腎機能障害の併存、 ⼼不全、敗⾎症
▼治療内容
薬剤投与量、 投与速度、 腎毒性物質の併⽤
注意が必要な薬剤
▼抗ウイルス薬
バラシクロビル、 アシクロビル
▼非ステロイド性抗炎症薬 (NSAIDs)
ロキソプロフェン、 ジクロフェナク
▼抗菌薬
レボフロキサシン
▼血行動態に関与する薬
レニン・アンジオテンシン系 (RAS) 阻害薬、 フロセミド
▼その他
アロプリノール、 シクロスポリン、 ファモチジン
アレルギー性の薬剤性腎障害
アレルギー性の薬剤性腎障害は、 誰に起きやすいかを評価することが難しく、 予防が困難である。
尿細管間質性腎炎
▼ポイント
- 臨床経過は、 薬剤性は急性から亜急性、 免疫関連は亜急性から慢性の事が多い。
- ⾮乏尿性の事が多い。
- 腎機能障害の割に⾎清尿酸値、 リン、 カリウムなどが⾼くないことが多い。
- ベースに慢性腎臓病 (CKD) が無ければ、 尿細管障害マーカー (尿中β₂MG、 α₁MG) の上昇は参考所⾒となる。
- 発熱、 CRPの上昇が⾒られることがある。
▼注意が必要な薬剤
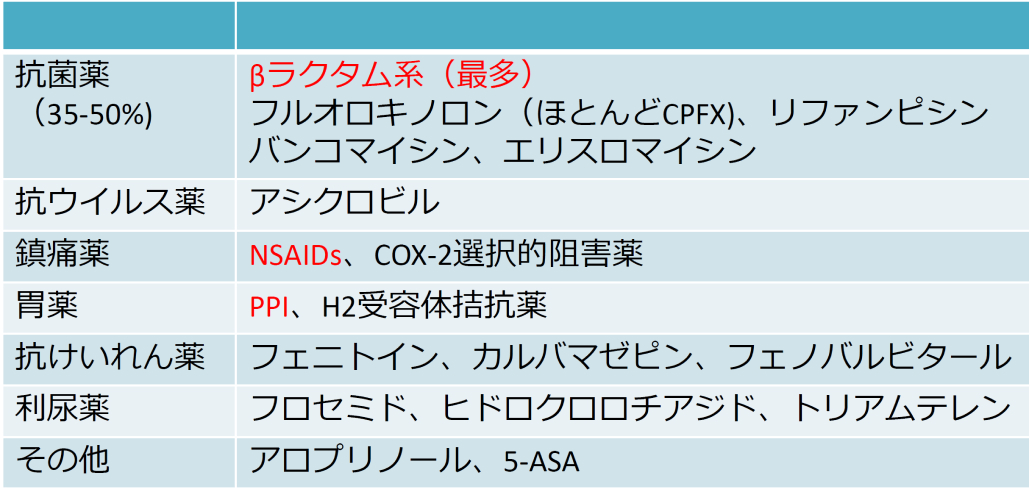
鈴木智氏提供
▼診断
腎⽣検がゴールドスタンダードだが、 腎⽣検ができない場合があること、 結果が出るまでに⼀定の時間 (2~3⽇) が必要なことから、 診断的治療を検討する状況は多々ある。
尿細管間質性腎炎の病理像
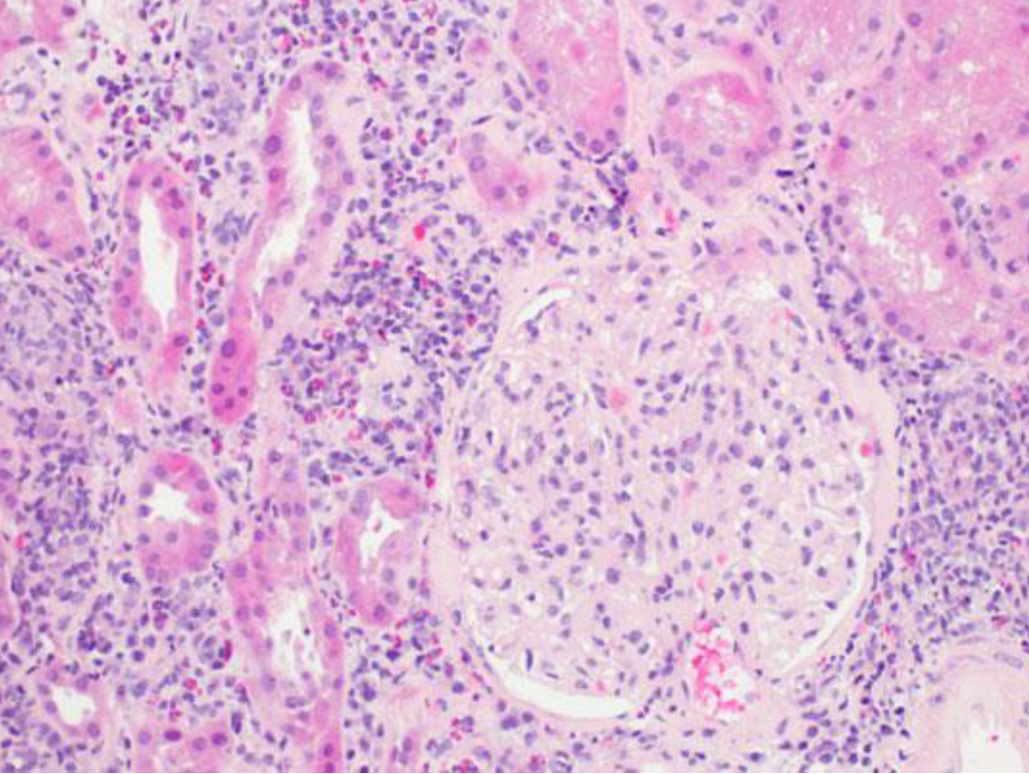
赤い部分が好酸球であり、 好酸球の浸潤が多いと薬剤性尿細管間質性腎炎と考えても矛盾はない。
鈴木智氏提供
間質性腎炎に⾁芽腫を認めることがある。 ⾁芽腫性間質性腎炎は、 ⾮炎症性/⾃⼰免疫性疾患よりも薬剤性の頻度が⾼いことが知られている。
薬剤性肉芽腫性間質性腎炎の病理像
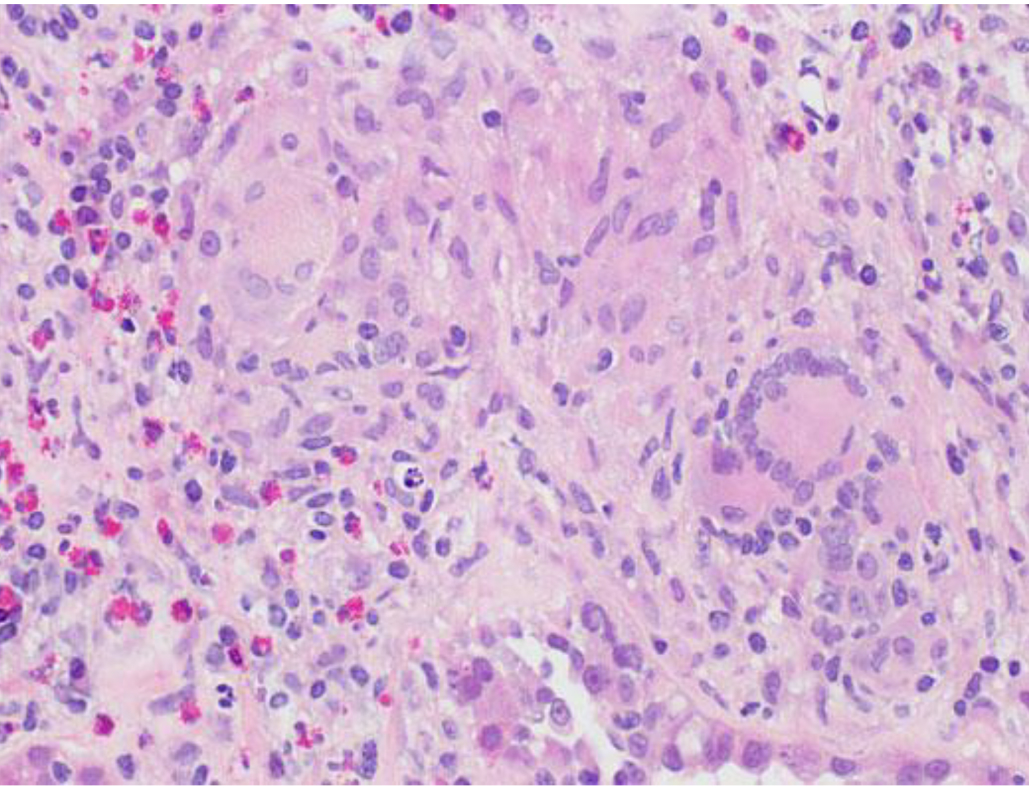
鈴木智氏提供
薬剤性腎血管炎
▼ポイント
⾎清学的検査で以下の条件を満たす場合、 薬剤性⾎管炎が疑われる。
- 抗核抗体が陽性
- homogeneous pattern
- 全身性エリテマトーデスなどではない
▼注意が必要な薬剤
- 抗菌薬
セフォタキシム、 ミノサイクリン
- 抗甲状腺薬
benzylthiouracil、 carbimazole、 methimazole、 プロピルチオウラシル
- 抗TNFα薬
アダリムマブ、 エタネルセプト、 インフリキシマブ
- 向精神薬
クロザピン、 thioridazine
- その他の薬剤
アロプリノール、 D-penicillamine、 ヒドララジン、 levamisole、 フェニトイン、 サラゾスルファピリジン
▼診断
診断に際しては早い段階から薬剤服⽤歴を聴取し、 早急に尿検査、 ⾎液検査を⾏う。
薬剤性腎血管炎の病理像
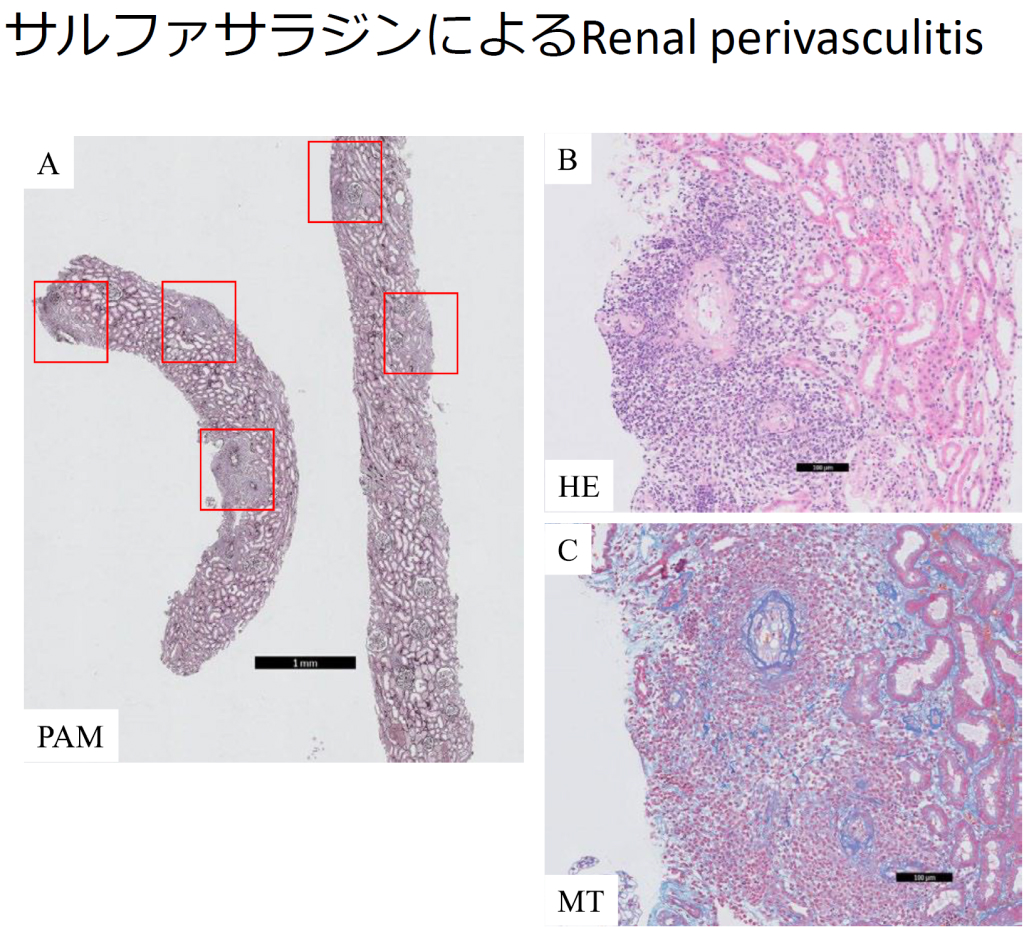
鈴木智氏提供
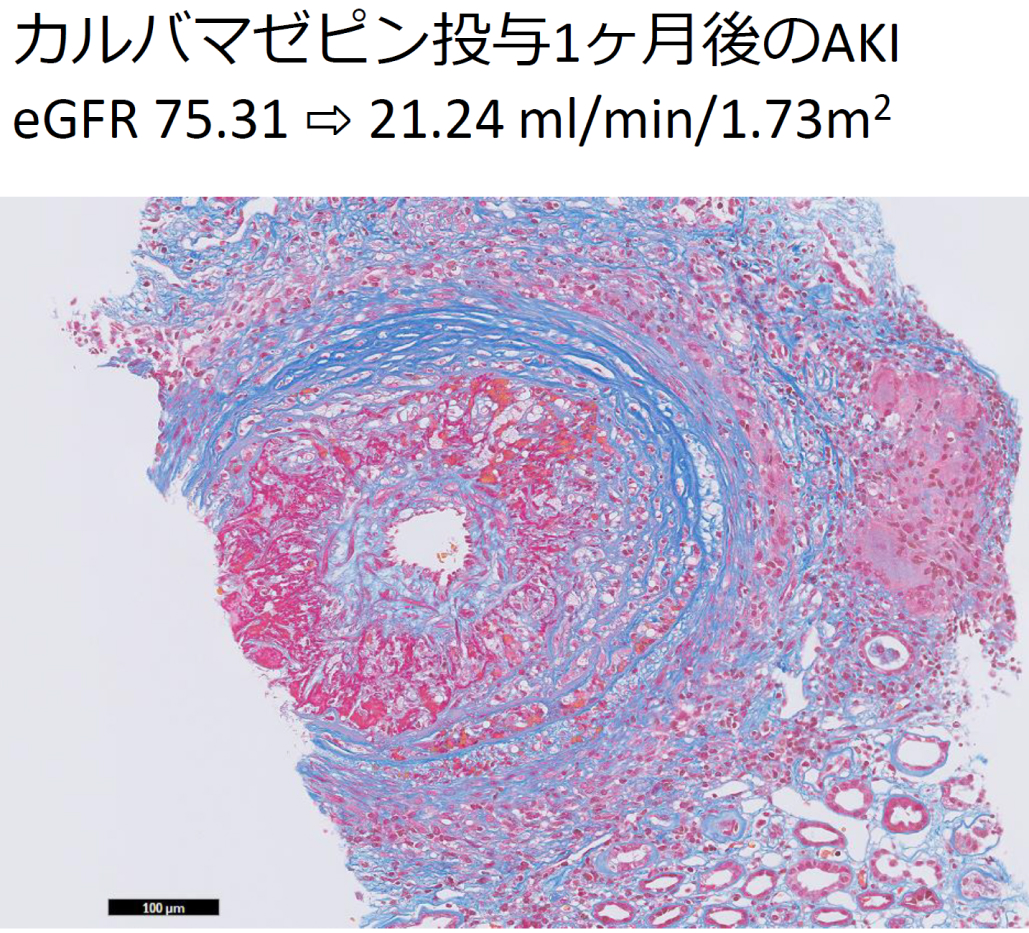
用量依存性の薬剤性腎障害
⽤量依存性の中毒性の薬剤性腎障害は腎機能に⽐して⽤量が多いために起きることが多い。 したがって、普段使い慣れていない薬を使⽤する際は、 腎機能と⽤量を確認することが重要である。
腎機能別の薬剤投与量の設定
- 患者腎機能推算式は添付⽂書の腎機能別薬剤投与量設定に使⽤されている腎機能評価法を⽤いるのが原則である。
腎機能別薬剤投与量設定がeCCr (jaffe法) の場合は患者腎機能にはeGFRを使⽤する。
- 特殊な体格 (サルコペニアや肥満) の患者では、より影響が少ない腎機能評価法の使⽤を考慮 する。
- 腎機能別薬剤投与量設定は⽬安であり、 極端に過剰・過少投与にならないことが重要。 ハイリスク薬や特殊な体格では、 より慎重に腎機能評価を⾏い、 個々の患者の体格・病態を加味した投与量の設定が必要である。

鈴木智氏提供
注意が必要な薬剤
▼NSAIDs
- 薬剤性腎障害の原因として最多
- 主として虚⾎により急性腎障害を⽣じる
- 多量の蛋⽩尿を認め、 ネフローゼ症候群を来すこともある
- 痛⾵発作時は急性腎障害を合併していることもあるため、 使⽤には特に注意を要する
▼プロトンポンプ阻害薬
プロトンポンプ阻害薬の使⽤はCKDの発症・進展と関連している可能性があるため、 CKDに対する⻑期使⽤は⾒直す必要がある
▼ビタミンD製剤
ミルク・アルカリ症候群 (カルシウム・アルカリ症候群) では⾼⽤量のビタミンD製剤、 カルシウム製剤、 NSAIDsなどが処⽅されることが多い。 特にビタミンD製剤 (エルデカルシトール) には注意が必要
▼カルシニューリン阻害薬
カルシニューリン阻害薬を⻑期投与する場合は、 ⾎液検査で明らかな腎機能障害が認められない場合でも、 投与開始後定期的 (初回は2~3年後) に⽣検を⾏い、 腎毒性の有無を評価することが望ましい
抗癌薬による腎障害
注意が必要な抗癌薬
▼分子標的薬 (抗VEGF抗体、 EGFR抗体)
ベバシズマブ投与例において蛋⽩尿が認められ、腎⽣検を実施したところ、 メサンギウム融解、 内⽪細胞腫⼤、 ⾚⾎球破壊像、 基底膜の⼆重化が観察される。近年は、 VEGF抗体関連糸球体障害の病理診断名は、 thrombotic microangiopathyでなく、 glomerular microangiopathyとも表現される。
▼免疫療法 (抗PD-1抗体、 抗PD-L1抗体)
免疫チェックポイント阻害薬 (ICI) を使⽤するとimmune-related adverse events (irAEs)が起きる。 腎臓に起きるrenal irAEの多くは、 尿細管間質性腎炎である。 ICIを使用すると、 TT細胞の増加を抑制しづらくなり、 薬剤の曝露により間質性腎炎が起きやすいと考えられている。 実際に、 ICI使⽤時の PPIの使⽤は腎障害の危険因⼦になることが知られている。
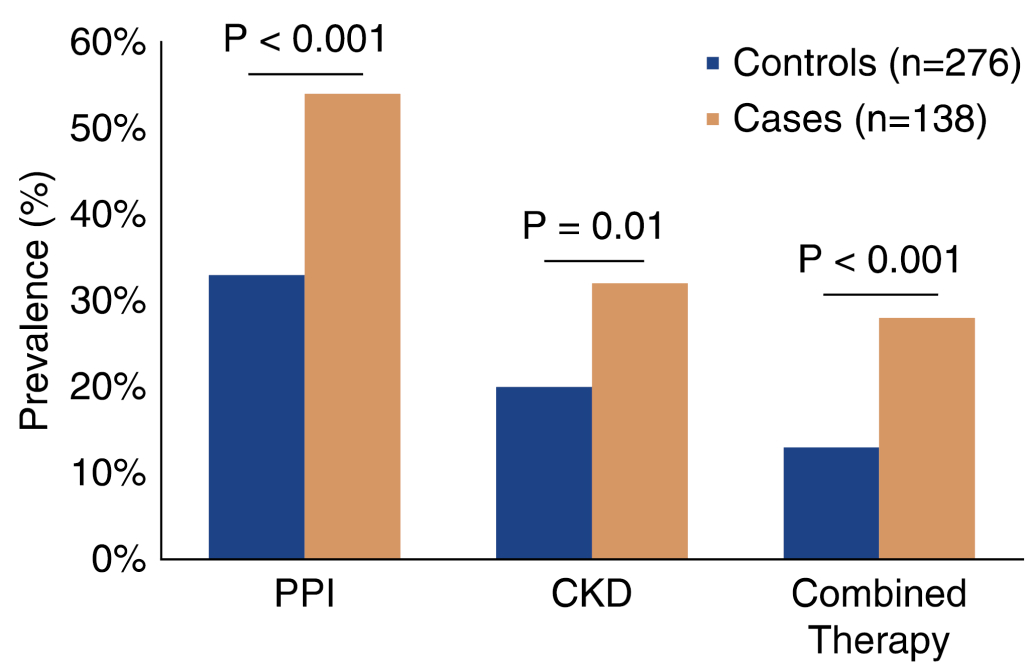
鈴木智氏提供
まとめ
- 薬剤性腎障害にはアレルギー性と中毒性がある。 中毒性の場合は、 腎機能に⽐して薬剤の投与量が多くないかを考えることが重要である。
- 薬剤を使⽤しない診療科はないため、 良く使⽤する薬で腎機能障害を起こし得るかを理解することは重要である。
関連コンテンツ
Cockcroft-Gault式による推算値
24時間蓄尿法によるCCrの算出式
腎不全の原因精査
クレアチニンまたはシスタチンCによる推算糸球体濾過量
腎不全の原因精査
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。