亀田総合病院
1年前
【亀田総合病院内科グランドセミナー】大腸ポリープの診かた・考え方

こちらの記事は2024年6月13日に配信したものを再配信しています。
講演情報
講師 : 南雲大暢先生
亀田総合病院 消化器内科
大腸ポリープの診断
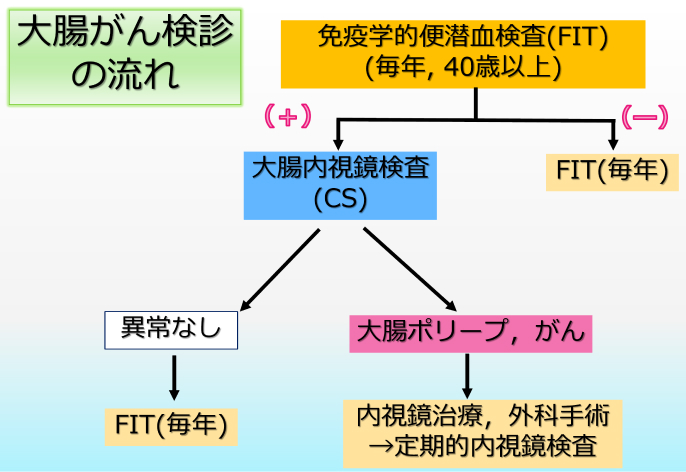
日本における大腸癌検診
- 基本的に免疫学的便潜血検査 (FIT) にて検査を行う。
- FITで陽性の場合は内視鏡検査を実施する。
内視鏡がうまく入らない場合はバリウム検査+S状結腸鏡または大腸CTを施行する場合もある (この過程で異常所見が見つかった場合は大腸内視鏡を施行する)。
- 異常があれば内視鏡治療、 外科手術を実施し、 定期的に内視鏡検査を実施する。
南雲氏提供
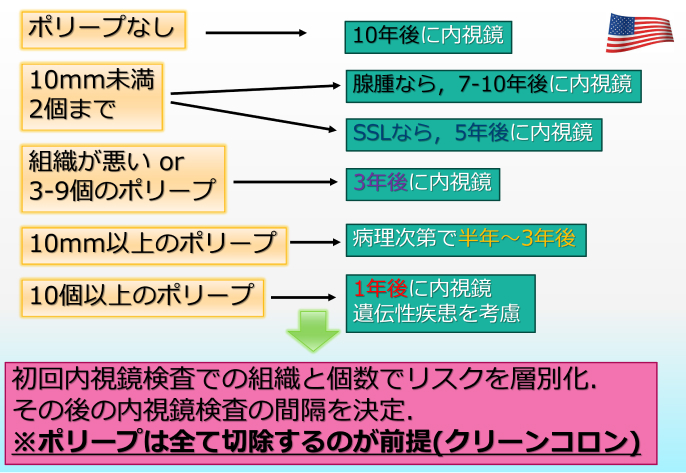
米国における大腸癌検診
- 初回の内視鏡検査結果において検出されたポリープの腫瘍径と個数に応じて、 リスク別のサーベイランス方法を採用している。
- ポリープが発見された場合は全ポリープの切除 (クリーンコロン)* を実施する。
*クリーンコロンにより大腸癌死亡が53%減少することが報告されている¹⁾。
南雲氏提供
大腸ポリープの処置
ガイドラインの推奨
▼大腸ポリープ診療ガイドライン2020 第2版
これまでは、 5mm以下の腺腫 (隆起型) は癌の確率が低いため、 切除しなくてもよいという見解だったが、 新しいガイドラインから5mm以下の腺腫も切除しても良い (経過観察でもよい) という 「クリーンコロン」 に近い内容に変更された²⁾。
内視鏡治療の使い分け
▼腫瘍径10mm程度
Cold snare polipectomy (CSP)
局注や通電が不要で手間が少なく、 切除後の出血や穿孔リスクが非常に低い
▼腫瘍径2㎝以下
ポリペクトミー/内視鏡的粘膜切除術 (EMR)
茎がある場合はスネアをしめて通電切除する。 平坦な場合は粘膜仮装に生理食塩水を注入してからスネアをかけて通電切除する
▼腫瘍径2㎝以上
内視鏡的粘膜下剥離術 (ESD)
粘膜下層に液体を注入し、 電気メスで切除する (分割にならないように一括切除)
ポリープ切除後の検査
ガイドラインの推奨
▼大腸ポリープ診療ガイドライン2020 第2版
切除して腺腫だった場合、 3年以内に内視鏡検査を実施することが望ましい (個数、 大きさについての指定はなし)²⁾。
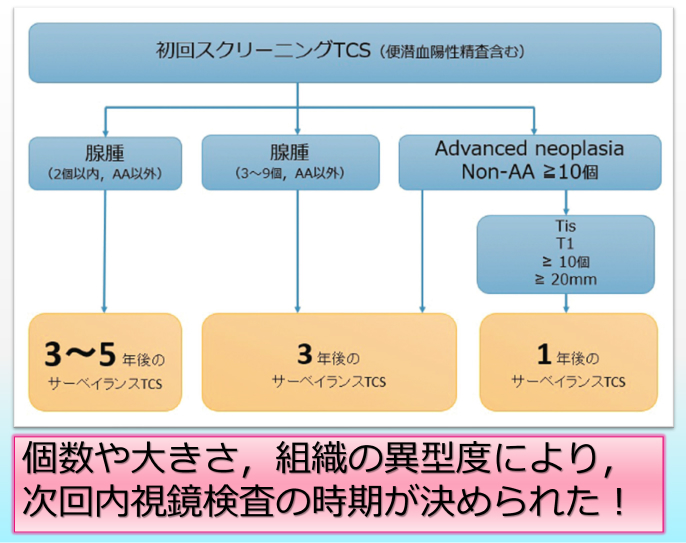
▼大腸内視鏡スクリーニングとサーベイランスガイドライン
腺腫の個数や大きさ、 組織の異型度により、 次回内視鏡検査の時期が定められた³⁾*。
*根拠となったJapan polyp studyでは、 2年連続内視鏡検査を受け、 全てのポリープを切除すれば次回の内視鏡検査は3年後でよいとされているとなっているが、 同ガイドラインのサーベイランス方法では2年連続の内視鏡検査とは記載されていないのは注意が必要。
南雲氏提供
腺腫や癌がある場合、 治療後に定期的な内視鏡検査が必要となるが、 便潜血陰性の場合はFITを継続して受ける形となる。
便潜血検査
▼FITの診断精度
FIT study*から以下のように示されていてる。
*FIT study:他院で大腸内視鏡検査を行い、 大腸癌や大きな腺腫があり治療目的で紹介となった内視鏡治療または手術予定の333例に対し、 FITを2回実施し、 診断精度を検討した⁴⁾。
- 早期癌の見逃し : 38%
102例中陽性63例、 陰性39例
- 進行癌の見逃し : 9%
117例中陽性107例、 陰性10例
FITでは早期癌の38%、 進行癌の9%が見逃されていた。
▼FITは回数を重ねること精度が向上
FITは単回の感度 (スクリーニング感度) は低いものの、 回数を重ねることでプログラム感度感度が高くなることが知られている。 したがって、 毎年の検診で便潜血をチェックすることは重要となる。
大腸内視鏡検査
▼大腸内視鏡の診断精度
大腸内視鏡は精度の高い検査ではあるが、 それでも一定の見逃しはあり、 径10mm以上で6%、 径6~9mmで17%、 径5 mm以下で28%が見逃されていると報告されている。
大腸内視鏡検査の質の指標として特に重要なものは腫瘍発見率 (adenoma detection rate ; ADR)*であり、 ADRの高い医師と低い医師では予後が大きく異なることが分かっている⁵⁾。
欧米では男性において30%以上、 女性において20%以上のADRを保つことが推奨されており、 この基準を下回る医師は修練するようにガイドラインに記載されている。
*ADR : 1回の大腸内視鏡検査で1個でも腺腫が発見される確率。
▼ADRが高くなる変動条件
- 内視鏡検査受診理由
血便や便潜血陽性ではADRが高くなる
- Population
高齢、 男性ではADRが高くなる
▼ADRが低くなる変動条件
- 盲腸到達率
全大腸を観察できないとADRは低くなる
- 抜去時間
観察に時間をかけないとADRは低くなる
- 腸管洗浄度
便が残っているとADRは低くなる
Take Home Message
- 便潜血は簡易検査である。
- 便潜血陽性で癌が見つかるのは3%であり、 しかも早期癌で4割、 進行癌でも1割が見逃されている。 毎年受けて1回でも陽性なら内視鏡検査をするべきである。
- 50歳を過ぎたら便潜血陰性であっても1回は大腸内視鏡検査をすることが望ましい。 大腸癌のリスクを判断することができる。
- 1回の内視鏡検査だけでは見逃しが起こる可能性がある。 したがって、 内視鏡検査を実施した医師の技量を考慮する必要がある。
出典
- Colonoscopic polypectomy and long-term prevention of colorectal-cancer deaths. N Engl J Med. 2012 Feb 23;366(8):687-96. PMID: 22356322
- 日本消化器病学会. 大腸ポリープ診療ガイドライン2020改訂第2版. 2020年、 南江堂
- 日本消化器内視鏡学会. 大腸内視鏡スクリーニングとサーベイランスガイドライン. 日消誌. 2020,;62 (8) : 1519-1560
- 松田尚久ほか. 内視鏡による大腸癌の予防と早期診断. 日消誌 2016;113 : 1176-1185
- Quality indicators for colonoscopy and the risk of interval cancer. N Engl J Med. 2010 May 13;362(19):1795-803. PMID: 20463339
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。