COURAGE
2年前
【泌尿器の希少癌】副腎癌 〜困った時の虎の巻〜

4月20日に開催された 「第4回COURAGEの集い」 にて行われた 「副腎癌 (講師 : 国立がん研究センター中央病院 前嶋愛子先生) 」 をご紹介します。
疫学
- 罹患率 : 100万人あたり0.72人
- 好発年齢 : 5歳以下と40~50代の二峰性
診断時の年齢中央値は46歳、 多くは進行癌として発見
- 診断時の副腎限局例は30~40%
診断
重要項目
内分泌的精査が当然重要であるが、 副腎皮質ホルモンの過剰分泌に伴う症状の聴取やホルモン検査、 褐色細胞腫の除外も必要。
病理学的基準
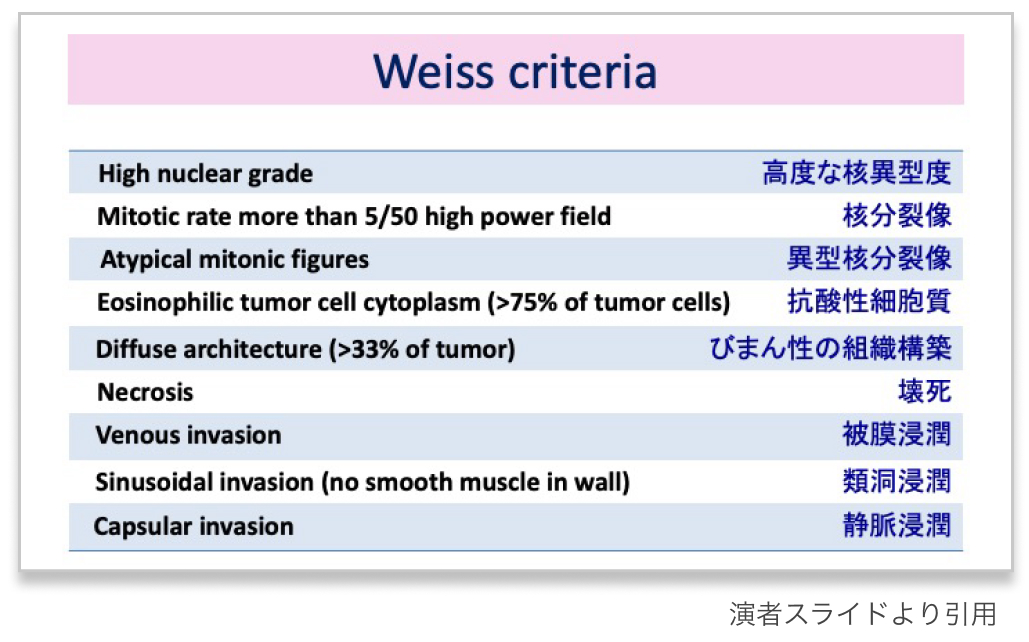
Weiss criteria (1984年)
- ゴールドスタンダード
- 3項目以上該当すれば悪性と判断
Helsinki score (2015年)
- 形態学的所見 + Ki-67
- 感度100%、 特異度99.4%との報告もあり¹⁾
Ki-67は予後因子としても重要
病期分類
ENSAT staging classification (2018年)
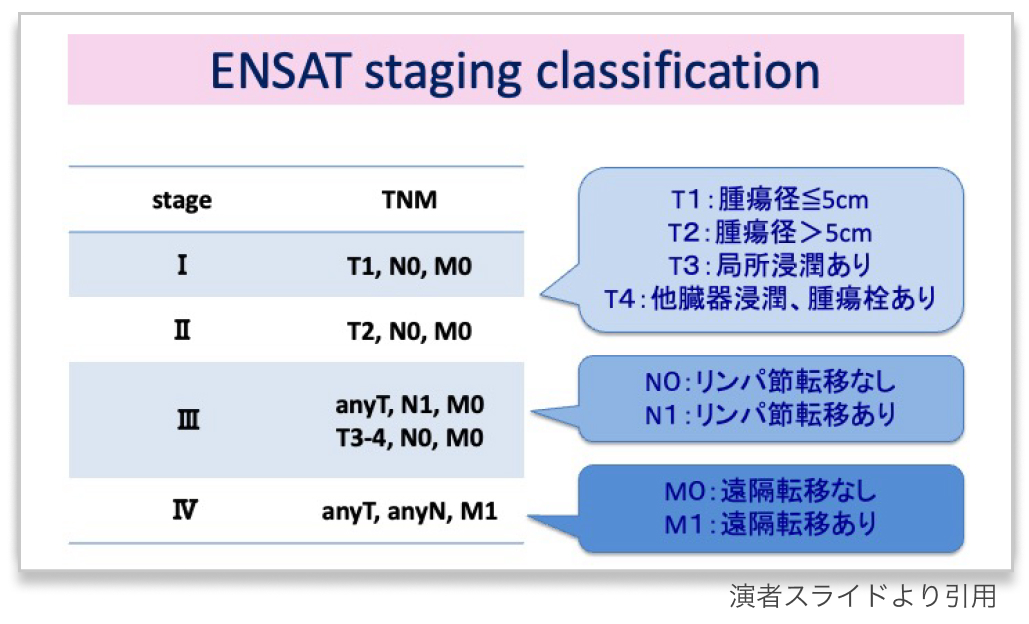
ENSAT : European Network for the Study of Adrenal Tumors
治療戦略
診療フロー
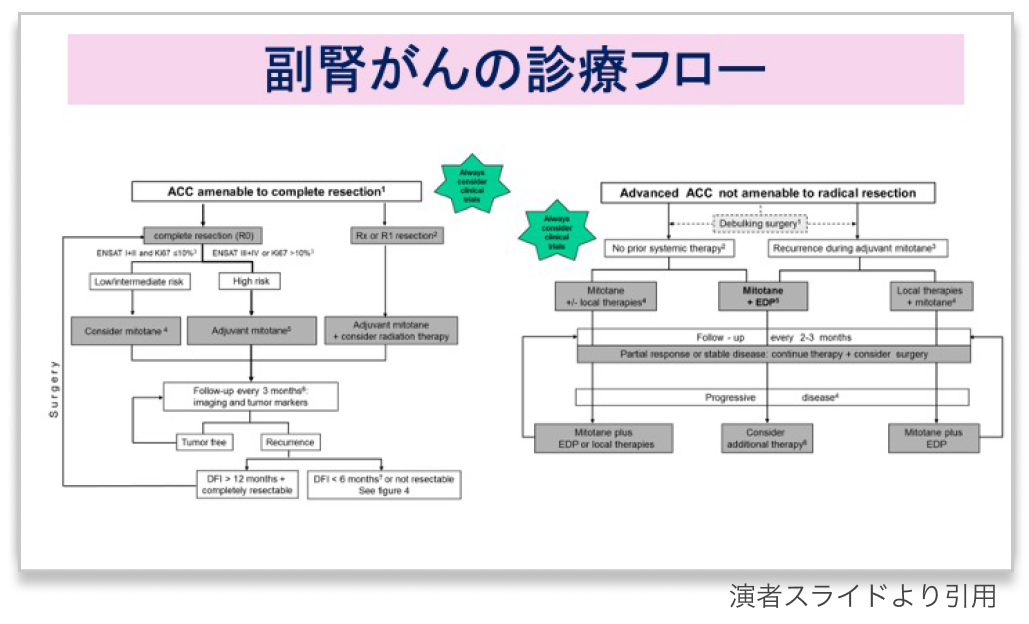
- 副腎癌の診療ガイドラインはENSATとESMOによるものがあるが、 本講演ではENSATの診療フロー²⁾を紹介
ESMO : European Society for Medical Oncology
- 転移性の場合に 「腫瘍減量手術(debulking surgery)」 が含まれている点に留意
限局例
- 完全切除(R0切除)が最も重要な予後因子
- 術後薬物療法として、 ハイリスク群にはミトタンを検討
ミトタン : 副腎皮質ホルモン合成阻害薬
進行・再発例
- 薬物療法を含む集学的治療
- 可能であれば原発・転移巣の切除も検討
薬物療法 : ミトタン

特徴
- ジクロロジフェニルトリクロロエタン (DDT) の異性体で、 脂溶性が高い
- 副腎皮質の束状層・網状層に選択的に作用し、 壊死と萎縮を惹起する
球状層は保たれることが多い
- 鉱質コルチコイド欠乏に至ることは少ない
- スピロノラクトン、 ペントバルビタール、 ドラビリンは併用禁忌である
- 血中濃度14mg/L以上で治療効果 (3~4週ごとの血中濃度モニタリングを推奨)。 ただし、 本邦では保険適用なし
毒性
- 消化器毒性
- 副腎毒性 (対応:ヒドロコルチゾン補充)
- 肝障害
- 中枢神経障害
ミトタンによる術後療法
後ろ向き解析 (2007年)³⁾では、 ミトタン術後療法の有用性が示唆された
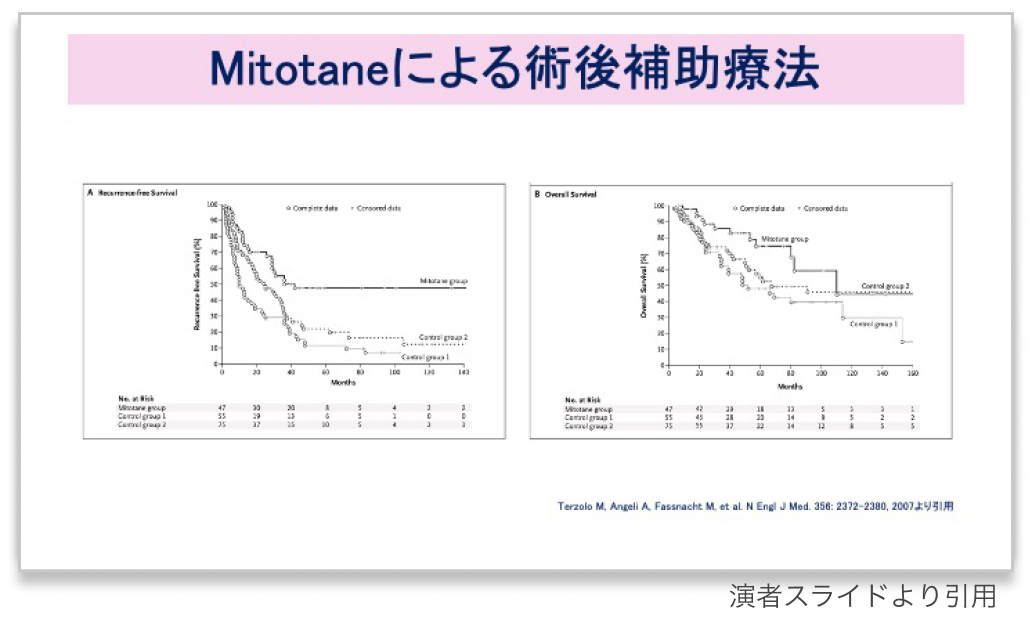
副腎皮質癌患者177例*を対象にミトタン術後療法の有効性を検討した無作為化対照非盲検並行群間比較試験
*: ミトタン術後療法群47例 vs 術後療法なし130例 (イタリア55例、 ドイツ75例)
無再発生存期間 (RFS) 中央値
ミトタン術後療法群 : 42ヵ月
術後療法なし (イタリア) : 10ヵ月
HR 2.91 (95%CI 1.77-4.78)、 p<0.001
術後療法なし (ドイツ) : 25ヵ月
HR 1.97 (95%CI 1.21-3.20)、 p=0.005
ADIUVO試験 (2023年)⁴⁾からは再発リスクが高くない患者には奨められない可能性

副腎皮質癌患者91例*を対象にミトタン術後療法の有効性、 安全性を検討した第Ⅲ相国際共同無作為化非盲検試験
*: 再発リスク 低~中程度、 Ki67≦10%、 R0、 StageⅠ~Ⅲ 、 ミトタン術後療法群45例 vs 術後療法なし46例
5年無再発生存期間 (RFS)
ミトタン術後療法群 : 79%
術後療法なし : 75%
HR : 0.74 (95%CI 0.30-1.85)、 有意差は認められず
有害事象による中止
ミトタン投与42例のうち8例 (19%) が中止
FIRM-ACT (2012年)⁵⁾からは、 EDP‐Mが現時点での進行・再発例に対する標準治療と考えられる
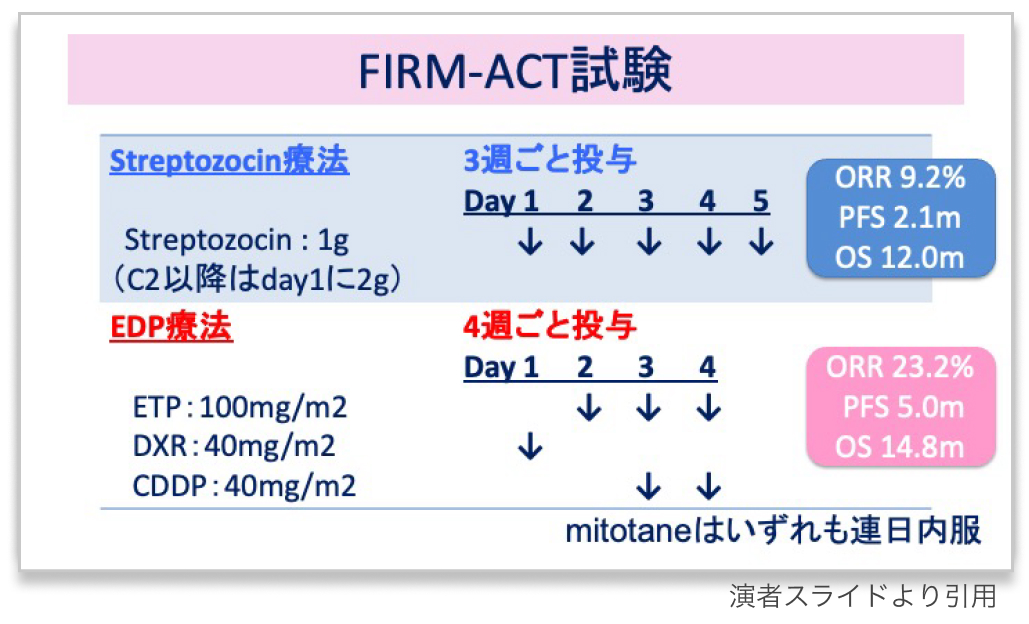
進行副腎皮質癌患者304例*を対象に、 ミトタンと併用する化学療法を検討したランダム化対照第III相試験
*: 切除不能、 未治療、 PS0~2、 EDP‐M群151例 vs Sz‐M群153例
治療群
EDP‐M群 : EDP療法+ミトタン
Sz‐M群 : トレプトゾシン療法+ミトタン
治療開始1週間以上前からミトタン内服
EDP療法 : ドキソルビシン40mg/m² (day1) +エトポシド 100mg/m² (day2~4)、 シスプラチン40mg/m² (day3~4)
トレプトゾシン療法 : 1サイクル目 : 1g (day1~5) → 2サイクル目 以降 : 2g (day1)
全生存期間 (OS) 中央値
EDP‐M群 : 14.8ヵ月
Sz‐M群 : 12.0ヵ月
HR : 0.79 (95%CI 0.61-1.02)、 p=0.07
両群間に有意差は認められず
奏効率 (RR)
EDP‐M群 : 23.2%
Sz‐M群 : 9.2%
p<0.001、 EDP‐M群で有意に良好
無増悪生存期間 (PFS) 中央値
EDP‐M群 : 5.0ヵ月
Sz‐M群 : 2.1ヵ月
HR : 0.55 (95%CI 0.43-0.69)、 p<0.001
EDP‐M群で有意に延長
安全性
重篤な有害事象の発現率は両群間で有意差なし
新規薬剤の開発
Gemcitabine+5-FU/Capecitabine療法
- 第Ⅱ相試験⁶⁾でORR 7.0%、 DCR 46.3%
- 2次治療以降の選択肢
同院では実際の使用経験なし
分子標的薬
抗ILGF-1受容体モノクローナル抗体
- figitumumab
開発中止
- cixutumumab
第Ⅱ相試験で奏効例なし
- linsitinib
第Ⅲ相試験でORR3%、 OS有意差なし
- mTOR阻害薬、 EGFR-TKI
小規模試験のみ
免疫チェックポイント阻害薬
- ペムブロリズマブ
第Ⅱ相試験でORR 23%、 DCR 52%
MSI-high/MMR-D : PR2例、 SD2例、 PD2例
PD-L1陽性/PD-L1陰性 : ORR 29%/26% 有意差なし
Take Home Message
💡副腎皮質癌は進行した状態で発見されることが多く、 予後不良な疾患の1つ
💡新規薬剤の開発が試みられているが、 希少癌であるため障壁も多い
💡標準治療の1つとされるEDP‐Mは、 副腎不全や骨髄抑制といった重篤な有害事象をきたすことがある
化学療法の経験がある施設で、 腫瘍内科や内分泌内科と連携して治療にあたることが勧められる
質疑応答
Q.内分泌の専門医との協力が重要とのことだが、 専門医に管理してもらう具体的な点は?
前嶋 無症候でもサブクリニカルな副腎不全と判断される場合もありますので、 血液検査上でACTHやコルチゾン、 電解質などの変化が見られる場合には必ず早めにコンサルテーションしています。
ホルモン測定のタイミングなども含めてご対応くださいます。 例えばミトタンが奏効している症例で、 副腎不全などを懸念して増量を躊躇していた際に、 内分泌専門医に 「副腎不全や消化器毒性などはみられず、 むしろ増量していい状況です」 と助言いただき、 適切な増量ができた経験もあります。
当院は内分泌の専門医が常にいる施設ではありませんが、 月2回ほど専門外来として外来日がありますので、 とても心強いです。
Q.EDP療法+ミトタンを行う際、 一次予防でG‐CSF製剤を使用しているか?
前嶋 当院では、 一時予防でG‐CSF製剤は使用していないと思いますが、 2コース目以降で高度の骨髄抑制や発熱性好中球減少症などがあった場合、 G‐CSF製剤の使用を検討しています。
Q.ミトタンの血中濃度が測定できず至適用量を把握できないので、 「だいたいこのくらい」 という感覚があれば教えて欲しい
前嶋 アジュバントとして使用する場合は2,000~3,000mg/日、 転移・再発症例の場合は3,000~5,000mg/日かと思います。
ご指摘の通り血中濃度が測れないことが最大の難点ですが、 肝障害や神経障害など有害事象を慎重にモニタリングしながら、 用量調節をしているのが現状です。
大木* 血中濃度が測れない**以上、 個人的には有害事象が出るぎりぎりくらいまでを攻めるのがよいかと思います。
* : がん研究会有明病院総合腫瘍科/泌尿器科・大木遼佑氏
** : ミトタンの血中濃度測定は保険適用されていない
<出典>
1) Hum Pathol. 2015 Mar;46(3):404-10.
2) Eur J Endocrinol. 2018 Oct 1;179(4):G1-G46.
3) N Engl J Med. 2007 Jun 7;356(23):2372-80.
4) Lancet Diabetes Endocrinol. 2023 Oct;11(10):720-730.
5) N Engl J Med. 2012 Jun 7;366(23):2189-97.
6) Endocr Relat Cancer. 2010 Apr 21;17(2):445-53.
COURAGEとは?
泌尿器腫瘍を扱う腫瘍内科医が集い、 知識を共有する場として設立された勉強会です。
日常診療で泌尿器腫瘍を診ている医師のみならず、 腫瘍内科医を目指す医師などにも泌尿器腫瘍の魅力に触れてもらい、 そのような人たちを「エンカレッジ」するような組織になることを目指しています。
泌尿器腫瘍内科医の集いである新組織 「COURAGE」 とは?
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。