KIWI (炎症性腸疾患)
2年前
【KIWI】IBD注目論文 Best of 2023(既存薬剤編②5-ASA他)

2024年3月に開催された第13回KIWI (Kitasato Institute Webinars on IBD) より、 重要なエッセンスを抽出し、 まとめてご紹介します。 今回のテーマは「Best of 2023」。 2023年において発表された、 炎症性腸疾患 (IBD) に関する注目の論文を前後編に分けて取り上げます。後編となる今回は、 5-ASA、 トファシチニブ、 ウパダシチニブに関する3論文をご紹介します。
KIWIとは?
KIWIは、 IBDにまつわるトピックについての教育的なコンテンツをインターネットでライブ配信するウェビナーです。 IBD専門医だけでなく看護師、 薬剤師など、 全ての医療従事者を対象に、 さまざまなレベルの内容を2ヵ月に1回、 ゲストを招き、 対談形式にレクチャーを交えてライブ配信します。

<本稿の目次>
CQ 1. ベドリズマブに5-ASAの上乗せ効果は?
CQ 2. トファシチニブ漸減による再燃への影響は?
CQ 3. ウパダシチニブ導入・維持療法はCDに有効か?
ベドリズマブに5-ASAの上乗せ効果は?
5-アミノサリチル酸 (5-ASA) 製剤
- 一般名 : サラゾスルファピリジン (サラゾピリン®️) /メサラジン (ペンタサ®️、 アサコール®️、 リアルダ®️)
- 免疫調整薬
1969年にサラゾスルファピリジンが国内で使用可能となったのち、 現在までに4種の5-ASA製剤が開発・薬価収載されている。
<注目論文>ベドリズマブ±5-ASA
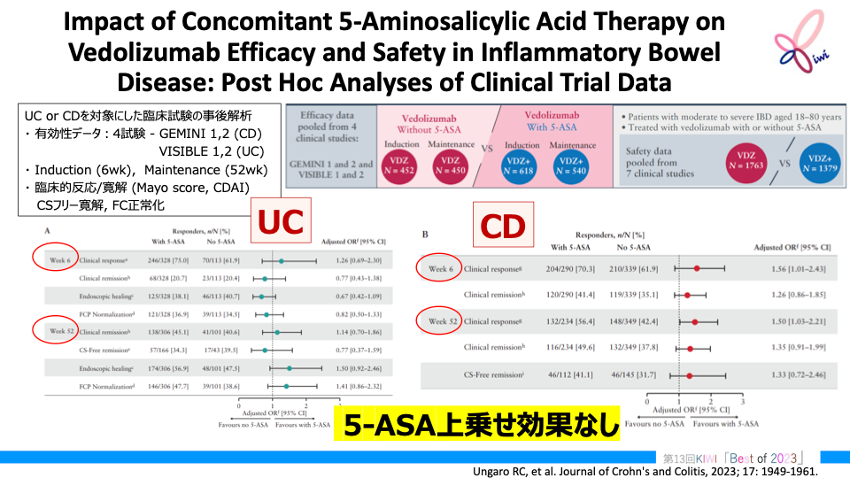
Impact of Concomitant 5-Aminosalicylic Acid Therapy on Vedolizumab Efficacy and Safety in Inflammatory Bowel Disease: Post Hoc Analyses of Clinical Trial Data. J Crohns Colitis. 2023 Dec 30;17(12):1949-1961. PMID: 37492976
(小林拓氏提供)
4件の大規模RCTの事後解析
方法
中等度~重度の潰瘍性大腸炎 (UC) およびクローン病 (CD) 患者で、 抗α4β7インテグリン抗体ベドリズマブの静脈投与または皮下投与を受けている18~80歳の患者を対象に、 4件の大規模無作為化比較試験 (GEMINI1/2、 VISIBLE1/2) を事後解析。 抗α4β7インテグリン抗体ベドリズマブ単独群と5-ASA上乗せ群それぞれにおいて、 導入期 (6週目) および維持期 (52週目) の臨床的反応および内視鏡転帰の多変量解析を行った。
結果
UC患者、 CD患者いずれにおいても、 ベドリズマブ+5-ASA併用群はベドリズマブ単独群に比べて臨床的寛解率の改善を示さず、 5-ASAの上乗せ効果 (clinical response) は認められなかった。
<私はこう見る>
CDに比べてUCはより5-ASAの上乗せ効果が少なく見える理由としては、 CDで5-ASA投与を行っている患者は最初から軽症である可能性がある点が挙げられる。
また、 本試験はプラセボとの差を比較しておらず、 プラセボ効果で臨床的反応が認められる症例が存在することを考慮すると、 本研究に対しては慎重な解釈が必要である。
ただし、 生物学的製剤の投与が必要になるような患者に対しては、 基本的に5-ASAの上乗せ効果は認められないといえる。
トファシチニブ漸減による再燃への影響は?
ヤヌスキナーゼ (JAK) 阻害薬
<注目論文>
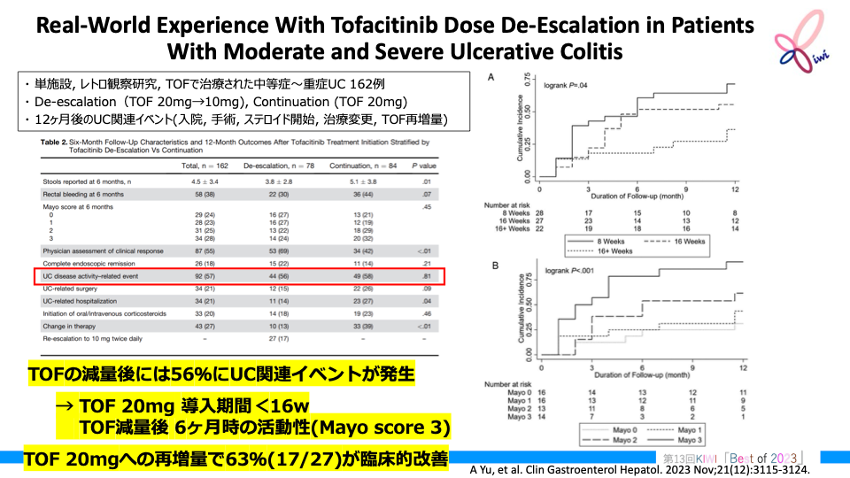
Real-World Experience With Tofacitinib Dose De-Escalation in Patients With Moderate and Severe Ulcerative Colitis. Clin Gastroenterol Hepatol. 2023 Nov;21(12):3115-3124.e3. PMID: 37187323
(小林拓氏提供)
減薬後のUC活動性をRWDで評価
方法
2012年6月~2022年1月にトファシチニブで治療を受けた中等度~重度のUC成人患者を対象に、 維持療法における用量維持群と比較したトファシチニブ漸減 (1日20mg→10mg) 後の疾患活動性の予測因子と結果について、 リアルワールドデータ (RWD) を基に単施設レトロ観察研究で検証。
主要評価項目は、 開始12ヵ月後のUC関連イベント (入院/手術、 コルチコステロイドの開始、 トファシチニブ再増量、 治療変更) であった。
結果
トファシチニブの減量を行った患者 (78例) では、 12ヵ月時点で56% (44例) にUC関連イベントが発生した。 ただし、 トファシチニブを減量しなかった患者 (84例) のUC関連イベント発生率 (58%) と比べ、 関連イベントの累積発生率に差は見られなかった (p=0.81)。
関連イベントが発生した患者の特徴は、 ①導入期間が16週未満、 ②漸減後6ヵ月時の内視鏡下での活動性の確認 (Mayoスコア3) であった。 トファシチニブ再増量後は、 63% (27例中17例) で臨床的改善が得られたが、 再増量しても改善を得られない患者が一定数認められた。
<私はこう見る>
減量群と用量維持群でベースラインの疾患活動性には差がなかった。 再増量後の臨床的改善率63%という結果は治験データと比較すると低い印象だが、 減量は担当医の判断に基づいて行われ、 全ての患者が減量時に寛解状態であったとは限らない。
また、 維持群でステロイドの併用例もあるなど、 患者背景が統一されていないRWDの検証結果であるため、 慎重な解釈が必要である。
ウパダシチニブの導入・維持療法はCDに有効か?
JAK阻害薬
<注目論文>
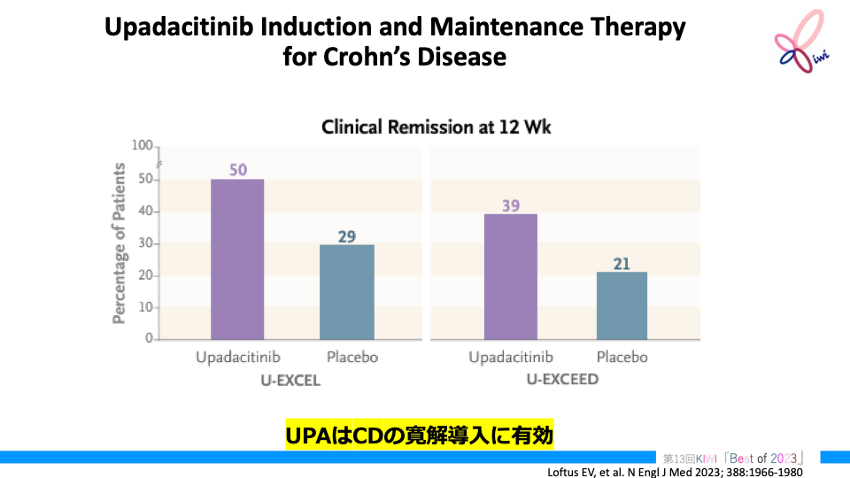
Upadacitinib Induction and Maintenance Therapy for Crohn's Disease. N Engl J Med. 2023 May 25;388(21):1966-1980. PMID: 37224198
(小林拓氏提供)
CDに対する有効性・安全性をRCTで検証
方法
CDに対するウパダシチニブの有効性と安全性について、 2件の第III相導入療法試験 (U-EXCEL、 U-EXCEED) および維持療法を検討するU-ENDURE試験において検証した研究。
2件の導入療法試験では、 中等度~重度のCD患者を2 : 1の割合でウパダシチニブ群とプラセボ群に無作為に割り付け、 45mgのウパダシチニブまたはプラセボを1日1回、 12週間投与した。 導入療法で臨床反応が認められた患者は、 U-ENDURE試験において、 ウパダシチニブ15mg/30mg、 またはプラセボを1日1回52週間投与する群に1:1:1の割合で無作為に割り付けた。
主要評価項目は、 臨床的寛解 (導入期) および内視鏡的寛解 (維持期) であった。
結果
12週での臨床的寛解率は、 U-EXCEL試験ではウパダシチニブ群で49.5%と、 プラセボ群の29.1%に比べて有意に高かった (p<0.001)。 U-EXCEED試験においても、 ウパダシチニブ群では38.9%と、 プラセボ群の21.1%に比べて有意に高かった (p<0.001)。
52週での臨床的寛解率は、 3群間に大きな差は無いものの、 ウパダシチニブ15mg投与群および30mg投与群はプラセボ群に比べて寛解を示した患者の割合が高く (37.3% vs 47.6% vs 15.1%)、 ウパダシチニブはCDの寛解維持に関連していた。
<私はこう見る>
統計学的な差はないものの、 維持療法では投与量15mgに比べて30mgで寛解維持率が高い傾向にあった。 また、 プラセボ群の寛解率の低下が著しく (12週 : 37%→52週 : 15%)、 ウパダシチニブの休薬により急激に再燃をきたす可能性があることが示唆されている。
ただし、 30mg投与群でも12週時点での寛解率74%から52週時点で51%にまで落ちており、 同薬はクローン病に対して45mgでの寛解導入の効果は強いが、 減量したときの維持療法における長期有効性には課題が残る。
次回KIWIで続きを解説予定

第13回KIWIでは、 既存薬であるインフリキシマブ、 5-ASA、 トファシチニブ、 ウパダシチニブに関する論文が紹介されました。 この続きは第14回KIWI 「Best of 2023 (PartII) 」 で解説される予定です。
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。