HOKUTO編集部
10ヶ月前
【糖尿病】2025年7月の注目論文3選 (小森田祐二先生)

糖尿病診療に携わる医師が押さえておきたい7月の注目論文を、 小森田祐二先生の解説とともに紹介します!
2025年7月の注目論文
1. 新規経口GLP-1受容体作動薬orforglipronが登場 (ACHIEVE-1試験)
N Engl J Med. 2025 Jun 21. Online ahead of print.
2. SGLT2阻害薬にDPP-4阻害薬を併用する意義はアジア人で高い?
Diabetes Obes Metab. 2025 Jun 24. Online ahead of print.
3. チルゼパチドは糖尿病網膜症の早期悪化リスクになる?
Diabetes Care. 2025 Jun 1;48(6):1042-1052.
①新規経口GLP-1受容体作動薬orforglipronが登場 (ACHIEVE-1)
Orforglipron, an Oral Small-Molecule GLP-1 Receptor Agonist, in Early Type 2 Diabetes
N Engl J Med. 2025 Jun 21. Online ahead of print.
背景 : 食事制限不要な新規経口薬として期待
GLP-1受容体作動薬は2型糖尿病治療において体重減少、 血糖低下作用だけでなく、 心腎イベントリスク低下効果も示されているが、 多くは注射製剤である。
現在使用できる唯一の経口薬はセマグルチド (リベルサス®︎) のみだが、 空腹時に内服し、 食事まで30分以上空けるという制限がある。
非ペプチド小分子GLP-1受容体作動薬であるorforglipronは、 食事制限なしでの高い経口バイオアベイラビリティと簡便な投与が期待されており、 その有効性と安全性のデータが求められていた。
研究デザイン : 早期2型糖尿病を対象に40週時HbA1c変化量を主要に検証
本研究は、 食事と運動療法のみで血糖コントロール不良 (HbA1c 7.0~9.5%) の早期2型糖尿病成人559例*を対象とした、 40週間の第III相試験である。
*平均年齢 53.4歳、 アジア人 43.8%、 日本人 18.1%、 HbA1c 7.99%、 BMI 33.0kg/m²
参加者はorforglipron (3mg、 12mg、 36mg) またはプラセボを1日1回投与する群に無作為に割り付けられた。 主要評価項目は40週時点のHbA1c変化量、 副次評価項目は体重変化率であった。
結果 : HbA1cと体重が有意に改善
40週後のHbA1cの推定平均変化量を以下に示す。 プラセボ群と比較して、 すべての用量で有意に優れていた。
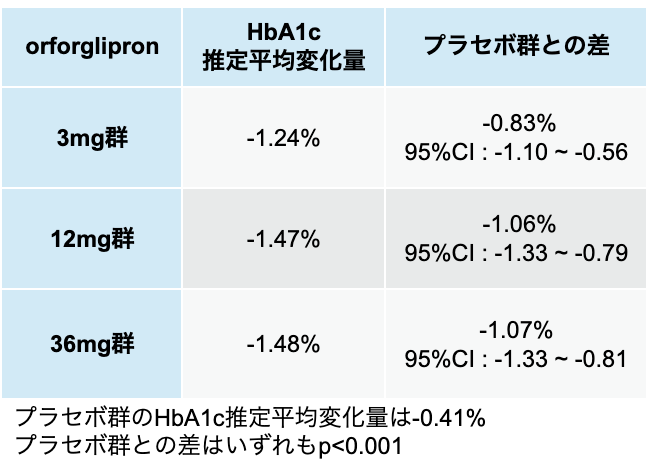
(文献を基に編集部作成)
体重のパーセント変化も、 プラセボ群と比較して有意な減少を認めた。
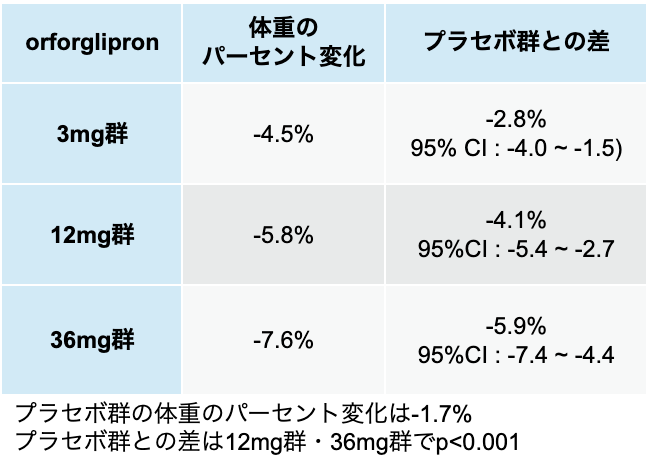
(文献を基に編集部作成)
最も一般的な有害事象は軽度~中等度の胃腸症状であった。 重症低血糖は報告されず、 有害事象による中止はorforglipron群で4.4~7.8%、 プラセボ群で1.4%であった 。
エキスパートの視点
Orforglipronは、 食事制限なく1日1回経口投与可能なGLP-1受容体作動薬として、 その新規性が注目される。
HbA1c変化、 体重減少効果ともに好成績
本試験で示されたHbA1cおよび体重減少効果は、 従来のGLP-1受容体作動薬の単剤療法試験に匹敵するものである。 特にHbA1c 7.0%未満達成割合が68~73%であった点は、 早期の肥満2型糖尿病患者における本剤の有効性の高さを示唆する。 体重減少は用量依存的であり、 最高用量で平均7.6%減と良好な結果であった。
安全性プロファイルは既存薬と同等
GLP-1受容体作動薬に特有の胃腸症状は認められたものの、 そのほとんどは軽度~中等度であり、 用量漸増期に多く見られ時間とともに減少する傾向は、 これまでのGLP-1受容体作動薬の安全性プロファイルと一致する。
食事制限不要の経口GLP-1受容体作動薬として重要な治療選択肢に
本試験は早期の肥満2型糖尿病患者を対象としており、 最も効果が期待される対象者への試験ではある。 しかし、 食事制限のない経口GLP-1受容体作動薬という特性は、 注射剤に抵抗のある患者や従来の経口セマグルチドでは服薬アドヒアランスが低い患者にとって、 重要な治療選択肢となり得る。
また、 GLP-1受容体作動薬の臨床試験では珍しく、 アジア人の割合が43.8%と高い。 来年以降に、 日本でも発売となる可能性も高いと予想している。
②SGLT2阻害薬にDPP-4阻害薬を併用する意義はアジア人で高い?
Efficacy and safety of combination therapy using SGLT2 and DPP4 inhibitors to treat type 2 diabetes: An updated systematic review and meta-analysis with focus on an Asian subpopulation
Diabetes Obes Metab. 2025 Jun 24. Online ahead of print.
背景 : SGLT2阻害薬とDPP-4阻害薬の併用効果や人種による違いは未解明
2型糖尿病治療に用いられるSGLT2阻害薬とDPP-4阻害薬は、 それぞれ異なる機序で血糖を改善する。
SGLT2阻害薬は心血管・腎イベント抑制エビデンスが顕著であるのに対し、 DPP-4阻害薬はこのようなハードエンドポイントを抑制するエビデンスがなく、 積極的に使用する根拠の乏しい薬剤と位置付けされがちである。
一方で、 肥満中心の欧米と違い、 BMIの低いアジア人ではDPP-4阻害薬の有効性が高いという意見もある。 両薬剤の併用効果、 特に人種による違いについては十分に解明されていなかった。
研究デザイン : 17件のRCTによるメタアナリシス
本研究は、 SGLT2阻害薬/DPP-4阻害薬併用療法の有効性と安全性を評価するためのシステマティックレビュー/メタアナリシスである。
2024年1月までのランダム化比較試験 (RCT) を対象に、 併用療法をDPP-4阻害薬単独またはSGLT2阻害薬単独と比較した。 主要評価項目はHbA1cの変化量とした。
合計17件のRCT、 7,588例の参加者が組み入れられた。 多くの患者はメトホルミンを背景薬として使用し、 ベースラインHbA1cは平均7.8~9.1%と血糖コントロールが不良であった。
結果 : 併用療法でHbA1cが改善、 DPP-4阻害薬の効果はアジア人で顕著
併用療法と単剤療法の比較
SGLT2阻害薬/DPP4阻害薬併用療法の、 単剤療法との比較結果を以下に示す。
①DPP-4阻害薬単剤療法との比較
HbA1cを-0.57% (95%CI: -0.67 ~ -0.46%) と有意に低下させ、 体重も-1.57kg (95%CI: -1.93 ~ -1.20kg) 減少させた。
②SGLT2阻害薬単剤療法との比較
HbA1cをさらに-0.46% (95%CI: -0.55 ~ -0.38%) 低下させたが、 体重への有意な影響はなかった。
人種*によるサブグループ解析
*アジア人 vs 非アジア人
SGLT2阻害薬単剤療法と比較したSGLT2阻害薬/DPP-4阻害薬併用療法のHbA1c低下効果は、 アジア人で-0.55% (95%CI: -0.71 ~ -0.39)、 非アジア人で-0.38% (95%CI: -0.46 ~ -0.31) であった。 これは、 DPP-4阻害薬の上乗せによる血糖降下効果がアジア人において優れている可能性を示唆する。
エキスパートの視点
血糖コントロールには併用療法が効果的、 特にアジア人で顕著
本メタアナリシスでは、 SGLT2阻害薬とDPP-4阻害薬の併用療法が、 それぞれの単剤療法よりも2型糖尿病患者の血糖コントロールを効果的に改善することを確認した。
特に、 「DPP-4阻害薬のHbA1c低下効果がアジア人集団でより顕著である」 という点は、 臨床的に重要である。 これは、 2型糖尿病のアジア人患者における膵β細胞機能不全の傾向や遺伝的要因、 あるいはGLP-1分泌能の違いが関与している可能性を示唆している。
日本における併用療法の積極的検討は意義大
本研究は、 短期RCTが主であることやハードエンドポイントの評価ではないといった限界はあるものの、 人種差に焦点を当てた解析は今後の糖尿病治療戦略に新たな視点を提供する。 特に日本における2型糖尿病患者の治療においては、 この併用療法を積極的に検討する意義は大きいだろう。
③チルゼパチドは糖尿病網膜症の早期悪化リスクになる?
Early worsening of diabetic retinopathy in individuals with type 2 diabetes treated with tirzepatide: a real-world cohort study
Diabetologia. 2025 Jul 10. Online ahead of print.
背景 : チルゼパチドがEWDRを引き起こすかどうかは不明
急速な血糖コントロールにより、 糖尿病網膜症 (DR) が一時的に悪化する”早期悪化” (early worsening of diabetic retinopathy; EWDR) が知られている。 これは、 インスリンやGLP-1受容体作動薬でも報告されている現象である。
近年登場した強力なGIP/GLP-1受容体作動薬であるチルゼパチド (マンジャロ®) は、 EWDRを引き起こすかについては不明であった。 チルゼパチドの第III相試験であるSURPASS試験シリーズでは、 中等症~重症の網膜症患者が除外されており、 詳細な網膜スクリーニングも行われていなかったため、 実臨床データでの評価が求められていた。
研究デザイン: チルゼパチドの網膜症悪化リスクを検証した後ろ向きコホート研究
本研究は、 実臨床データを用いた後ろ向きコホート研究である。 チルゼパチドを180日以上使用した2型糖尿病患者3,435例と使用していない3,434例を、 性別、 糖尿病罹病期間、 網膜症の状態、 HbA1c、 網膜スクリーニング回数、 血糖降下薬使用状況で1対1の傾向スコアマッチングにより比較した。
主要評価項目は新規増殖糖尿病網膜症 (PDR) の発症とした。 ベースラインの平均HbA1c 7.28±1.43%と比較的良好にコントロールされた患者が多かった。
結果 : 既存網膜症例ではPDRの発症リスク増、 未発症例では新規発症リスク減
新規PDRの発症は、 チルゼパチド曝露群で1.1% (33/3,068例)、 非曝露群で0.5% (17/3,168例) であり、 多変量調整オッズ比 (OR) 2.15 (95%CI : 1.24-3.74、 p<0.01) と、 チルゼパチド曝露は新規PDRの発症と有意に関連していた。
特に、 黄斑症を伴う軽度非増殖糖尿病網膜症 (NPDR) または中等症~重症非増殖糖尿病網膜症の患者でPDR発症リスクが増加していた。
一方で、 ベースラインで網膜症がない患者においては、 チルゼパチド曝露は新規網膜症の発症リスクを減少させた (OR 0.73、 95%CI : 0.62-0.86、 p<0.001)。
エキスパートの視点
チルゼパチドがPDRリスクを増加の可能性
本研究は、 実臨床でのチルゼパチド使用と糖尿病網膜症の関連を検討した貴重な報告である。
チルゼパチドの第III相試験であるSURPASS試験シリーズでは中等症以上の網膜症患者が除外されていたが、 本研究によって、 チルゼパチドが新規PDRのリスクを有意に増加させる可能性が示された。 特にPDRリスクが高い患者*では注意を要する。
*黄斑症を伴う軽度NPDR、 または中等症~重症NPDR
ただし、 本研究ではHbA1cの急速な低下自体はPDR発症リスクと独立して関連しなかったことは興味深い。 これは、 先行するGLP-1受容体作動薬のSUSTAIN 6試験の結果とは異なる点であり、 本研究の参加者のベースラインHbA1cがより良好であったこと、 またはセマグルチドからの切り替え患者が多かったことが影響している可能性がある。
チルゼパチドの糖尿病網膜症抑制効果も示唆
また、 チルゼパチドがベースラインで網膜症がない患者の新規網膜症発症リスクを減少させたという発見は、 本剤の糖尿病網膜症抑制効果を示唆するものであり、 今後の研究でメカニズム解明が期待される。
導入時は眼科連携が重要
本研究は後ろ向きコホートであり、 現時点では、 因果関係が示されたわけではない。 しかし、 既に網膜症がある患者、 あるいは眼底評価を受けていない患者については、 チルゼパチド導入時 (もちろん既存のGLP-1受容体作動薬、 インスリン製剤も含めて) に、 眼科連携を強化するなどの対策が必要と考えられる。

X : Dr.U@糖尿病メモ
webサイト: 医療従事者向け 糖尿病メモ
小森田先生執筆の書籍はこちら!

いま、 すぐ、 ひける 糖尿病診療ノート
2025年6月発刊!診断や薬の使い方、 合併症管理の重要ポイントを厳選し、 日常診療で知りたいことがすぐに見つかる実践的な1冊。
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。