HOKUTO編集部
23日前
タクロリムス、 ジファミラスト、 デルゴシチニブの使い方 (大塚篤司氏)

近畿大学皮膚科学教室 主任教授の大塚篤司先生による連載です。 第6回は非ステロイド性抗炎症外用薬であるタクロリムス、 ジファミラスト、 デルゴシチニブについて解説いただきます。
はじめに
アトピー性皮膚炎の治療は、 迅速な炎症抑制と寛解導入、 さらに安定した寛解状態の維持を目的として行われる。
従来はステロイド外用薬が中心であったが、 長期使用時の副作用や部位特異性の問題から、 非ステロイド性抗炎症外用薬への関心が高まっている。
本稿では、 タクロリムス軟膏、 ジファミラスト軟膏、 デルゴシチニブ軟膏の3種の薬剤について、 それぞれの作用機序や適応、 具体的な使用方法および注意点を、 「アトピー性皮膚炎診療ガイドライン2024」¹⁾に基づき解説する。
関連記事
タクロリムス軟膏
タクロリムスは、 細胞内のカルシニューリンを阻害することによりT細胞の活性化を抑制し、 炎症性サイトカインの産生を低下させる非ステロイド性抗炎症薬である。
特に顔面や頸部など、 ステロイド外用薬による皮膚萎縮や毛細血管拡張などの局所副作用が懸念される部位に対して有効である。
適応と用量

日本では、 16歳以上を対象とする0.1%軟膏と小児用 (2~15歳) の0.03%軟膏が承認されている。
2歳未満の小児には安全性が確立されていないため、 原則として使用しない。
塗布方法
初期治療では1日2回 (朝夕)、 適量を患部に塗布する。 使用量はFTUを参照する。
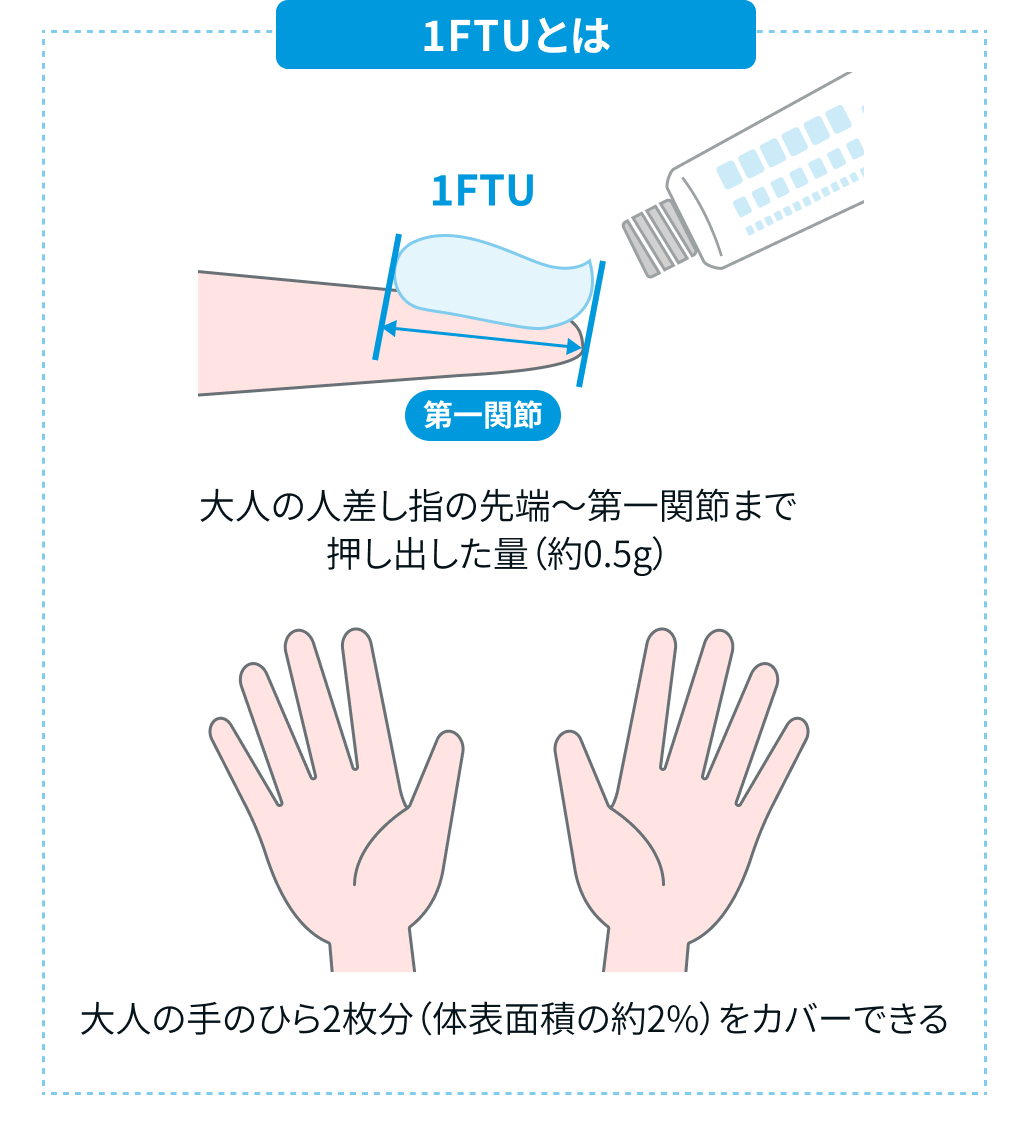
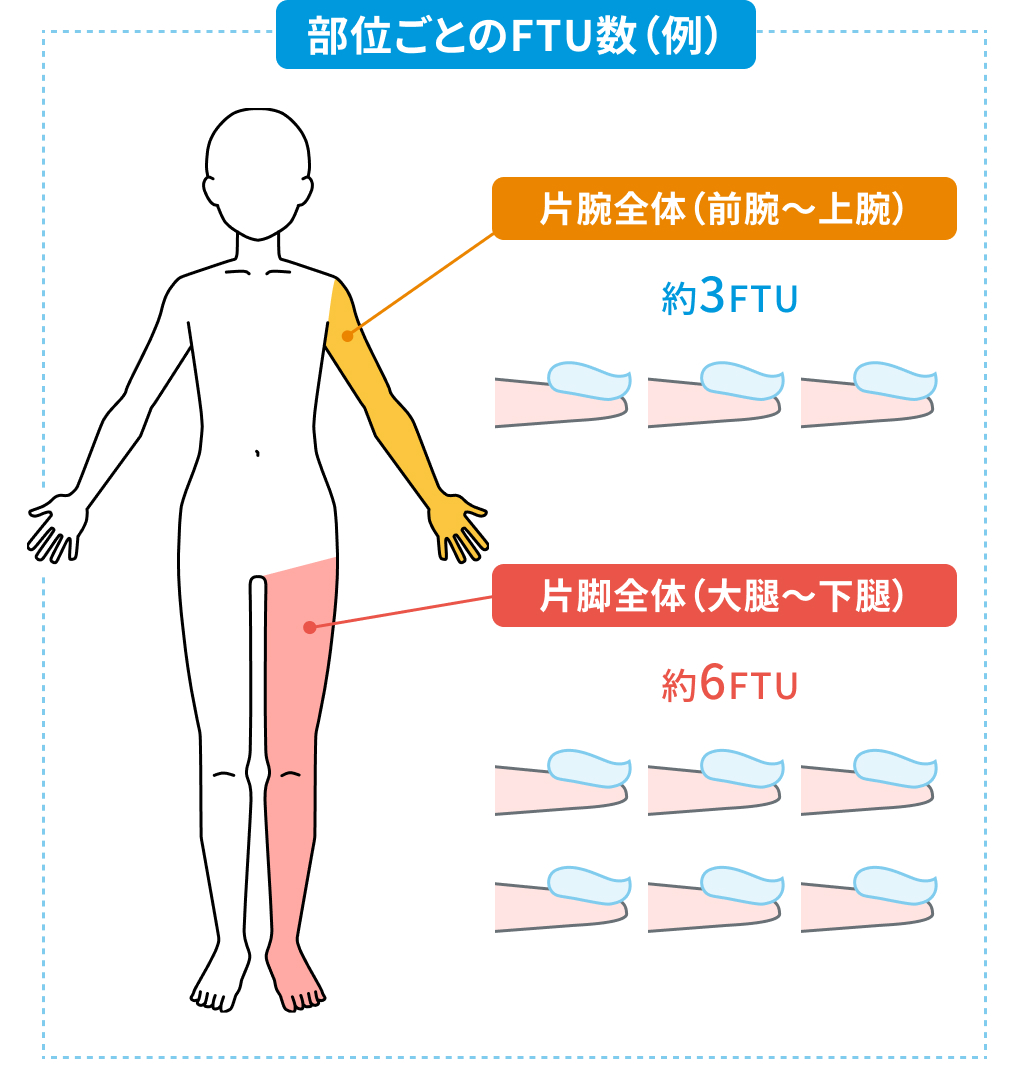
(文献2を参考に編集部作成)
皮膚状態や患者の反応に応じて、 局所の炎症が迅速に沈静化した場合には塗布頻度を1回に減少するか、 間欠的投与へ移行する。 詳細はプロアクティブ療法を参照する。
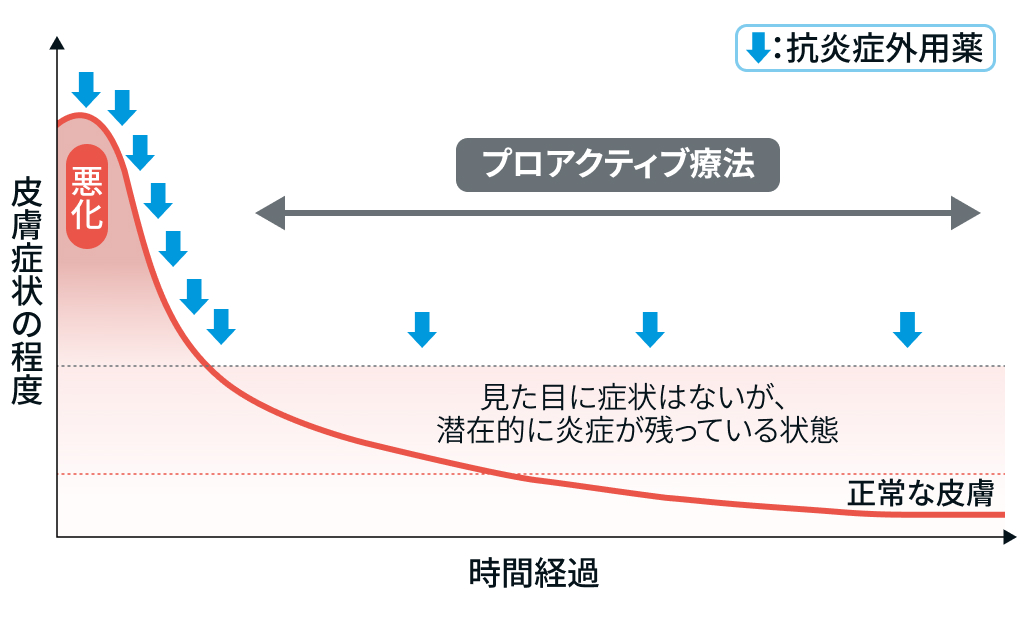
(文献1を参考に編集部作成)
参考記事
使用上の注意点
使用開始直後に一過性の灼熱感やほてり感が現れることがあるが、 通常は数日以内に軽減する。
なお、 びらんや潰瘍面など皮膚バリアが著しく損なわれた部位には塗布禁忌であり、 症例ごとに使用適応を十分に判断する必要がある。
デルゴシチニブ軟膏
デルゴシチニブは、 Janusキナーゼ (JAK) 阻害薬として細胞内シグナル伝達経路を遮断し、 IL‐4、 IL‐13、 IL‐31など複数の炎症性サイトカインの発現を低下させる効果を有する。
急性期の炎症抑制とおよび、 従来治療で十分な効果が得られなかった皮疹に対して効果が期待される。
適応と用量

2020年に0.5%軟膏、 2021年に0.25%軟膏として承認された。 特にステロイド外用薬の副作用リスクが高い部位での使用が検討される。
塗布方法
初期治療時には、 患部の広さに応じた適量を1日1~2回塗布する。
治療開始後は皮疹の改善状況を詳細に評価し、 効果が認められる場合にはそのまま継続し、 効果が不十分な場合には他の外用薬への変更も検討する。
使用上の注意点
「1回あたりの塗布量は、 最大5gまでとする」 ことが重要である。 使用中は、 毛包炎やざ瘡、 ヘルペスウイルス感染症などの皮膚感染症が生じる可能性があるため、 これらの症状が現れた場合は即座に使用を中止し、 適切な処置を行う必要がある。
筆者の印象として、 効果はタクロリムス軟膏よりやや劣る。
ジファミラスト軟膏
ジファミラストは、 ホスホジエステラーゼ4 (PDE4) 阻害により細胞内のサイクリックAMP濃度を上昇させ、 炎症性サイトカインの産生を抑制する作用を示す。
2021年に、 1%および0.3%軟膏として承認された。 主に軽度から中等症のアトピー性皮膚炎において、 長期的な炎症管理や再燃予防を目的として使用される。
適応と用量

ジファミラスト軟膏は、 再燃予防およびプロアクティブ療法の一環として注目されている。 患部に対して1日1~2回の塗布が基本である。
保湿効果を十分に有する基剤を用いるため、 乾燥状態の改善とともに局所の炎症を穏やかにコントロールする。
塗布方法
成人の場合
ジファミラスト軟膏1.0%を1日2回、 適量を患部に塗布する。
小児の場合
生後3ヵ月以上から14歳以下の小児には、 0.3%または1.0%の製剤を使用できるが、 小児に1%製剤を使用し、 症状が改善した場合は0.3%製剤への変更を検討する。
使用上の注意点
使用中は、 毛包炎やざ瘡、 ヘルペスウイルス感染症などの皮膚感染症が生じる可能性があるため、 これらの症状が現れた場合は即座に使用を中止し、 適切な処置を行う必要がある。
筆者の印象として、 効果はタクロリムス軟膏よりやや劣り、 デルゴシチニブ軟膏と同程度である。
薬剤選択と治療戦略
非ステロイド性外用薬は、 各薬剤の作用機序および安全性、 さらに患者の年齢、 皮疹の部位、 重症度に応じた使い分けが求められる。

各薬剤の使用にあたっては、 患者に対する十分な説明および使用方法の指導が不可欠である。 塗布量、 使用頻度、 使用期間、 さらに皮膚状態の経時変化を的確に評価し、 必要に応じて薬剤の変更や併用療法を行うことにより、 最適な寛解導入および維持治療が実現される。
おわりに
タクロリムス軟膏、 デルゴシチニブ軟膏、 ジファミラスト軟膏は、 いずれもステロイド外用薬とは異なる作用機序を有し、 患者ごとの皮疹部位、 年齢、 重症度に応じた最適な選択が可能である。
これらの薬剤を正しく使い分けることにより、 患者のQOL向上およびアトピー性皮膚炎の効果的な管理が期待される。 最新ガイドラインに基づいた治療戦略の構築と患者教育の徹底が、 今後の治療成功の鍵となる。
<出典>
1) 日本皮膚科学会 : アトピー性皮膚炎診療ガイドライン2024.
2) Clin Exp Dermatol. 1991 Nov;16(6):444-7.

編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。