HOKUTO編集部
1年前
【第4回】もう怖くない!血小板減少のマネジメント (聖路加 藤野先生)

聖路加国際病院の藤野貴久先生による、 血小板減少マネジメントの連載第4回!今回は、 血小板の診断アプローチについて解説します。
バックナンバー
血小板減少の診断アプローチ
必ずヘパリン使用の確認と4T'sスコアを
血小板減少のアプローチ方法としてフローチャートを例示する。 HITは思っているよりも頻度が多く、 気づかないうちに血栓症を起こしている可能性があるためHIT鑑別のための🔢4T'sスコアを特に強調している。
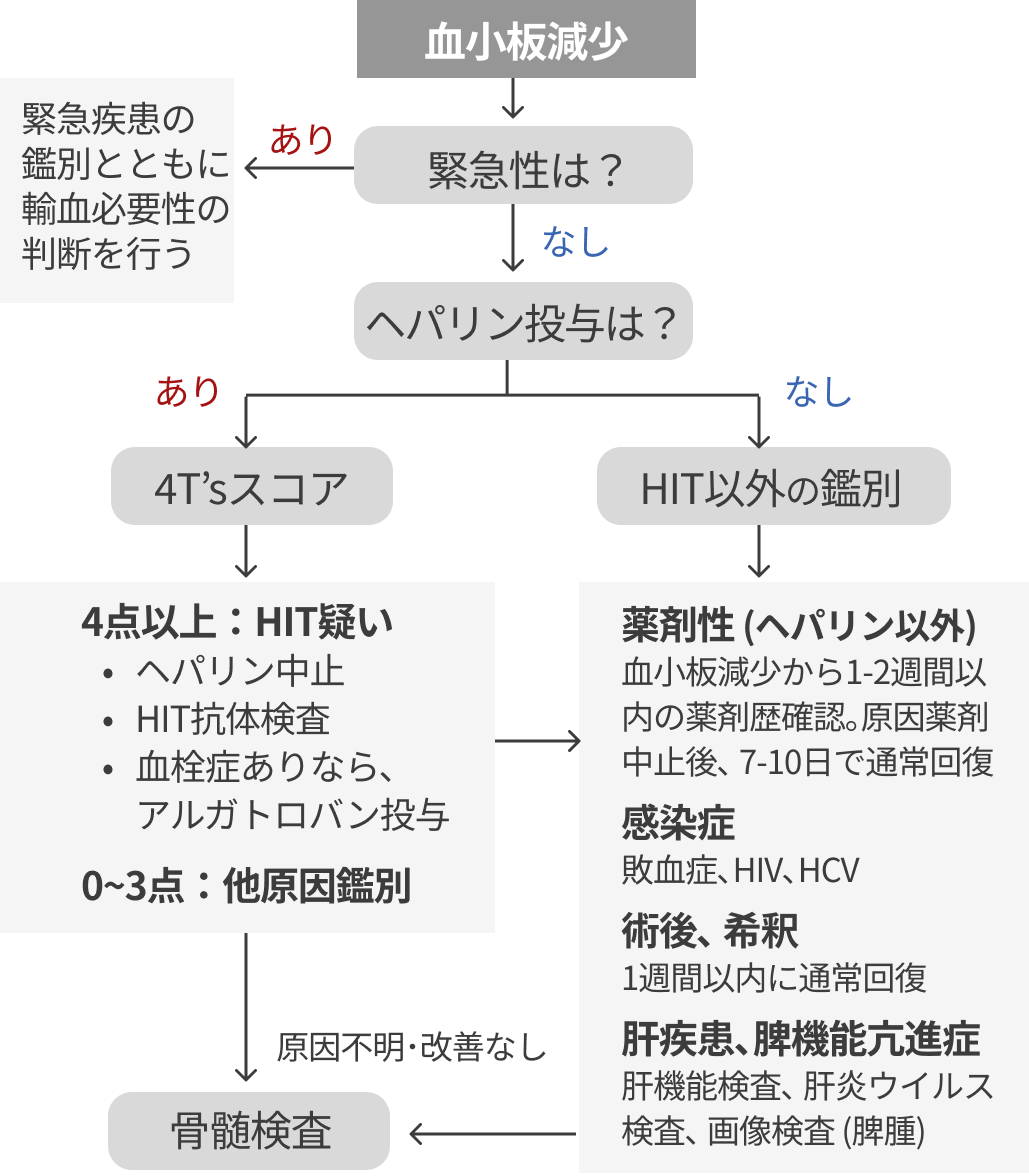
なお、 緊急性の判断と、 5つの重要な鑑別については前回の記事を参照下さい。
血小板減少症の問診
実は血小板減少は問診が非常に重要
これだけで診断に迫れることも多い。 下記ポイントを押さえ、 系統的に聴取できるようにする。

血小板減少症の検査
問診内容を基にさらに検査項目を絞ってよい。 血小板減少の機序を推定するためには、 幼若血小板比率 (IPF) と輸血反応性 (CCIなど) が欠かせない。
補正血小板増加数 : CCI
まず、 血小板輸血直後の予測血小板増加数 [/μL] は、 次の式により算出される。 >>計算はこちら
※2/3は輸血血小板が脾臓に捕捉されるための補正係数
予測血小板増加数 [/μL] = (輸血血小板総数 / 循環血液量[mL]×10³) × 2/3
一方、 CCI (Corrected Count Increment) とは、 血小板輸血後1時間後または翌朝か20~24時間後の補正血小板増加数のことで以下のように計算される。 >>計算はこちら
CCI = (輸血血小板増加数 /μL) × (体表面積 ㎡) / (輸血血小板総数 ×10¹¹)
合併症や出血がない場合、 輸血成功と定義されるCCIは血小板輸血1時間後で>7500 /μL、20-24時間後で≧4500 /μLである。
その他の検査
- 血液像
- 巨大血小板 : 遺伝性疾患
- 破砕赤血球 : TMAs
- 貧血や白血球減少 : 汎血球減少の鑑別へ
- 偽Pelger核異常などの異形成 : 骨髄不全症
- 涙滴赤血球や白赤芽球症 : 骨髄線維症や骨髄癌腫症など骨髄への異物の浸潤蓄積
- 凝固検査
- PT, APTT, Fbg, FDP, D-dimer, TAT, PIC
- 肝疾患の精査
- HIV、HCV検査
もし輸血の適応がある場合はぜひCCIを計算しておきたい。 輸血不応性であるなら血小板の消費亢進が病態となり、 反応性があるなら骨髄での賛成低下が病態であると推察できる。
凝固検査はDIC否定のために必須である。 DICの認識はもちろんのこと、 DICを起こすような重症病態が隠れているかどうかのヒントにもなる。
忘れがちなのが肝臓関連の検査である。 HCVに関しては肝硬変がなくともHCV感染だけで血小板減少が起こりえるので注意する。
薬剤性血小板減少
1~2週前に開始された薬剤が主な被疑薬
最も頻度の高い血小板減少は「薬剤性」である。 まず血液検査とにらめっこし、 血小板減少が起こった日を同定する。
その日より "1~2週前"に開始された薬剤が主な被疑薬である。 よって問診や処方歴の確認が非常に重要である。
薬剤性血小板減少の2つの機序
❶ 薬剤性免疫性血小板減少症 DITP
Drug-induced ITP (Idiopathic thrombocytopenic purpura
抗菌薬、 抗てんかん薬、 解熱鎮痛薬、 免疫グロブリンなど *免疫グロブリンはむしろITPの治療薬であるが、 それ自体が免疫性血小板減少を起こしうるので注意
❷ 骨髄抑制による血小板減少
Bone marrow supression
リネゾリド、 ダプトマイシン、 バルプロ酸、 化学療法薬全般など
DITPは血小板1~2万/μL以下に低下することも珍しくない。 輸血不応性であるので速やかに被疑薬を同定し中止することが重要である。
DITPにはいくつかの機序が存在するが、 抗菌薬で多いとされるハプテン型が有名。 これは薬剤がハプテンとして血小板 (キャリア) に結合して初めて抗体産生を誘導する機序である。 ハプテンが供給されなくなれば抗体産生が止まり速やかに血小板は改善する。
播種性血管内凝固症候群 DIC
DICの治療はいずれも弱いエビデンス
DICに対する画期的と言える治療法はなく、 そのほとんどが弱いエビデンスに基づく治療である。 唯一確かな治療は 「原疾患の治療」 のみである。 最も大事なことはDICに気づき、 正しく評価し、 血栓症/出血症に注意を払うことである。
日本血栓止血学会DIC診断基準 2017年版
診断基準はいくつかあるが日本血栓止血学会の策定した🔢日本血栓止血学会DIC診断基準 2017年版をおすすめしたい。 病型毎に診断基準を変えるなどの工夫がなされているため、 どの診療科の医師にも使用しやすい
線溶抑制型DICは血栓症による臓器症状、 線溶亢進型DICは出血症が主な症状である。
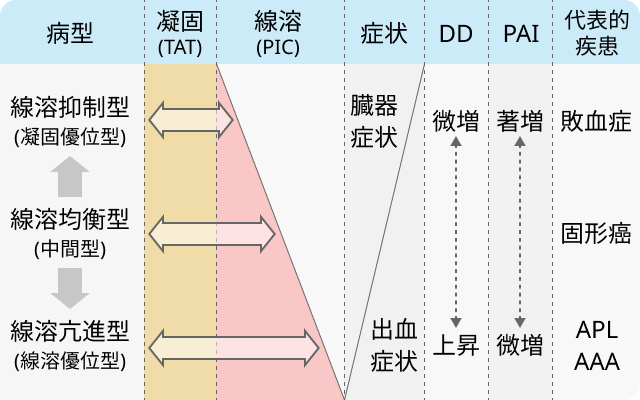
特に、 線溶亢進型DICは出血の高リスクであるため血小板 2-3万/μLを維持するように輸血閾値を低くする。 特に急性前骨髄球性白血病 (APL) は線溶亢進型DICがほぼ必発であり、 出血のリスクがかなり高いため注意を要する 。
Take home massages
💡血小板減少の鑑別は問診、病歴、薬剤歴が大切
💡血小板輸血する場合はCCIの評価を忘れずに
💡DITPを疑ったら被疑薬を速やかに中止する
監修医師

2016年に福岡大学卒業後、 初期研修から聖路加国際病院にて勤務。 2017年にベストレジデントを受賞後、 2019年に内科チーフレジデントを経験。 2020年には聖路加研修医が選ぶベストティーチャー賞に選出。 自治医大さいたま医療センターICU、 諏訪中央病院、 国立国際医療研究センターなどで院外研修を積む。
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。