本コンテンツは特定の治療法を推奨するものではありません. 個々の患者の病態や、 実際の薬剤情報やガイドラインを確認の上、 利用者の判断と責任でご利用ください.
ポイント
Tokyo Guideline 2018 (TG18) を含んだ『急性胆管炎・胆嚢炎診療ガイドライン2018¹⁾』が胆管炎・胆嚢炎の診断や重症度分類・治療に広く用いられている.
急性胆嚢炎の診断基準¹⁾
診断項目
1. 局所の臨床徴候
- Mruphy's sign
- 右上腹部の腫瘤触知・自発痛・圧痛
2. 全身の炎症所見
- 発熱
- CRP値の上昇
- 白血球数の上昇
3. 急性胆嚢炎の特徴的画像検査所見*
診断基準
- 疑診:1と2でいずれかの小項目を認める
- 確診:全てでいずれかの小項目を認める
※急性肝炎や他の急性腹症、 慢性胆嚢炎が除外できるもの
*急性胆嚢炎の特徴的画像検査所見
- 超音波検査:胆嚢腫大(≧8×4cm)、 胆嚢壁肥厚(≧4mm)、嵌頓胆嚢結石、デブリエコー、 sonographic Murphy徴候、 胆嚢周囲浸出液貯留、 胆嚢壁 sonolucent layer、 不整な多層構造を呈する低エコー帯
- CT:胆嚢壁肥厚、 胆嚢周囲液体貯留、 胆嚢腫大、 胆嚢周囲脂肪織内の線状高吸収域
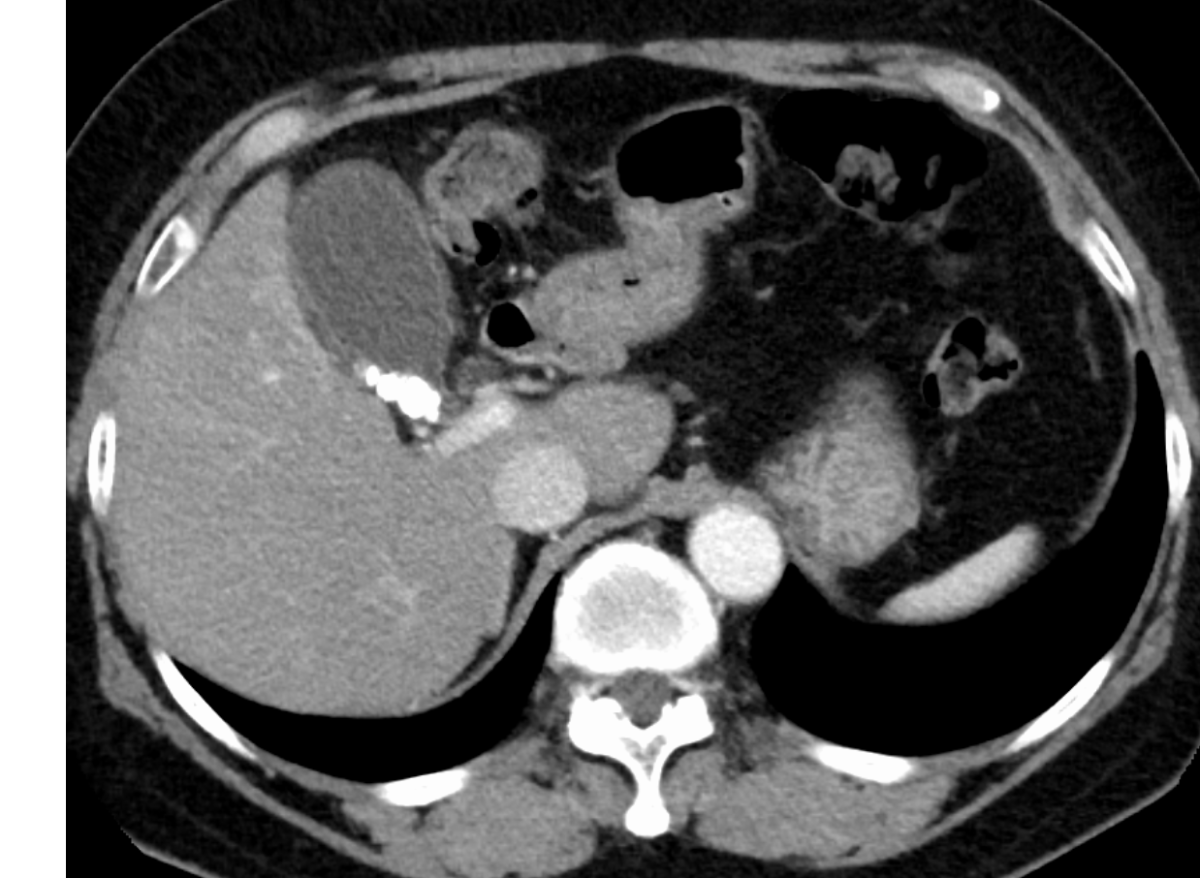
- MRI:胆嚢結石、 pericholecystic high signal、 胆嚢腫大、 胆嚢壁肥厚
急性胆嚢炎の重症度分類¹⁾
重症急性胆嚢炎(Grade Ⅲ)
以下のいずれかを伴う場合は 「重症」
- 循環障害(DOA≧5γ または NADの使用)
- 中枢神経障害(意識障害)
- 呼吸機能障害(PaO₂/FiO₂ 比 < 300)
- 腎機能障害(乏尿 または Cr > 2.0mg/dl)
- 肝機能障害(PT-INR > 1.5)
- 血液凝固障害(血小板 < 10万/mm²)
中等症急性胆嚢炎(Grade Ⅱ)
以下のいずれかを伴う場合は 「中等症」
- 白血球上昇 (>18,000/mm³)
- 右季肋部の有痛性腫瘤触知
- 症状出現後72時間以上の症状の持続
- 顕著な炎症所見 (壊死性胆嚢炎、 胆嚢周囲膿瘍、 肝膿瘍、 胆汁性腹膜炎、 気腫性胆嚢炎など)
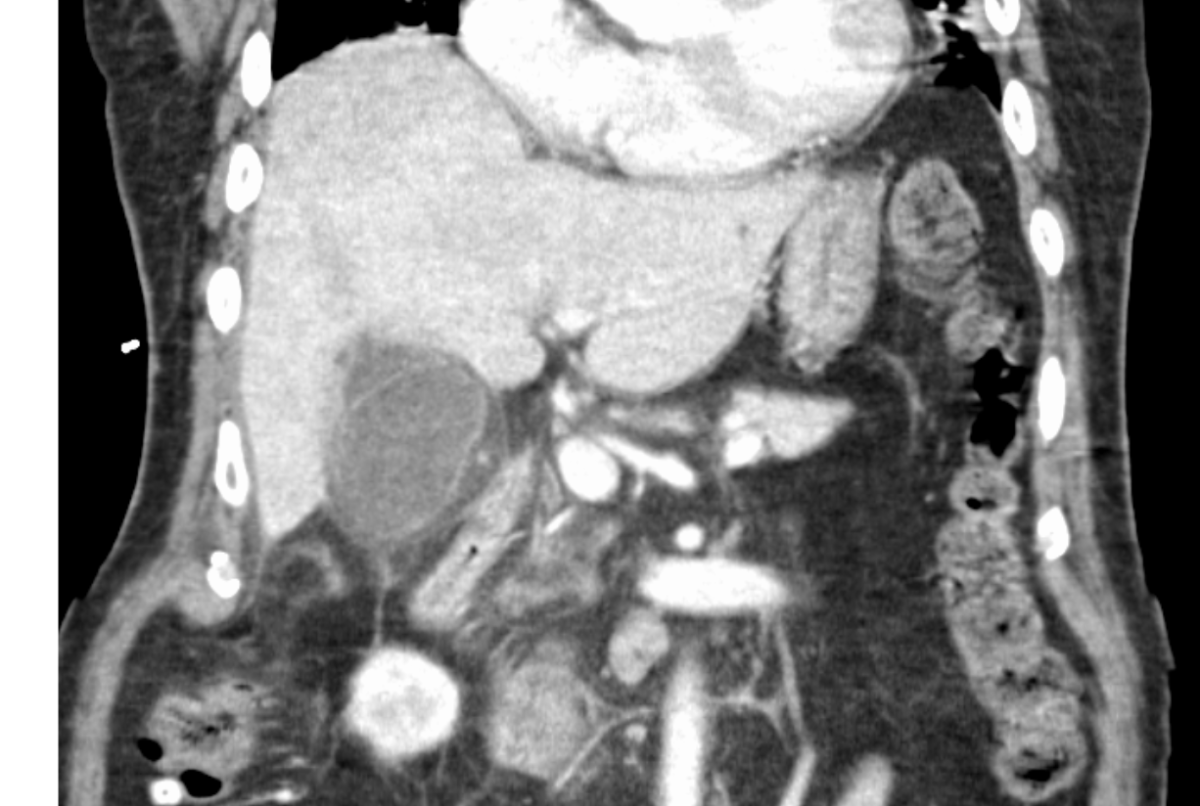
胆嚢は腫大し、胆嚢周囲および肝に進展した膿瘍を認める
軽症急性胆嚢炎(Grade Ⅰ)
「中等症」 「重症」 の基準を満たさないもの
注1)肝硬変、慢性腎不全、抗凝固療法中は別途参照
注2)急性胆嚢炎と診断後、 直ちに重症度判定基準を用いた重症度判定を行う。 非手術的治療を選択した場合重症度判定基準を用いて24時間以内に2回目の重症度を判定し、 以後は適宜、 判定を繰り返す
急性胆嚢炎の治療
急性胆管炎・胆嚢炎診療ガイドライン2018¹⁾を参考に監修医記載 (個々の患者の病態や、 実際の薬剤情報やガイドラインを確認の上、 利用者の判断と責任でご利用ください)
基本的な治療方針
- 絶食・補液管理
- 抗菌薬投与 (可及的速やか)
- 治療の第一選択は早期の胆嚢摘出術 (特に腹腔鏡下胆嚢摘出術 Lap-C)
- 発症からの経過、重症度、全身状態によっては胆嚢摘出術が困難であり、 胆嚢ドレナージを検討する
①軽症胆嚢炎(GradeⅠ)の治療
- 手術リスク低い:早期のLap-Cが第一選択
- 手術リスク高い:抗菌薬投与・全身管理後に早期Lap-Cを検討
*軽症、 中等症ではCCI≧6点、 ASA-PS≧3点が手術危険因子として提案される(TG18)。
アメリカ麻酔科学会による全身状態分類
併存疾患による予測短期死亡率
②中等症胆嚢炎(GradeⅡ)の治療
- 手術リスク低い、初期治療反応+:熟練した内視鏡外科医がいれば、 早期Lap-Cを検討
- 手術リスク高い、初期治療反応+:炎症反応の鎮静後、 待機的Lap-Cを検討
- 手術リスク高い、初期治療反応-:緊急または早期胆嚢ドレナージ後 、 待機的Lap-Cを検討
*軽症、 中等症ではCCI≧6点、 ASA-PS≧3点が手術危険因子として提案される(TG18)。
③重症胆嚢炎(GradeⅢ)の治療
- 一般的な初期治療に加えて、 適切な臓器サポートを要する
- 手術リスク低い、 臓器障害危険因子-、 PS良好:施設によっては 早期Lap-Cを検討
- 手術リスク高い、 臓器障害危険因子+:基本的には緊急または早期胆嚢ドレナージ
- 胆道ドレナージ後にPS良好であれば、 待機的Lap-Cを検討
重症ではCCI≧4点、 ASA-PS≧3点が手術危険因子として提案される。 また臓器障害の危険因子として、 中枢神経障害、 呼吸機能障害、 黄疸 (T-Bil ≧2mg/dl)を致死的臓器障害 (死に至る可能性が高い臓器障害)として提案されている (TG 18)。
参考:抗菌薬投与について
- 急性胆嚢炎は一義的には感染より“炎症“であるが、二次的に“感染”が起こることが多い.
- 胆道感染症の原因菌はE.coli (31~44%)、 Klebsiella (9~11%)、Pseudomonas (0.5~19%)などのGNR、 腸球菌 (3~34%)、 Streptococcus (2~10%)などのGPC、 嫌気性菌4~20%と多岐にわたる.
- 胆道感染では様々な細菌が分離されており、 抗菌薬の選択は地域の感受性パターンに依存する点も大きいが、 患者の重症度に応じGNRおよび嫌気性菌をカバーできるものが良い.
▼軽症〜中等症:以下いずれか
▼重症/医療関連感染:以下いずれか
出典
1) 急性胆管炎・胆嚢炎診療ガイドライン改訂出版委員会. 急性胆管炎・胆囊炎診療ガイドライン2018. 医学図書出版
関連コンテンツ
最終更新:2025年1月22日
監修医師:聖路加国際病院救急部 清水真人
急性胆嚢炎
本コンテンツは特定の治療法を推奨するものではありません. 個々の患者の病態や、 実際の薬剤情報やガイドラインを確認の上、 利用者の判断と責任でご利用ください.
ポイント
Tokyo Guideline 2018 (TG18) を含んだ『急性胆管炎・胆嚢炎診療ガイドライン2018¹⁾』が胆管炎・胆嚢炎の診断や重症度分類・治療に広く用いられている.
急性胆嚢炎の診断基準¹⁾
診断項目
1. 局所の臨床徴候
- Mruphy's sign
- 右上腹部の腫瘤触知・自発痛・圧痛
2. 全身の炎症所見
- 発熱
- CRP値の上昇
- 白血球数の上昇
3. 急性胆嚢炎の特徴的画像検査所見*
診断基準
- 疑診:1と2でいずれかの小項目を認める
- 確診:全てでいずれかの小項目を認める
※急性肝炎や他の急性腹症、 慢性胆嚢炎が除外できるもの
*急性胆嚢炎の特徴的画像検査所見
- 超音波検査:胆嚢腫大(≧8×4cm)、 胆嚢壁肥厚(≧4mm)、嵌頓胆嚢結石、デブリエコー、 sonographic Murphy徴候、 胆嚢周囲浸出液貯留、 胆嚢壁 sonolucent layer、 不整な多層構造を呈する低エコー帯
- CT:胆嚢壁肥厚、 胆嚢周囲液体貯留、 胆嚢腫大、 胆嚢周囲脂肪織内の線状高吸収域

- MRI:胆嚢結石、 pericholecystic high signal、 胆嚢腫大、 胆嚢壁肥厚
急性胆嚢炎の重症度分類¹⁾
重症急性胆嚢炎(Grade Ⅲ)
以下のいずれかを伴う場合は 「重症」
- 循環障害(DOA≧5γ または NADの使用)
- 中枢神経障害(意識障害)
- 呼吸機能障害(PaO₂/FiO₂ 比 < 300)
- 腎機能障害(乏尿 または Cr > 2.0mg/dl)
- 肝機能障害(PT-INR > 1.5)
- 血液凝固障害(血小板 < 10万/mm²)
中等症急性胆嚢炎(Grade Ⅱ)
以下のいずれかを伴う場合は 「中等症」
- 白血球上昇 (>18,000/mm³)
- 右季肋部の有痛性腫瘤触知
- 症状出現後72時間以上の症状の持続
- 顕著な炎症所見 (壊死性胆嚢炎、 胆嚢周囲膿瘍、 肝膿瘍、 胆汁性腹膜炎、 気腫性胆嚢炎など)

胆嚢は腫大し、胆嚢周囲および肝に進展した膿瘍を認める
軽症急性胆嚢炎(Grade Ⅰ)
「中等症」 「重症」 の基準を満たさないもの
注1)肝硬変、慢性腎不全、抗凝固療法中は別途参照
注2)急性胆嚢炎と診断後、 直ちに重症度判定基準を用いた重症度判定を行う。 非手術的治療を選択した場合重症度判定基準を用いて24時間以内に2回目の重症度を判定し、 以後は適宜、 判定を繰り返す
急性胆嚢炎の治療
急性胆管炎・胆嚢炎診療ガイドライン2018¹⁾を参考に監修医記載 (個々の患者の病態や、 実際の薬剤情報やガイドラインを確認の上、 利用者の判断と責任でご利用ください)
基本的な治療方針
- 絶食・補液管理
- 抗菌薬投与 (可及的速やか)
- 治療の第一選択は早期の胆嚢摘出術 (特に腹腔鏡下胆嚢摘出術 Lap-C)
- 発症からの経過、重症度、全身状態によっては胆嚢摘出術が困難であり、 胆嚢ドレナージを検討する
①軽症胆嚢炎(GradeⅠ)の治療
- 手術リスク低い:早期のLap-Cが第一選択
- 手術リスク高い:抗菌薬投与・全身管理後に早期Lap-Cを検討
*軽症、 中等症ではCCI≧6点、 ASA-PS≧3点が手術危険因子として提案される(TG18)。
アメリカ麻酔科学会による全身状態分類
併存疾患による予測短期死亡率
②中等症胆嚢炎(GradeⅡ)の治療
- 手術リスク低い、初期治療反応+:熟練した内視鏡外科医がいれば、 早期Lap-Cを検討
- 手術リスク高い、初期治療反応+:炎症反応の鎮静後、 待機的Lap-Cを検討
- 手術リスク高い、初期治療反応-:緊急または早期胆嚢ドレナージ後 、 待機的Lap-Cを検討
*軽症、 中等症ではCCI≧6点、 ASA-PS≧3点が手術危険因子として提案される(TG18)。
③重症胆嚢炎(GradeⅢ)の治療
- 一般的な初期治療に加えて、 適切な臓器サポートを要する
- 手術リスク低い、 臓器障害危険因子-、 PS良好:施設によっては 早期Lap-Cを検討
- 手術リスク高い、 臓器障害危険因子+:基本的には緊急または早期胆嚢ドレナージ
- 胆道ドレナージ後にPS良好であれば、 待機的Lap-Cを検討
重症ではCCI≧4点、 ASA-PS≧3点が手術危険因子として提案される。 また臓器障害の危険因子として、 中枢神経障害、 呼吸機能障害、 黄疸 (T-Bil ≧2mg/dl)を致死的臓器障害 (死に至る可能性が高い臓器障害)として提案されている (TG 18)。
参考:抗菌薬投与について
- 急性胆嚢炎は一義的には感染より“炎症“であるが、二次的に“感染”が起こることが多い.
- 胆道感染症の原因菌はE.coli (31~44%)、 Klebsiella (9~11%)、Pseudomonas (0.5~19%)などのGNR、 腸球菌 (3~34%)、 Streptococcus (2~10%)などのGPC、 嫌気性菌4~20%と多岐にわたる.
- 胆道感染では様々な細菌が分離されており、 抗菌薬の選択は地域の感受性パターンに依存する点も大きいが、 患者の重症度に応じGNRおよび嫌気性菌をカバーできるものが良い.
▼軽症〜中等症:以下いずれか
▼重症/医療関連感染:以下いずれか
出典
1) 急性胆管炎・胆嚢炎診療ガイドライン改訂出版委員会. 急性胆管炎・胆囊炎診療ガイドライン2018. 医学図書出版
関連コンテンツ
最終更新:2025年1月22日
監修医師:聖路加国際病院救急部 清水真人
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
・編集・作図:編集部、 監修:所属専門医師
・各領域の第一線の専門医が複数在籍
・最新トピックに関する独自記事を配信中
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
当直や救急外来ですぐに役立つコンテンツを無料掲載!
監修は、SNSを用いた医学情報共有や医学教育を専門とする、聖路加国際病院救急部の清水真人先生。デジタルデバイスで読みやすいHOKUTOオリジナルの図表をご用意いたしました!