本コンテンツは特定の治療法を推奨するものではありません。 個々の患者の病態や、 実際の薬剤情報やガイドラインを確認の上、 利用者の判断と責任でご利用ください。
病態・疫学
- 原因は胆石4割、アルコール2割、特発性2割
- 他に、自己免疫性、 薬剤性膵炎など
- 肥満、喫煙、糖尿病は膵炎のリスク
- 中性脂肪≧1,000~1.500は膵炎を起こす
診断
診断基準および重症度分類は、 「急性膵炎の診断基準 厚生労働省難治性疾患に関する調査研究班 2008年¹⁾」で定められ、 「急性膵炎診療ガイドライン2021 第5版²⁾」においても引用されている。
(1) 診断基準 >>ツールを利用する
以下の3項目中2項目以上を満たし、 他の膵疾患および急性腹症を除外したものを急性膵炎と診断する。 ただし、 慢性膵炎の急性増悪は急性膵炎に含める。
- 上腹部に急性腹痛発作と圧痛がある
- 血中または尿中に膵酵素の上昇がある
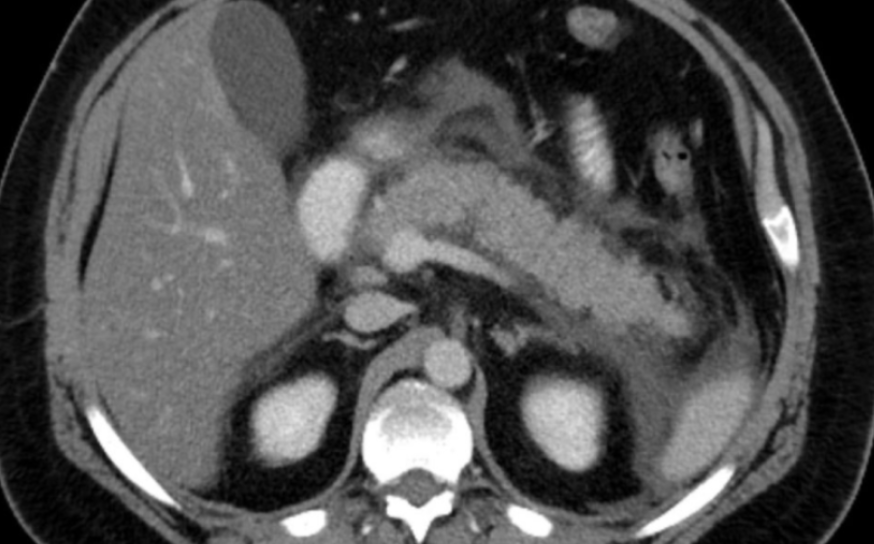
- 画像検査で急性膵炎に伴う異常所見がある
厚生労働省難治性膵疾患に関する調査研究班 2008年¹⁾より
💡ポイント
膵酵素は特異性の高いもの (膵アミラーゼ、リパーゼなど) を測定することが望ましい。 リパーゼの方感度・特異度が高い。
(2) 重症度判定 >>ツールを利用する

厚生労働省難治性膵疾患に関する調査研究班 2008年¹⁾より
治療
晶質液による「積極的輸液」
最初の24時間での積極的輸液で死亡率減少。 ただし、 過剰輸液とならないようなモニタリングが必要であり、 また晶質液を用いること²⁾。
明確な推奨はないが、 200-500ml/時間または5-10ml/㎏/時間で投与し 最初の24時間で2500-4000mlの輸液することもある。 ただし患者の状態にあわせ適切なモニタリング下で輸液過量には注意が必要である。
「疼痛コントロール」は積極的に
迅速な鎮痛薬使用が推奨される²⁾。 時にオピオイドの使用も考慮する。
「予防的抗菌薬」は非推奨
過去のエビデンスから、 軽症に対しては行わないことが強く推奨されている²⁾。 重症または壊死性膵炎に対しても生命予後や感染性膵合併症発生に対する明らかな改善効果は証明されていない²⁾。 投与するときは、経験的に膵臓への移行がよいカルバペネム系など(例:MEPM 1g 8時間毎)を選択することがある。
「ERCP」は胆石性膵炎で検討
胆石性膵炎の場合、 ERCPの適応につき消化器内科コンサルト。 なお、 胆管炎合併もしくは胆汁 (黄疸や胆管拡張など) を認める場合、 早期のERCP/ESTが強く推奨される²⁾。 その他のケースにおいて、明確なエビデンスはなく施設対応。
「重症急性膵炎」の場合
集中治療室でのモニタリング下で、 積極的輸液、 栄養管理(早期経腸栄養)、 またACS (腹部コンパートメント症候群) 予防のためのIAP (腹腔内圧)の測定が推奨される²⁾(膀胱内圧を用いる)。
その他
タンパク分解酵素阻害薬はエビデンス不十分²⁾
生命予後、 合併症改善効果は証明されていない。
早期経腸栄養は48時間以内の開始を推奨²⁾
重症例で感染症合併の発生率を低下。 少量からでも開始。 TPNルーチン投与は推奨されていない。
参考:薬剤性膵炎³⁾⁴⁾
稀だが、 予後は良い。 薬物誘発性膵炎の機序として、 ①免疫反応(メルカプトプリン [6-MP]、メサラジン [5-ASA]、スルホンアミドなど)、 ②直接毒性作用 (利尿薬、 スルホンアミド)、 ③有毒代謝産物の蓄積 (バルプロ酸ナトリウム、 ペンタミジン、 テトラサイクリンなど)、④虚血 (利尿薬、アザチオプリンなど)、 ⑤血栓 (エストロゲンなど)、 ⑥膵液粘度上昇 (利尿薬やステロイドなど)が報告されている。
出典
- 厚生労働科学研究補助金 難治性疾患克服研究事業. 「難治性疾患に関する調査研究」. 『急性膵炎重症度判定基準(2008)の検証』.2021, p.49-51
- 急性膵炎診療ガイドライン2021改訂出版委員会. 急性膵炎診療ガイドライン 2021 第5版. 金原出版
- 厚生労働省. 重篤副作用疾患別対応マニュアル 急性膵炎 (薬剤性膵炎) 平成21年5月
- UpToDate®. Etiology of acute pancreatitis (last updated: Apr 27, 2022.) [最終閲覧2023/08/08]
関連コンテンツ
最終更新:2025年1月15日
監修医師:聖路加国際病院救急部 清水真人
急性膵炎
本コンテンツは特定の治療法を推奨するものではありません。 個々の患者の病態や、 実際の薬剤情報やガイドラインを確認の上、 利用者の判断と責任でご利用ください。
病態・疫学
- 原因は胆石4割、アルコール2割、特発性2割
- 他に、自己免疫性、 薬剤性膵炎など
- 肥満、喫煙、糖尿病は膵炎のリスク
- 中性脂肪≧1,000~1.500は膵炎を起こす
診断
診断基準および重症度分類は、 「急性膵炎の診断基準 厚生労働省難治性疾患に関する調査研究班 2008年¹⁾」で定められ、 「急性膵炎診療ガイドライン2021 第5版²⁾」においても引用されている。
(1) 診断基準 >>ツールを利用する
以下の3項目中2項目以上を満たし、 他の膵疾患および急性腹症を除外したものを急性膵炎と診断する。 ただし、 慢性膵炎の急性増悪は急性膵炎に含める。
- 上腹部に急性腹痛発作と圧痛がある
- 血中または尿中に膵酵素の上昇がある
- 画像検査で急性膵炎に伴う異常所見がある
厚生労働省難治性膵疾患に関する調査研究班 2008年¹⁾より

💡ポイント
膵酵素は特異性の高いもの (膵アミラーゼ、リパーゼなど) を測定することが望ましい。 リパーゼの方感度・特異度が高い。
(2) 重症度判定 >>ツールを利用する

厚生労働省難治性膵疾患に関する調査研究班 2008年¹⁾より
治療
晶質液による「積極的輸液」
最初の24時間での積極的輸液で死亡率減少。 ただし、 過剰輸液とならないようなモニタリングが必要であり、 また晶質液を用いること²⁾。
明確な推奨はないが、 200-500ml/時間または5-10ml/㎏/時間で投与し 最初の24時間で2500-4000mlの輸液することもある。 ただし患者の状態にあわせ適切なモニタリング下で輸液過量には注意が必要である。
「疼痛コントロール」は積極的に
迅速な鎮痛薬使用が推奨される²⁾。 時にオピオイドの使用も考慮する。
「予防的抗菌薬」は非推奨
過去のエビデンスから、 軽症に対しては行わないことが強く推奨されている²⁾。 重症または壊死性膵炎に対しても生命予後や感染性膵合併症発生に対する明らかな改善効果は証明されていない²⁾。 投与するときは、経験的に膵臓への移行がよいカルバペネム系など(例:MEPM 1g 8時間毎)を選択することがある。
「ERCP」は胆石性膵炎で検討
胆石性膵炎の場合、 ERCPの適応につき消化器内科コンサルト。 なお、 胆管炎合併もしくは胆汁 (黄疸や胆管拡張など) を認める場合、 早期のERCP/ESTが強く推奨される²⁾。 その他のケースにおいて、明確なエビデンスはなく施設対応。
「重症急性膵炎」の場合
集中治療室でのモニタリング下で、 積極的輸液、 栄養管理(早期経腸栄養)、 またACS (腹部コンパートメント症候群) 予防のためのIAP (腹腔内圧)の測定が推奨される²⁾(膀胱内圧を用いる)。
その他
タンパク分解酵素阻害薬はエビデンス不十分²⁾
生命予後、 合併症改善効果は証明されていない。
早期経腸栄養は48時間以内の開始を推奨²⁾
重症例で感染症合併の発生率を低下。 少量からでも開始。 TPNルーチン投与は推奨されていない。
参考:薬剤性膵炎³⁾⁴⁾
稀だが、 予後は良い。 薬物誘発性膵炎の機序として、 ①免疫反応(メルカプトプリン [6-MP]、メサラジン [5-ASA]、スルホンアミドなど)、 ②直接毒性作用 (利尿薬、 スルホンアミド)、 ③有毒代謝産物の蓄積 (バルプロ酸ナトリウム、 ペンタミジン、 テトラサイクリンなど)、④虚血 (利尿薬、アザチオプリンなど)、 ⑤血栓 (エストロゲンなど)、 ⑥膵液粘度上昇 (利尿薬やステロイドなど)が報告されている。
出典
- 厚生労働科学研究補助金 難治性疾患克服研究事業. 「難治性疾患に関する調査研究」. 『急性膵炎重症度判定基準(2008)の検証』.2021, p.49-51
- 急性膵炎診療ガイドライン2021改訂出版委員会. 急性膵炎診療ガイドライン 2021 第5版. 金原出版
- 厚生労働省. 重篤副作用疾患別対応マニュアル 急性膵炎 (薬剤性膵炎) 平成21年5月
- UpToDate®. Etiology of acute pancreatitis (last updated: Apr 27, 2022.) [最終閲覧2023/08/08]
関連コンテンツ
最終更新:2025年1月15日
監修医師:聖路加国際病院救急部 清水真人
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
・編集・作図:編集部、 監修:所属専門医師
・各領域の第一線の専門医が複数在籍
・最新トピックに関する独自記事を配信中
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
当直や救急外来ですぐに役立つコンテンツを無料掲載!
監修は、SNSを用いた医学情報共有や医学教育を専門とする、聖路加国際病院救急部の清水真人先生。デジタルデバイスで読みやすいHOKUTOオリジナルの図表をご用意いたしました!