内容
監修医師
本コンテンツは特定の治療法を推奨するものではございません. 個々の患者の病態や、 実際の薬剤情報やガイドラインを確認の上、 利用者の判断と責任でご利用ください.
病型分類
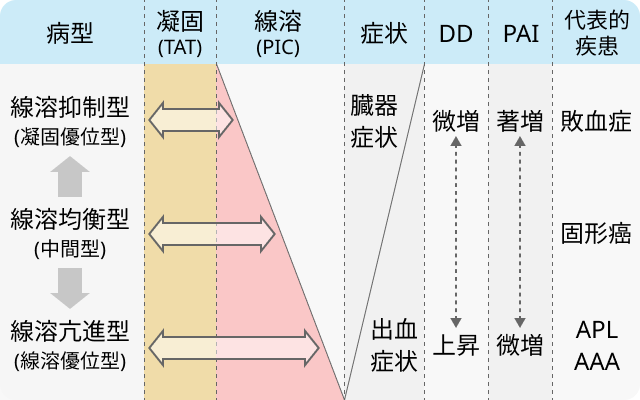
- 線溶抑制型DIC (凝固優位型DIC、 線溶抑制・臓器障害型DIC)
- 線溶亢進型DIC (線溶過剰亢進型DIC、 線溶優位型DIC、 出血型DIC)
- 線溶均衡型DIC (中間型DIC)
診断
- DIC診断にはスコアリング法が推奨される.
- 旧基準、 ISTH基準、 急性期DIC診断基準、日本血栓止血学会 新基準などが利用される.
- 本稿では1.急性期DIC診断基準、 2.日本血栓止血学会 新基準を掲載する.
1.急性期DIC診断基準
- 日常診療の場で早期診断・治療を可能とする診断基準の作成が日本救急医学会主導で開始され、 多施設共同前向き研究を経て「急性期DIC診断基準」が2005年に確定された.
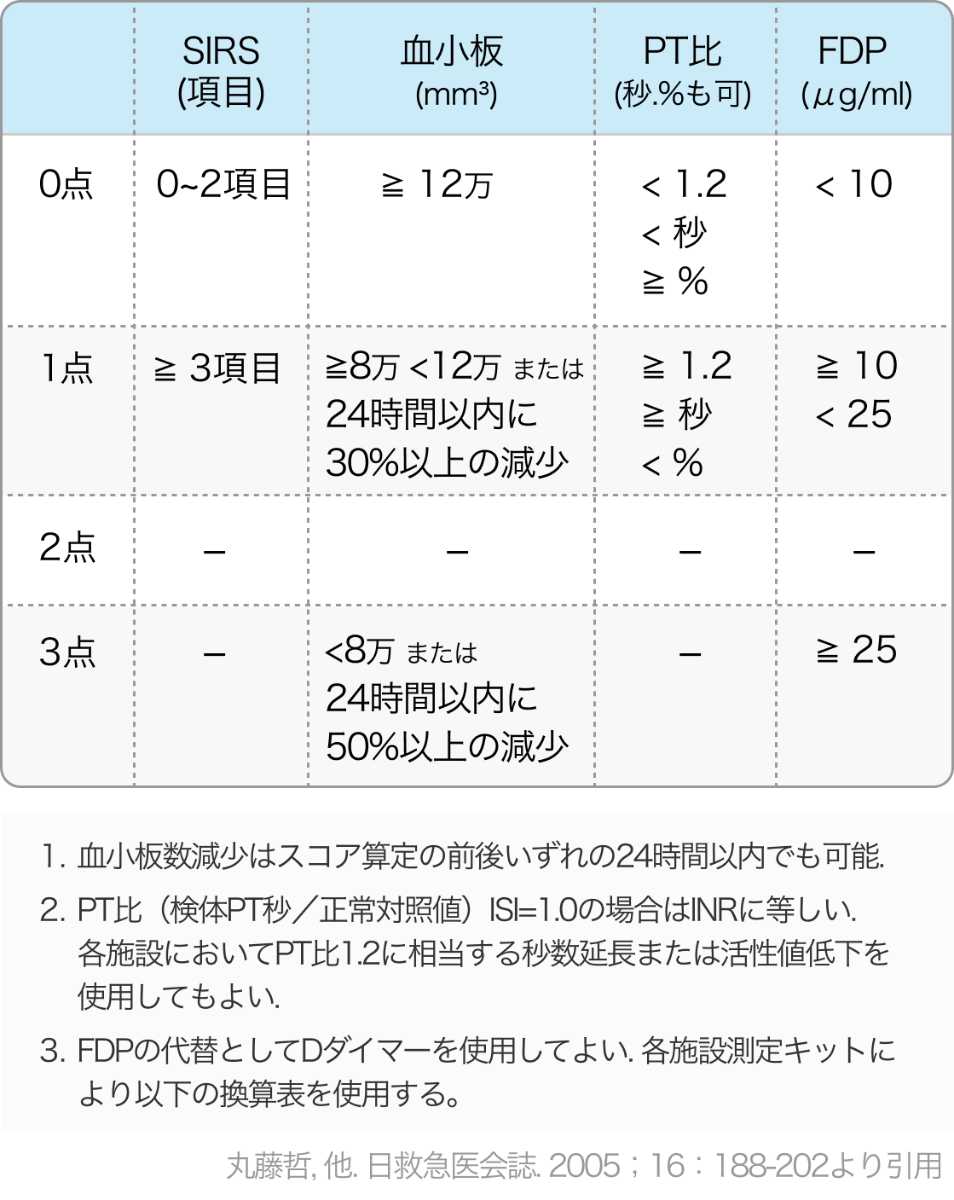
- 全身性炎症反応症候群(SIRS)、 血小板数、 FDP、プロトロンビン時間の4項目でスコア化し、 4点以上でDICと診断する.
診断基準
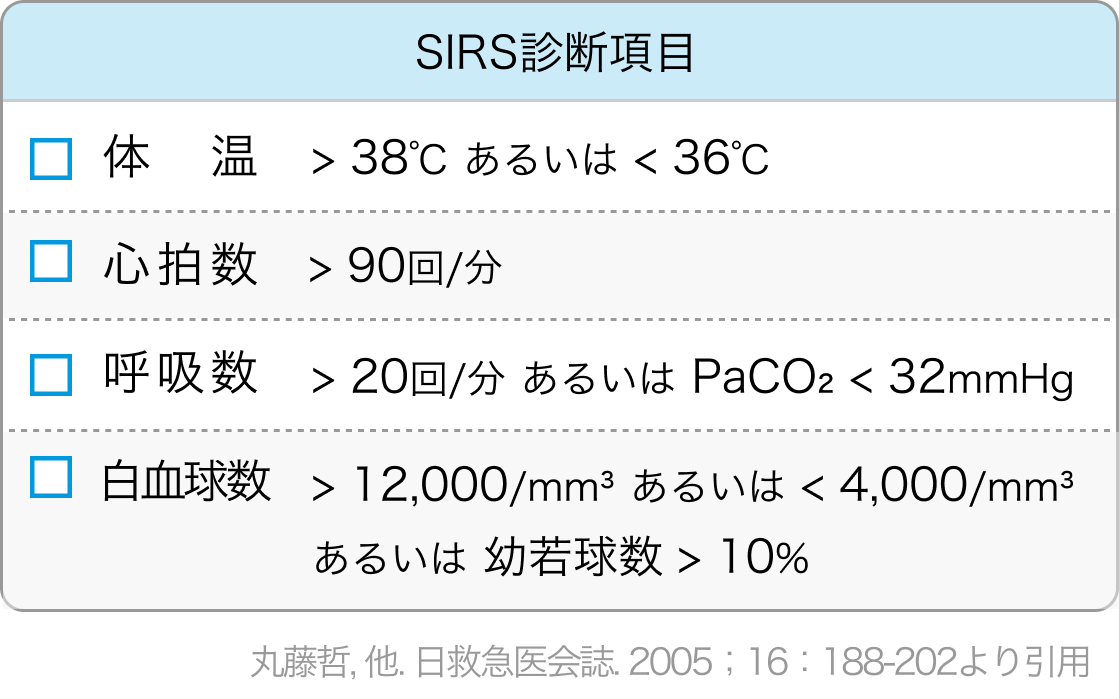
SIRSの診断基準
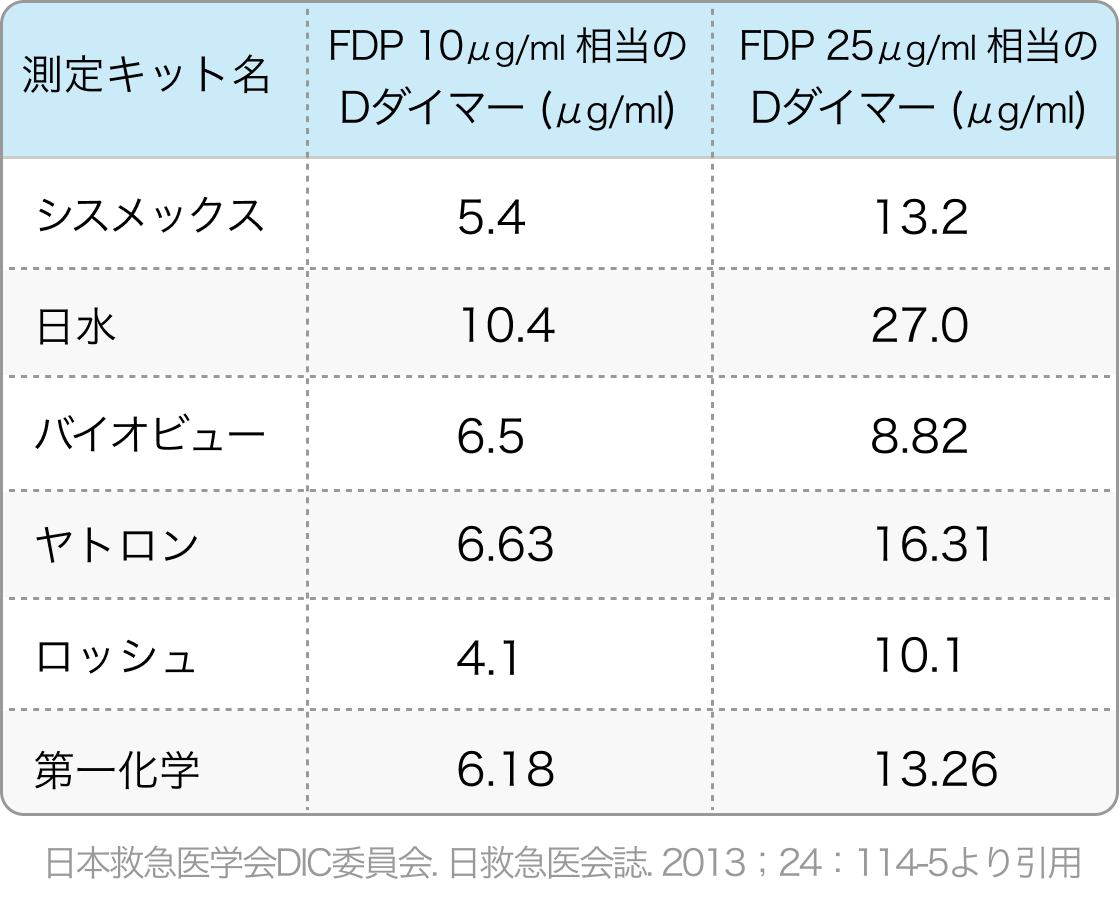
FDPとDダイマーの換算表
基礎疾患
すべての生体侵襲はDICを引き起こすことを念頭に置く.
1. 感染症(すべての微生物による)
2. 組織損傷
- 外傷
- 熱傷
- 手術
3. 血管性病変
- 大動脈瘤
- 巨大血管腫
- 血管炎
4. トキシン / 免疫学的反応
- 蛇毒
- 薬物
- 輸血反応(溶血性輸血反応、大量輸血)
- 移植拒絶反応
5. 悪性腫瘍(骨髄抑制症例を除く)
6. 産科疾患
7. 上記以外にSIRSを引き起こす病態
- 急性膵炎
- 劇症肝炎(急性肝不全、劇症肝不全)
- ショック/低酸素
- 熱中症/悪性症候群
- 脂肪塞栓
- 横紋筋融解 他
8. その他
鑑別すべき疾患および病態
診断に際してDICに似た検査所見・病状を呈する以下の疾患及び病態を注意深く鑑別する
1. 血小板減少
希釈・分布異常
- 1)大量出血、大量輸血・輸液、他
血小板破壊の亢進
- 1)ITP、2)TTP/HUS、3)薬剤性(ヘパリン、パルプロ酸等)、4)感染(CMV、EBV、HIV等)、5)自己免疫による破壊(輸血後、移植後等)、6)抗リン脂質抗体症候群、7)HELLP症候群、8)SLE、9)体外循環、他
骨髄抑制、トロンボポイエチン産生低下による血小板産生低下
- 1)ウイルス感染症、2)薬物など(アルコール、化学療法、放射線療法等)、3)低栄養(VitB12、葉酸)、4)先天性/後天性造血障害、5)肝疾患、6)血球貪食症候群(HPS)、他
偽性血小板減少
- 1)EDTAによるもの、2)検体中抗凝固剤不足、他
その他
- 1)血管内人工物、2)低体温、他
2. PT延長
- 1)抗凝固療法、抗凝固剤混入、2)Vit K欠乏、3)肝不全、肝硬変、4)大量出血、大量輸血、他
3. FDP上昇
- 1)各種血栓症、2)創傷治癒過程、3)胸水、腹水、血腫、4)抗凝固剤混入、5)線溶療法、他
4. その他
- 1)異常フィブリノゲン血症、他
日本血栓止血学会の新基準
診断基準適用アルゴリズム
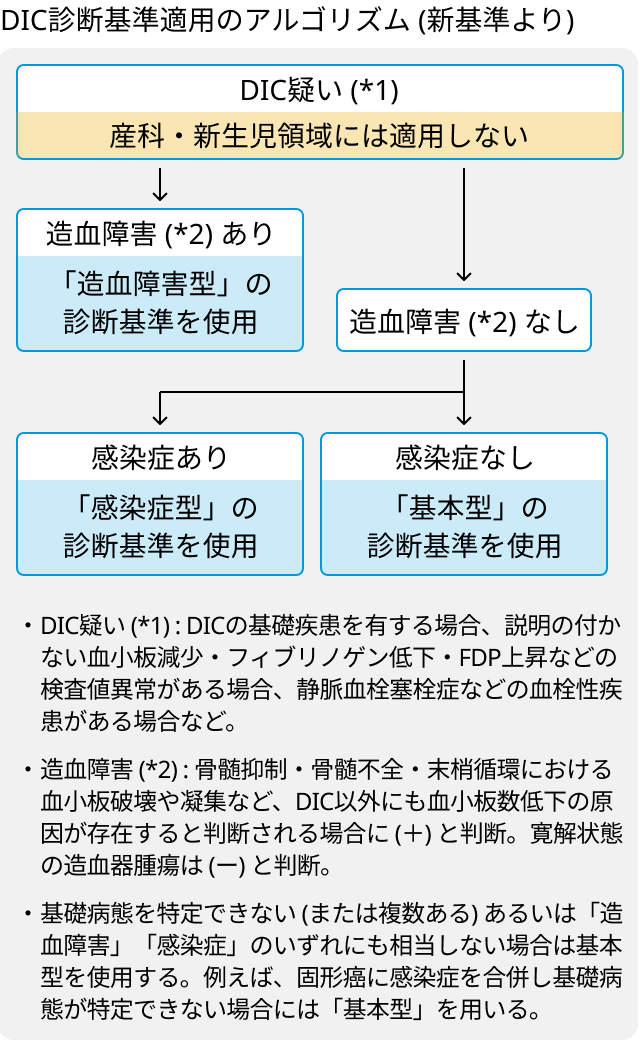
基礎疾患
- 感染症 (敗血症、 その他重症感染症)
- 造血器悪性腫瘍 (急性前骨髄性白血病APL、 その他の急性白血病、 悪性リンパ腫、 その他の造血器悪性腫瘍)
- 固形癌
- 組織損傷 (外傷、 熱傷、 熱中症、 横紋筋融解症)
- 手術後
- 血管関連疾患 (胸部および腹部大動脈瘤、 巨大血管腫、 血管関連腫瘍、 膠原病(血管炎合併例)、 その他の血管関連疾患)
- 肝障害 (劇症肝炎、 急性肝炎、 肝硬変)
- 急性膵炎
- ショック
- 溶血、 血液型不適合輸血
- 蛇咬傷
- 低体温
- その他
産科領域、新生児領域は当診断基準適用外.
診断基準
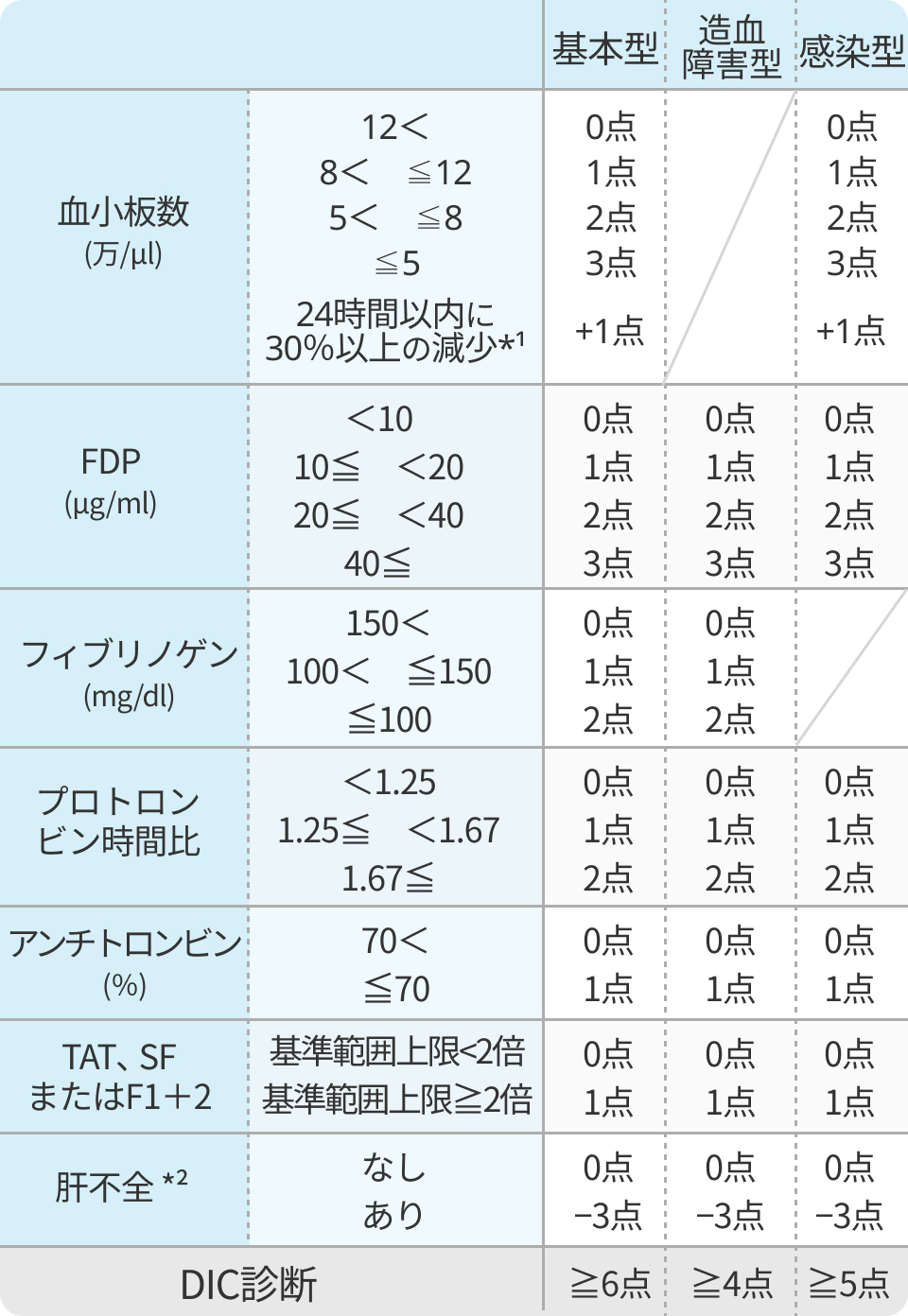

DIC診断基準作成委員会. 日本血栓止血学会DIC診断基準 2017年版: 血栓止血誌 2017, 28(3), 369-391.よりスコアを引用し作表
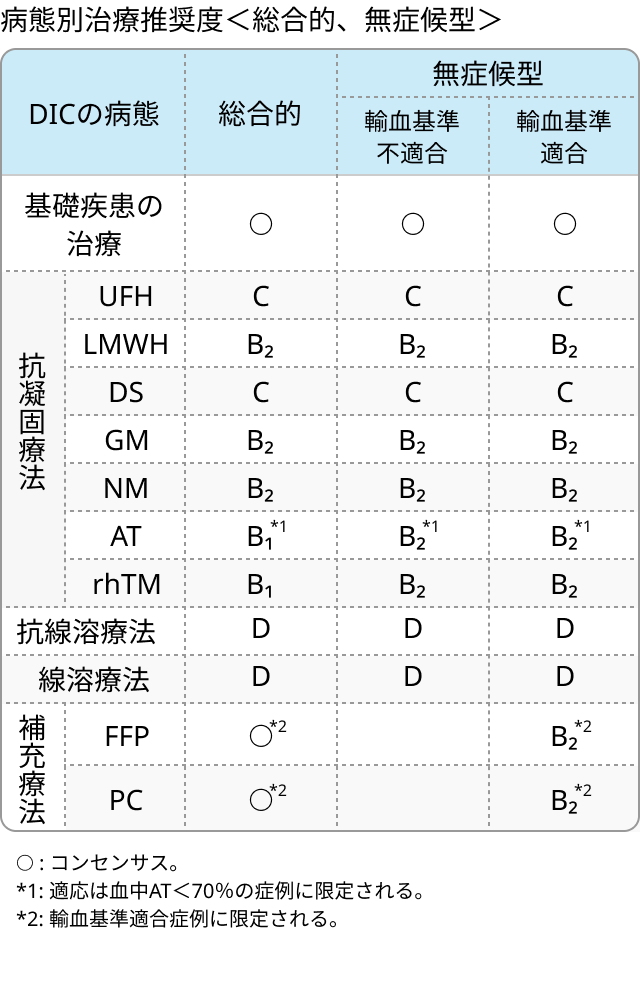
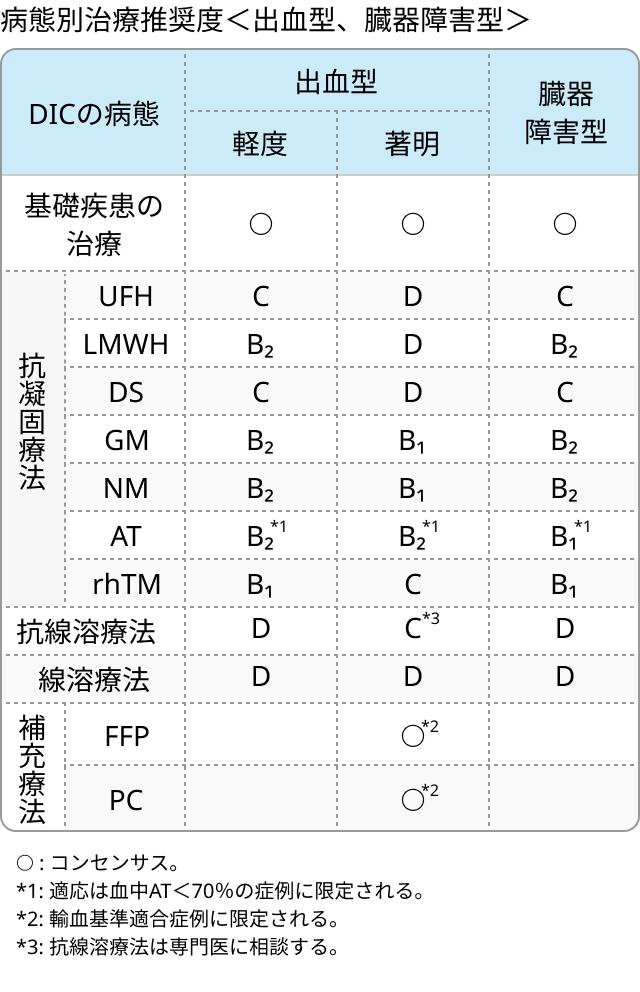
治療 (日本血栓止血学会推奨)
病態別治療推奨度
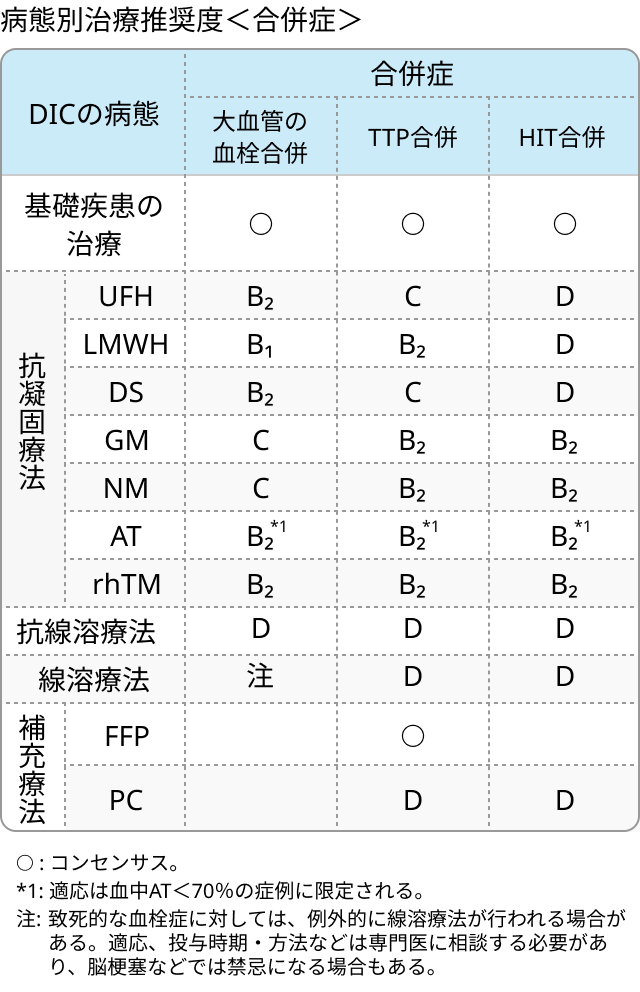
未分画ヘパリン(UFH)
- APTT1.5~2.0倍の延長にコントロール.
- 炎症症状が軽度で出血症状なく、 重篤な臓器障害のない症例に推奨.
- APL寛解導入療法におけるヘパリンによる抗凝固療法の効果は証明されていない.
低分子ヘパリン(LMWH)
- ダルテパリン 1日75国際単位/kgを24時間かけて静脈内に持続投与.
- 出血性の副作用が少なく、 血栓傾向を伴う悪性腫瘍に推奨.
ヘパラン硫酸(DS)
- ダナパロイド 1回1250抗Xa活性単位を12時間ごとに静脈内投与.
- 選択的にXa活性を抑制し、 出血の副作用が少ない.
メシル酸ガベキサート(GM)
- メシル酸ガベキサート 20~39mg/kg/日(0.2%以下の濃度)を24時間かけて静脈内に持続投与.
- 注射部位の静脈炎・皮膚潰瘍・壊死に注意.
- 抗トロンビン作用、 抗Xa作用および抗プラスミン作用を有し、 凝固系抑制作用が強い.
メシル酸ナファモスタット(NM)
- メシル酸ナファモスタット 0.06~0.20mg/kgを24時間かけて静脈内に持続投与.
- 抗凝固作用と共に抗線溶作用が強く、 血液疾患に伴うDICや線溶優位型DICに推奨.
アンチトロンビン(AT)
- AT3が70%以下に低下した場合に用いる.
- ヘパリンの持続点滴静注のもとに1日1500国際単位(または30国際単位/kg)を投与.
トロンボモジュリンアルファ(TM)
- トロンボモジュリンアルファ 1日1回380U/kgを30分かけて点滴静注.
- APC(活性化プロテインC)産生による抗凝固作用に加え、 抗線溶作用や抗炎症作用を有する.
- 造血器腫瘍に合併するDICの抗凝固作用、 抗炎症作用、 過剰線溶抑制作用、 内皮保護による出血予防に期待.
抗線溶療法
- APLでベサノイド(ATRA)投与時の過剰線溶の抑制にトラネキサム酸を併用することで致死的血栓症の報告あり.
- 著名な線溶活性化を伴った非感染症性DICに対して有効な場合あり.
線溶療法
- 血小板低下やフィブリノゲン低下などの消費性凝固障害に対して線溶療法は出血を誘発する可能性あり.
新鮮凍結血漿(FFP)
- FFP 8~12mL/kgを24~48時間ごとに点滴静注.
- 基礎疾患の治療と抗凝固療法のもとで補充療法として用いる.
- ①凝固因子の補充を主目的とし、 ②他に安全で効果的な分画製剤や代替製剤がない場合のみ適応とし、 ③予防的投与は凝固因子欠乏による出血傾向のある患者への観血的処置時のみとする.
- 適応病態:PT延長(INR2.0以上あるいは30%以下)、 APTT延長(基準値上限の2倍以上あるいは25%以下)、 低フィブリノゲン血症(100mg/dL以下)、 ADAMTS13の明らかな低下.
濃厚血小板(PC)
- 基礎疾患の治療と抗凝固療法のもとで補充療法として用いる.
- 著明な出血あるいは観血的処置、 ヘパリン起因性血小板減少症(HIT)や血栓性血小板減少性紫斑病(TTP)の合併時、 原則として血小板数5万/µL以下を適応とする.
- APL寛解導入療法中の出血予防には血小板3~5万/µL以上に保つ補充療法が推奨.
参考文献
- 日本血栓止血学会学術標準化委員会DIC部会. 科学的根拠に基づいた感染症に伴うDIC治療のエキスパートコンセンサス: 血栓止血誌 2009, 20(1), 77-113.
- 日本血栓止血学会学術標準化委員会DIC部会. 科学的根拠に基づいた感染症に伴うDIC治療のエキスパートコンセンサスの追補: 血栓止血誌 2014, 25(1), 123-125.
- DIC診断基準作成委員会. 日本血栓止血学会DIC診断基準 2017年版: 血栓止血誌 2017, 28(3), 369-391.
- 造血器腫瘍に合併したDIC診療: 臨床血液 2018, 59(10), 2212-2221.
最終更新:2024年2月7日
監修医師:聖路加国際病院救急部 清水真人
DIC (播種性血管内凝固)
Disseminated Intravascular Coagulation
2021年11月11日更新
本コンテンツは特定の治療法を推奨するものではございません. 個々の患者の病態や、 実際の薬剤情報やガイドラインを確認の上、 利用者の判断と責任でご利用ください.
病型分類

- 線溶抑制型DIC (凝固優位型DIC、 線溶抑制・臓器障害型DIC)
- 線溶亢進型DIC (線溶過剰亢進型DIC、 線溶優位型DIC、 出血型DIC)
- 線溶均衡型DIC (中間型DIC)
診断
- DIC診断にはスコアリング法が推奨される.
- 旧基準、 ISTH基準、 急性期DIC診断基準、日本血栓止血学会 新基準などが利用される.
- 本稿では1.急性期DIC診断基準、 2.日本血栓止血学会 新基準を掲載する.
1.急性期DIC診断基準
- 日常診療の場で早期診断・治療を可能とする診断基準の作成が日本救急医学会主導で開始され、 多施設共同前向き研究を経て「急性期DIC診断基準」が2005年に確定された.
- 全身性炎症反応症候群(SIRS)、 血小板数、 FDP、プロトロンビン時間の4項目でスコア化し、 4点以上でDICと診断する.
診断基準

SIRSの診断基準

FDPとDダイマーの換算表

基礎疾患
すべての生体侵襲はDICを引き起こすことを念頭に置く.
1. 感染症(すべての微生物による)
2. 組織損傷
- 外傷
- 熱傷
- 手術
3. 血管性病変
- 大動脈瘤
- 巨大血管腫
- 血管炎
4. トキシン / 免疫学的反応
- 蛇毒
- 薬物
- 輸血反応(溶血性輸血反応、大量輸血)
- 移植拒絶反応
5. 悪性腫瘍(骨髄抑制症例を除く)
6. 産科疾患
7. 上記以外にSIRSを引き起こす病態
- 急性膵炎
- 劇症肝炎(急性肝不全、劇症肝不全)
- ショック/低酸素
- 熱中症/悪性症候群
- 脂肪塞栓
- 横紋筋融解 他
8. その他
鑑別すべき疾患および病態
診断に際してDICに似た検査所見・病状を呈する以下の疾患及び病態を注意深く鑑別する
1. 血小板減少
希釈・分布異常
- 1)大量出血、大量輸血・輸液、他
血小板破壊の亢進
- 1)ITP、2)TTP/HUS、3)薬剤性(ヘパリン、パルプロ酸等)、4)感染(CMV、EBV、HIV等)、5)自己免疫による破壊(輸血後、移植後等)、6)抗リン脂質抗体症候群、7)HELLP症候群、8)SLE、9)体外循環、他
骨髄抑制、トロンボポイエチン産生低下による血小板産生低下
- 1)ウイルス感染症、2)薬物など(アルコール、化学療法、放射線療法等)、3)低栄養(VitB12、葉酸)、4)先天性/後天性造血障害、5)肝疾患、6)血球貪食症候群(HPS)、他
偽性血小板減少
- 1)EDTAによるもの、2)検体中抗凝固剤不足、他
その他
- 1)血管内人工物、2)低体温、他
2. PT延長
- 1)抗凝固療法、抗凝固剤混入、2)Vit K欠乏、3)肝不全、肝硬変、4)大量出血、大量輸血、他
3. FDP上昇
- 1)各種血栓症、2)創傷治癒過程、3)胸水、腹水、血腫、4)抗凝固剤混入、5)線溶療法、他
4. その他
- 1)異常フィブリノゲン血症、他
日本血栓止血学会の新基準
診断基準適用アルゴリズム

基礎疾患
- 感染症 (敗血症、 その他重症感染症)
- 造血器悪性腫瘍 (急性前骨髄性白血病APL、 その他の急性白血病、 悪性リンパ腫、 その他の造血器悪性腫瘍)
- 固形癌
- 組織損傷 (外傷、 熱傷、 熱中症、 横紋筋融解症)
- 手術後
- 血管関連疾患 (胸部および腹部大動脈瘤、 巨大血管腫、 血管関連腫瘍、 膠原病(血管炎合併例)、 その他の血管関連疾患)
- 肝障害 (劇症肝炎、 急性肝炎、 肝硬変)
- 急性膵炎
- ショック
- 溶血、 血液型不適合輸血
- 蛇咬傷
- 低体温
- その他
産科領域、新生児領域は当診断基準適用外.
診断基準


DIC診断基準作成委員会. 日本血栓止血学会DIC診断基準 2017年版: 血栓止血誌 2017, 28(3), 369-391.よりスコアを引用し作表
治療 (日本血栓止血学会推奨)
病態別治療推奨度



未分画ヘパリン(UFH)
- APTT1.5~2.0倍の延長にコントロール.
- 炎症症状が軽度で出血症状なく、 重篤な臓器障害のない症例に推奨.
- APL寛解導入療法におけるヘパリンによる抗凝固療法の効果は証明されていない.
低分子ヘパリン(LMWH)
- ダルテパリン 1日75国際単位/kgを24時間かけて静脈内に持続投与.
- 出血性の副作用が少なく、 血栓傾向を伴う悪性腫瘍に推奨.
ヘパラン硫酸(DS)
- ダナパロイド 1回1250抗Xa活性単位を12時間ごとに静脈内投与.
- 選択的にXa活性を抑制し、 出血の副作用が少ない.
メシル酸ガベキサート(GM)
- メシル酸ガベキサート 20~39mg/kg/日(0.2%以下の濃度)を24時間かけて静脈内に持続投与.
- 注射部位の静脈炎・皮膚潰瘍・壊死に注意.
- 抗トロンビン作用、 抗Xa作用および抗プラスミン作用を有し、 凝固系抑制作用が強い.
メシル酸ナファモスタット(NM)
- メシル酸ナファモスタット 0.06~0.20mg/kgを24時間かけて静脈内に持続投与.
- 抗凝固作用と共に抗線溶作用が強く、 血液疾患に伴うDICや線溶優位型DICに推奨.
アンチトロンビン(AT)
- AT3が70%以下に低下した場合に用いる.
- ヘパリンの持続点滴静注のもとに1日1500国際単位(または30国際単位/kg)を投与.
トロンボモジュリンアルファ(TM)
- トロンボモジュリンアルファ 1日1回380U/kgを30分かけて点滴静注.
- APC(活性化プロテインC)産生による抗凝固作用に加え、 抗線溶作用や抗炎症作用を有する.
- 造血器腫瘍に合併するDICの抗凝固作用、 抗炎症作用、 過剰線溶抑制作用、 内皮保護による出血予防に期待.
抗線溶療法
- APLでベサノイド(ATRA)投与時の過剰線溶の抑制にトラネキサム酸を併用することで致死的血栓症の報告あり.
- 著名な線溶活性化を伴った非感染症性DICに対して有効な場合あり.
線溶療法
- 血小板低下やフィブリノゲン低下などの消費性凝固障害に対して線溶療法は出血を誘発する可能性あり.
新鮮凍結血漿(FFP)
- FFP 8~12mL/kgを24~48時間ごとに点滴静注.
- 基礎疾患の治療と抗凝固療法のもとで補充療法として用いる.
- ①凝固因子の補充を主目的とし、 ②他に安全で効果的な分画製剤や代替製剤がない場合のみ適応とし、 ③予防的投与は凝固因子欠乏による出血傾向のある患者への観血的処置時のみとする.
- 適応病態:PT延長(INR2.0以上あるいは30%以下)、 APTT延長(基準値上限の2倍以上あるいは25%以下)、 低フィブリノゲン血症(100mg/dL以下)、 ADAMTS13の明らかな低下.
濃厚血小板(PC)
- 基礎疾患の治療と抗凝固療法のもとで補充療法として用いる.
- 著明な出血あるいは観血的処置、 ヘパリン起因性血小板減少症(HIT)や血栓性血小板減少性紫斑病(TTP)の合併時、 原則として血小板数5万/µL以下を適応とする.
- APL寛解導入療法中の出血予防には血小板3~5万/µL以上に保つ補充療法が推奨.
参考文献
- 日本血栓止血学会学術標準化委員会DIC部会. 科学的根拠に基づいた感染症に伴うDIC治療のエキスパートコンセンサス: 血栓止血誌 2009, 20(1), 77-113.
- 日本血栓止血学会学術標準化委員会DIC部会. 科学的根拠に基づいた感染症に伴うDIC治療のエキスパートコンセンサスの追補: 血栓止血誌 2014, 25(1), 123-125.
- DIC診断基準作成委員会. 日本血栓止血学会DIC診断基準 2017年版: 血栓止血誌 2017, 28(3), 369-391.
- 造血器腫瘍に合併したDIC診療: 臨床血液 2018, 59(10), 2212-2221.
最終更新:2024年2月7日
監修医師:聖路加国際病院救急部 清水真人
こちらの記事の監修医師
HOKUTO編集部
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
HOKUTO編集部
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
こちらの記事の監修医師
HOKUTO編集部
・編集・作図:編集部、 監修:所属専門医師
・各領域の第一線の専門医が複数在籍
・最新トピックに関する独自記事を配信中
HOKUTO編集部
編集・作図:編集部、 監修:所属専門医師。各領域の第一線の専門医が複数在籍。最新トピックに関する独自記事を配信中。
ERマニュアル
当直や救急外来ですぐに役立つコンテンツを無料掲載!
監修は、SNSを用いた医学情報共有や医学教育を専門とする、聖路加国際病院救急部の清水真人先生。デジタルデバイスで読みやすいHOKUTOオリジナルの図表をご用意いたしました!